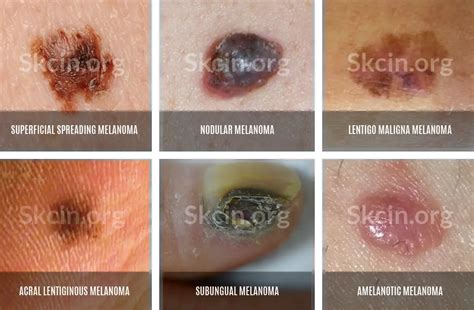
El melanoma en estadio II es una forma de cáncer de piel que ha penetrado más profundamente en las capas de la piel, pero no muestra signos de diseminación a los ganglios linfáticos cercanos ni a órganos distantes. Este estadio se considera “melanoma local” porque no hay evidencia de que el cáncer haya viajado a los ganglios linfáticos, tejidos linfáticos u otros órganos del cuerpo.
La piel es un órgano formado por distintas capas: epidermis, dermis y tejido celular subcutáneo. En cada capa encontramos distintos tipos de células, que pueden presentar mutaciones que les lleven a proliferar de forma descontrolada, es decir, a desarrollar un cáncer de piel. Según qué tipo de célula origine el cáncer, nos encontraremos ante distintos tipos de cáncer de piel, con un pronóstico muy diferente. El melanoma es un tumor maligno derivado de los melanocitos, células dendríticas originadas en la cresta neural y causales de la síntesis de melanina.
En general el cáncer de piel se trata con cirugía, eliminando la lesión con un margen de seguridad. Si la lesión no está diseminada la cirugía es curativa.
Cada 23 de mayo se conmemora el Día Mundial del Melanoma, una fecha clave para poner el foco en la prevención, el diagnóstico precoz del cáncer de piel y los avances en el tratamiento de uno de los tipos de cáncer cutáneo más agresivos.
Prevención y Detección Temprana de Cáncer de Piel
Clasificación del Melanoma en Estadio II
La clasificación del melanoma en estadio II depende en gran medida de dos factores clave: el grosor del tumor y si la piel que cubre el melanoma aparece rota bajo el microscopio.
El grosor se refiere a la profundidad a la que el melanoma ha crecido en las capas de la piel, no necesariamente a su tamaño en la superficie. Un melanoma puede parecer bastante grande y extenderse por la piel pero en realidad ser superficial, o podría ser pequeño en apariencia pero haber crecido profundamente en el tejido. La ulceración es el segundo factor importante en la estadificación. Este término describe si la piel que cubre el melanoma está intacta o rota. Cuando se examina visualmente, un melanoma ulcerado a menudo aparece con costras o puede haber estado sangrando. Bajo el microscopio, los médicos pueden ver cambios en las células y el tejido de la piel que indican ulceración.
El melanoma en estadio II se divide en tres subestadios, cada uno reflejando diferentes niveles de preocupación y riesgo:
- Estadio IIA: Incluye tumores que tienen más de 1,0 milímetros pero menos de 2,0 milímetros de grosor con ulceración, aproximadamente el tamaño de la punta de un crayón nuevo, o tumores de 2,0 a 4,0 milímetros de grosor sin ulceración.
- Estadio IIB: Describe tumores de 2,0 a 4,0 milímetros de grosor con ulceración, o aquellos de más de 4,0 milímetros de grosor sin ulceración.
- Estadio IIC: Representa la categoría más preocupante dentro del estadio II. Estos son melanomas que miden más de 4,0 milímetros de grosor y muestran ulceración.
Importante: Los pacientes con melanoma en estadio IIB o IIC a veces pueden enfrentar peores resultados que aquellos con ciertos melanomas en estadio III. Las investigaciones que revisan registros médicos mostraron que entre los pacientes con estadio IIB que eligieron vigilar y esperar después de la cirugía, el 37% experimentó recurrencia del cáncer, y de esos, el 50% tuvo diseminación del cáncer a otras partes del cuerpo.
Diagnóstico del Melanoma en Estadio II
El diagnóstico del melanoma en estadio II comienza con una biopsia por escisión, donde un médico extirpa el área anormal de la piel junto con un pequeño borde de piel normal circundante. Esta muestra de tejido es luego examinada bajo un microscopio por un médico especialista llamado patólogo.
Después del diagnóstico inicial, los médicos típicamente recomiendan pruebas adicionales para asegurarse de que el melanoma no se ha diseminado a los ganglios linfáticos cercanos. La prueba más común es una biopsia del ganglio linfático centinela, que identifica y extirpa el primer ganglio linfático o ganglios a los que el melanoma probablemente se diseminaría primero. Este procedimiento generalmente se realiza al mismo tiempo que una cirugía de escisión más amplia.
Si los médicos pueden palpar ganglios linfáticos inflamados cerca del melanoma durante un examen físico, tomarán una muestra de líquido o tejido de esos ganglios para comprobar si hay células cancerosas. Esto puede implicar una biopsia guiada por ecografía para asegurar que la aguja alcance el área correcta.
Causas y Factores de Riesgo
La causa principal del melanoma es la sobreexposición a la radiación ultravioleta (UV), particularmente de la luz solar. Las estadísticas indican que aproximadamente el 86% de los melanomas son causados por los rayos UV solares. Cuando la radiación UV golpea la piel, puede dañar el ADN dentro de las células de la piel, causando cambios en genes específicos que controlan cómo las células crecen y se dividen.
Las quemaduras solares, especialmente las que ocurren durante la infancia y la juventud, representan un factor de riesgo importante para desarrollar melanoma más adelante en la vida. El daño en la piel de estas quemaduras se acumula con el tiempo. Además, la radiación UV de las camas de bronceado aumenta significativamente el riesgo de melanoma.
Varios factores aumentan la probabilidad de una persona de desarrollar melanoma:
- Piel clara, cabello rubio o pelirrojo, y ojos azules: Hacen que los individuos sean más susceptibles al melanoma porque tienen menos melanina, el pigmento que proporciona cierta protección natural contra la radiación UV.
- Número de lunares: El número de lunares en el cuerpo de una persona puede predecir el riesgo de melanoma. Aunque aproximadamente el 30% de los melanomas se desarrollan a partir de lunares existentes, la mayoría comienza en piel normal. Sin embargo, tener muchos lunares sugiere que la piel puede ser más propensa a desarrollar melanoma.
- Historial personal o familiar de melanoma: Aumenta significativamente el riesgo. Aquellos que han tenido melanoma antes enfrentan una mayor probabilidad de desarrollar otro melanoma en el futuro. De manera similar, si familiares cercanos han tenido melanoma, esto sugiere una posible predisposición genética que aumenta el riesgo.
- Sistema inmunitario debilitado: Ya sea por condiciones médicas o medicamentos que suprimen la función inmunitaria, puede aumentar el riesgo de melanoma.
Reconociendo los Signos del Melanoma
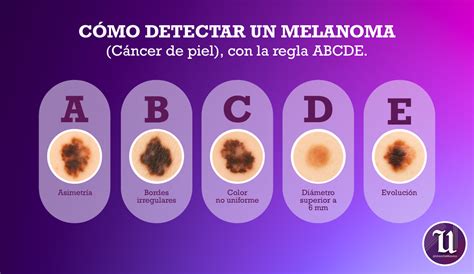
Reconocer los signos del melanoma es esencial para la detección y el tratamiento tempranos. La Academia Americana de Dermatología desarrolló la regla “ABCDE” para ayudar a las personas a identificar manchas sospechosas en su piel. La “A” representa asimetría, lo que significa que una mitad de la mancha no coincide con la otra mitad. La “B” representa bordes irregulares, donde los bordes no son suaves o uniformes. La “C” indica variación de color, con la mancha mostrando coloración desigual con tonos de marrón, negro, gris, rojo o blanco. La “D” se refiere al diámetro, particularmente manchas más grandes que la punta de un borrador de lápiz (6,0 milímetros). Sin embargo, no todos los melanomas siguen la regla ABCDE. Algunos pueden aparecer como llagas que no sanan, bultos inusuales o erupciones. Por eso es importante informar cualquier cambio preocupante en la piel a un médico, incluso si no se ajustan al patrón típico.
Otra señal útil es el signo del “patito feo”, donde un lunar se ve notablemente diferente de todos los demás en el cuerpo de una persona.
El melanoma puede aparecer en diferentes formas, incluidos lunares, parches escamosos, llagas abiertas o bultos elevados. Aunque la mayoría de los melanomas son negros o marrones, algunos pueden ser rosados, rojos, morados o incluso del color de la piel, lo que los hace más difíciles de identificar.
Prevención del Melanoma
La prevención del melanoma se centra principalmente en proteger la piel de la radiación UV. Usar ropa apropiada al sol es una de las estrategias más efectivas. La ropa de algodón de tejido cerrado, mangas largas y pantalones largos proporcionan barreras físicas contra los rayos UV.
El protector solar juega un papel importante en la protección cuando se usa correctamente. Para las personas con mayor riesgo, incluidas aquellas que ya han tenido melanoma, los médicos a menudo recomiendan usar un protector solar de alto factor de protección solar (FPS), típicamente FPS 50, en toda la piel expuesta. El protector solar debe proteger contra los rayos UVA y UVB. Los rayos UVB son más fuertes y causan quemaduras solares, mientras que los rayos UVA, aunque más débiles, penetran más profundamente en la piel.
Para obtener la mejor protección del protector solar, debe aplicarse de 15 a 30 minutos antes de salir, extenderlo de manera espesa y uniforme sobre la piel, y dejarlo secar. La reaplicación regular es esencial, especialmente después de nadar o sudar.
Programar las actividades al aire libre sabiamente puede reducir la exposición a los UV. En el Reino Unido, mantenerse fuera del sol entre las 11 de la mañana y las 3 de la tarde, cuando la radiación UV es más fuerte, ayuda a minimizar el riesgo.
Importante: Aunque la protección solar es crucial para prevenir la recurrencia del melanoma, también puede reducir la producción de vitamina D del cuerpo, que es esencial para la salud ósea.
Tratamiento del Melanoma en Estadio II
La cirugía es el tratamiento principal para el melanoma en estadio II. El procedimiento quirúrgico principal se llama escisión local amplia, donde los médicos extirpan un área más grande de piel alrededor de donde se encontró originalmente el melanoma. Esta extirpación extendida ayuda a garantizar que cualquier célula de melanoma que pueda haberse diseminado a la piel circundante también sea extirpada. El ancho de la escisión depende del grosor del melanoma.
Para pacientes con melanoma en estadio IIB o IIC, los médicos pueden recomendar tratamiento adicional después de la cirugía para ayudar a prevenir que el cáncer regrese. Esto se llama terapia adyuvante. El fármaco de inmunoterapia pembrolizumab (también conocido por el nombre comercial Keytruda) ha sido aprobado para este propósito. En un importante ensayo clínico que involucró a pacientes con melanoma en estadio IIB o IIC, 487 personas recibieron pembrolizumab mientras que 489 recibieron placebo después de su cirugía. En el momento del seguimiento, el 89% de los que recibieron pembrolizumab no habían experimentado recurrencia del cáncer, en comparación con el 83% de los que recibieron placebo.
La decisión de seguir una terapia adyuvante implica sopesar los beneficios de reducir el riesgo de recurrencia contra los posibles efectos secundarios del tratamiento. Los pacientes con melanoma en estadio IIA actualmente no se recomiendan para terapia adyuvante con los mismos medicamentos, aunque deben discutir su situación individual con su oncólogo.
Manejo y Seguimiento
El manejo del melanoma en estadio II típicamente involucra a varios profesionales de la salud diferentes trabajando juntos. Un dermatólogo se especializa en afecciones de la piel y a menudo es el primer médico en diagnosticar el melanoma. Un cirujano realiza las operaciones necesarias para extirpar el melanoma. Después de la cirugía, el cirujano puede derivar al paciente a un oncólogo para una evaluación adicional y planificación del tratamiento. Un oncólogo es un médico que se especializa en cáncer y tratamiento del cáncer. Los pacientes que no han sido derivados a un oncólogo deben preguntar a su cirujano o dermatólogo si una consulta sería beneficiosa.
Después del tratamiento para el melanoma en estadio II, el seguimiento continuo es esencial. Las personas que han tenido melanoma enfrentan un riesgo mayor que el promedio de desarrollar otro melanoma en el futuro. Los pacientes deben familiarizarse con el aspecto normal de su piel y permanecer atentos a cualquier cambio. Cualquier mancha nueva, cambios en los lunares existentes o cambios donde estaba ubicado el melanoma original deben motivar una visita al médico. Las citas de seguimiento regulares con el equipo de atención médica se programan según el estadio específico y las características del melanoma. Estas citas típicamente incluyen exámenes físicos de la piel y los ganglios linfáticos.
Comprensión del Melanoma a Nivel Celular
El melanoma en estadio II se desarrolla cuando ocurren cambios en los melanocitos, las células especializadas de la piel que producen melanina, el pigmento que da color a la piel. Cuando la radiación UV u otros factores dañan el ADN en estas células, pueden comenzar a crecer y dividirse sin control, formando un tumor.
El grosor del melanoma indica hasta qué punto ha penetrado en las capas de la piel. Los melanomas más delgados permanecen más cerca de la superficie, mientras que los más gruesos se extienden más profundamente en el tejido. La profundidad importa porque las capas más profundas de la piel contienen vasos sanguíneos y vasos linfáticos.
La ulceración ocurre cuando el tumor del melanoma crece tan agresivamente que rompe la capa protectora externa de la piel. Esta descomposición de la estructura normal de la piel refleja el comportamiento agresivo del tumor e indica un mayor riesgo de que las células cancerosas puedan diseminarse.
Impacto Emocional y Ajuste a la Vida Diaria
Recibir un diagnóstico de melanoma en estadio II puede ser abrumador, y es natural tener preocupaciones sobre lo que vendrá. El melanoma en estadio II se divide en tres subgrupos que reflejan diferentes niveles de preocupación. Para los pacientes con melanoma en estadio IIB, los registros médicos muestran que aproximadamente 37 de cada 100 personas experimentaron el regreso del cáncer después de la cirugía. Es importante recordar que estas son estadísticas generales basadas en grupos de pacientes, y los resultados individuales pueden variar significativamente. Muchos factores influyen en el pronóstico, incluida su salud general, edad y cómo responde su cuerpo al tratamiento.
El melanoma en estadio II a veces puede tener un curso más agresivo que algunos melanomas en estadio III. Este hecho sorprendente significa que aunque su cáncer no se ha diseminado a los ganglios linfáticos, todavía requiere atención cuidadosa y consideración de opciones de tratamiento después de la cirugía.
El melanoma en estadio II se extiende más allá de la capa más externa de la piel, llamada epidermis, hacia la capa más gruesa debajo de ella conocida como dermis. Sin extirpación quirúrgica, el melanoma en estadio II tiene el potencial de progresar a estadios más avanzados. La presencia de ulceración hace que la situación sea más preocupante. Debido a que el melanoma crece relativamente rápido en comparación con algunos otros cánceres, los retrasos en el tratamiento pueden hacer una diferencia significativa en los resultados.
Incluso después de la extirpación quirúrgica exitosa del melanoma en estadio II, pueden surgir varias complicaciones. Algunos pacientes desarrollan un segundo melanoma primario en una ubicación completamente diferente en su piel. Algunos pacientes se someten a una biopsia del ganglio linfático centinela, un procedimiento para verificar si las células cancerosas han alcanzado los ganglios linfáticos más cercanos. Para los pacientes con melanoma en estadio IIB o IIC que reciben tratamiento de inmunoterapia después de la cirugía, pueden ocurrir efectos secundarios del medicamento.
Un diagnóstico de melanoma en estadio II afecta más que solo la salud física: toca casi todos los aspectos de la vida diaria. El impacto emocional a menudo llega inmediatamente después del diagnóstico, trayendo sentimientos de conmoción, miedo, ansiedad o incluso enojo. Las actividades físicas pueden necesitar ajuste, especialmente durante el período de recuperación después de la cirugía. Dependiendo de dónde estaba ubicado el melanoma y qué tan extensa fue la escisión quirúrgica, podría experimentar limitaciones temporales en el movimiento o molestias