El melanoma es un tipo de cáncer de piel que se origina en los melanocitos, las células que dan color a la piel. También conocido como melanoma de piel o melanoma maligno, es uno de los tumores de mayor incidencia en el ser humano. En los últimos años ha aumentado de forma alarmante el número de casos, posiblemente en relación con los hábitos de exposición al sol.
Causas y Factores de Riesgo
La exposición excesiva al sol y los factores genéticos son las principales causas del melanoma. La radiación solar daña el ADN de las células, si este daño no es reparado, se producen mutaciones que se expanden sin control. Los antecedentes familiares de cánceres cutáneos también son un factor de riesgo importante.
El desarrollo del cáncer de piel está estrechamente ligado a la acumulación de radiación ultravioleta en cada persona y a las características individuales de cada piel. De esta manera, el riesgo a padecer este tumor será mayor en personas con fototipo claro -piel blanca, ojos claros, cabello rubio o pelirrojo- que se queman con facilidad y que apenas se broncean.
“La melanina actúa como un fotoprotector natural, por lo que la piel morena, aunque no está exenta de riesgo, presenta una mayor defensa frente al daño solar. Así, las personas con piel clara tendrán una susceptibilidad aumentada a desarrollar lesiones premalignas o malignas si no adoptan medidas adecuadas de fotoprotección”, señala el Dr.
Factores de riesgo adicionales:
- Coloración piel y cabello: cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
- Presencia de nevus/lunares: sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
Tipos de Melanoma
No todos los melanomas son iguales. Existen diferentes tipos, incluyendo:
- Melanoma acral: suelen aparecer en zonas distales del cuerpo, tales como palmas de manos y pies o debajo de las uñas.
- Melanoma de mucosas: son más raros, se pueden presentar en la mucosa nasal, cavidad orofaríngea, aparato genital, aparato urinario o aparato digestivo.
- Melanoma uveal u ocular: son muy raros y afectan a la capa interna del ojo (coroides) en la mayoría de casos, siendo más raro que afecte al iris (la zona que da color a los ojos).
Diagnóstico del Melanoma
En general, las lesiones asociadas al melanoma son fácilmente visibles a simple vista. Su forma y tamaño pueden cambiar con el tiempo. Cuando un nevus cumple ciertos criterios, es fundamental acudir al médico.
“Sin duda, la mayoría de los tumores cutáneos pueden curarse si se detectan a tiempo. Por ello, ante la aparición de una lesión pigmentada nueva o que cambia en forma, tamaño o color, se recomienda consultar cuanto antes con un especialista. No hay que esperar a que una mancha duela, sangre o pique porque, por ejemplo, el melanoma no suele dar síntomas en las fases iniciales”, subraya el Dr.
La autoexploración de la piel puede ayudar a diagnosticar el melanoma en fases más iniciales mejorando la posibilidad de curación. Se deben inspeccionar todas las áreas de la piel ayudándose si es necesario de un espejo. En caso de presentar muchas lesiones pigmentadas (lunares o manchas), la fotografía puede ser de utilidad para compararlas evolutivamente.
La exploración física y la biopsia son las pruebas principales para diagnosticar el melanoma. Una vez detectada la lesión sospechosa, el diagnóstico se confirma, por lo general, mediante una biopsia.
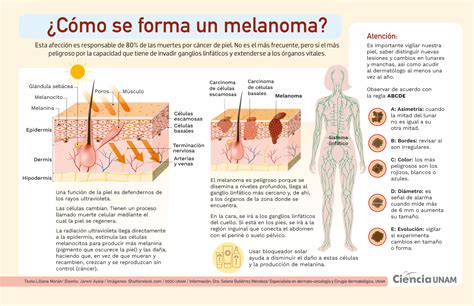
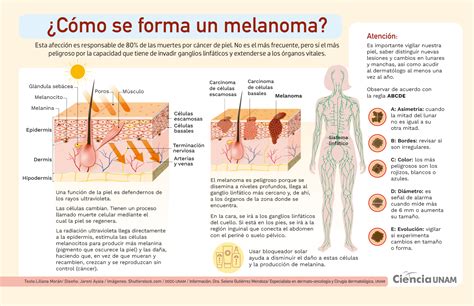
Criterios ABCDE para detectar un melanoma:
- A: Asimetría.
- B: Bordes.
- C: Color.
- D: Diámetro.
- E: Evolución.
Una vez que su dermatólogo, tras sospecha de diagnóstico de melanoma ha procedido a una biopsia y esta es positiva para melanoma, existe una información inicial que va a ser importante para los siguientes pasos de lo que denominamos estadificación. De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
- Espesor de Breslow: es la medición de la capacidad invasora en profundidad del melanoma y se mide en milímetros. A mayor índice de Breslow, mayor riesgo de afectación de ganglios y/o de metástasis a distancia. También nos orientará a qué tamaño debe tener una posterior ampliación de márgenes (en una segunda intervención, para estar seguros de que se extirpa todo el melanoma) así como de la necesidad de realizar o no el ganglio centinela.
- Ulceración: es la presencia o no de erosión en la capa epidérmica.
- Satelitosis microscópicas: son nidos de células tumorales separados del tumor primario pero que no se pueden detectar con la exploración física.
- Niveles de invasión de Clark: existen 5 niveles, siendo su interpretación más subjetiva.
- Índice mitótico: es una medida de la proliferación del melanoma, y se mide por número de mitosis por mm2.
Tratamiento del Melanoma Avanzado
Mi médico me ha diagnosticado un melanoma avanzado. El melanoma avanzado es aquel que no podemos curar solo con el tratamiento quirúrgico.
Por su parte, la cirugía se sitúa como el tratamiento estándar para tratar la mayoría de los cánceres de piel no metastásicos. En el caso del melanoma, puede ser necesaria la extirpación de ganglios linfáticos locales, especialmente el ganglio centinela, que suele ser el primero afectado en caso de metástasis.
Actualización en tratamiento de melanoma avanzado
En el caso del melanoma avanzado, el abordaje ha cambiado radicalmente en la última década. “La irrupción de la inmunoterapia ha supuesto un antes y un después. Hace 15 años, el pronóstico del melanoma metastásico era muy limitado. Hoy, con los anticuerpos inmunomoduladores (como los anti-PD-1 o anti-CTLA-4) y los tratamientos dirigidos en pacientes con mutaciones BRAF, conseguimos respuestas duraderas e, incluso, curaciones en casos que antes eran inabordables.
El tratamiento farmacológico del melanoma no había tenido avances relevantes hasta 2010. Desde entonces han aparecido diversos tipos de tratamientos que mejoran significativamente las posibilidades de respuesta y de supervivencia respecto a los que teníamos hasta ahora.
Opciones de Tratamiento Farmacológico
Los tipos de tratamiento farmacológico más utilizados hasta la actualidad para el abordaje de la enfermedad metastásica son la quimioterapia, la inmunoterapia y las terapias dirigidas.
- Quimioterapia: consiste en el uso de fármacos o productos químicos para destruir las células cancerosas de manera inespecífica, acompañándose por tanto de daños al tejido sano, la mayoría reversibles y que desaparecen cuando finaliza el tratamiento.
- Inmunoterapia: tiene como objetivo estimular al sistema inmune con la finalidad de que el propio sistema inmune luche contra la enfermedad. No es inocua, es decir, puede provocar efectos secundarios también.
- Terapias dirigidas: Aproximadamente el 50% de los pacientes con melanoma tiene mutaciones en BRAF que resultan en una activación de MEK. A día de hoy tres combinaciones de inhibidores de BRAF y MEK (dabrafenib/ trametinib, vemurafenib/cobimetinib y encorafenib/binimetinib) están aprobadas por la FDA y forman parte de la terapia de elección en primera línea en melanoma metastásico BRAF mutado.
Es importante saber que el éxito de las terapias dirigidas y de la inmunoterapia no ha sido tan rotundo en el manejo de los pacientes con otro tipo de melanomas como los melanomas de mucosas, el melanoma acral o el melanoma uveal y el desarrollo de fármacos eficaces en el tratamiento de estos tumores continúa siendo una actividad pendiente.
Recientemente se han comunicado los datos de seguimiento a largo plazo del ensayo que dio aprobación a la combinación de ipilimumab y nivolumab, destacando que a los 10 años de seguimiento, el 43% de los pacientes en la rama de combinación y el 37% en la rama de nivolumab se encuentran vivos, y el 31% y 23% libres de progresión respectivamente, es decir, sin tratamiento y sin datos de actividad tumoral.
En marzo de 2022, la FDA aprueba la combinación de nivolumab y relatlimab-rmbw, un anticuerpo anti-LAG3, en primera línea de tratamiento de melanoma avanzado. A esta aprobación se suma la terapia con linfocitos infiltrantes de tumor (TILs), aprobada por la FDA en febrero de 2024 para pacientes con melanoma avanzado que hubieran progresado a inmunoterapia con anti-PD-1/PD-L1.
Nuevos tratamientos y estudios
El Hospital Clínic de Barcelona ha participado en un estudio internacional que publica la prestigiosa revista New England Journal of Medicine (NEJM) sobre la eficacia de un nuevo anticuerpo monoclonal en el tratamiento del melanoma avanzado. Este anticuerpo, que activa a las células del sistema inmune para atacar a las células tumorales, ha demostrado una mayor respuesta al tratamiento y un aumento de la supervivencia de los pacientes con melanoma metastásico, con un descenso del 42% en el riesgo de progresión de la enfermedad.
Prevención
La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano).
“El mensaje más importante que debemos transmitir es que protegerse del sol no es una cuestión estética, sino una medida clave para preservar la salud. Aplicarse un fotoprotector adecuado, repetir su aplicación cada dos horas, cubrirse con ropa, evitar la exposición innecesaria y vigilar la piel son hábitos que salvan vidas. Y esta conciencia debe generarse desde edades tempranas, tanto en casa como en las escuelas”, puntualiza el Dr.
Aunque el sol es uno de los principales factores de riesgo de desarrollo del melanoma, la exposición solar de corta duración 15 a 30 minutos y dentro de unas normas, no es perjudicial para la salud. La exposición al sol se debe realizar tras la aplicación de un producto con un factor de protección elevado (factor de protección solar mínimo 30) y los labios con un protector labial, y evitando las horas centrales del día (de 12 a 14 horas), cuando la radiación solar llega de una forma más directa.
Medidas de prevención:
- Aplicarse un fotoprotector adecuado, repetir su aplicación cada dos horas.
- Cubrirse con ropa.
- Evitar la exposición innecesaria.
- Vigilar la piel.