Si usted está leyendo este documento, es posible que a usted, a alguien de su familia o de su entorno le hayan diagnosticado de un melanoma y quiera buscar más información. En este documento intentaremos ayudarle a aclarar los procedimientos, por los cuales, un paciente con melanoma puede necesitar pasar.
El siguiente documento no pretende (ni puede) sustituir a los consejos que sus médicos van a darle en las distintas etapas del diagnóstico y del tratamiento.
El melanoma es una enfermedad de la piel en la que se encuentran células cancerosas (malignas) en las células que le dan color a la piel (melanocitos). Como la mayoría de los cánceres, el melanoma se trata mejor cuando se detecta (diagnostica) pronto.
El melanoma puede diseminarse (por metástasis) rápidamente a otras partes del cuerpo a través del sistema linfático o de la sangre. (Los ganglios linfáticos son estructuras pequeñas que se encuentran en todo el cuerpo y cuya función es producir y almacenar células que combaten las infecciones).
El melanoma es un tumor cuyo origen está en unas células llamadas melanocitos. La gran mayoría de melanomas suceden en la piel expuesta al Sol, ya sea por una exposición continuada (por ejemplo, personas que trabajan al aire libre en zonas de exposición solar, como el campo) o ya sea por exposiciones intermitentes (quemaduras solares en playa, piscina, o cualquier lugar cuando se toma el sol, por ejemplo).
Cuando los daños producidos por esta radiación superan a la capacidad que nuestro propio cuerpo tiene de repararlos, se producen mutaciones en estas células que hacen que pierdan el control de su proliferación (la capacidad de multiplicarse). Si esta proliferación no es detenida por las propias células o si el sistema inmune no es capaz de detectarlas y destruirlas, entonces el melanoma aparece.
Según datos de la Sociedad Española de Oncología Médica (SEOM), en España se diagnostican al año unos 6.179 casos nuevos al año de melanoma de piel.
La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano).
Factores de Riesgo
- Coloración piel y cabello: cuanto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
- Presencia de nevus/lunares: sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
También es importante conocer la regla ABCDE para la detección temprana:
- A: Asimetría.
- B: Bordes.
- C: Color.
- D: Diámetro.
- E: Evolución.
Un estudio del Grupo Español de Melanoma ha determinado que aproximadamente un 7% de los casos de melanoma tienen algún criterio de riesgo familiar. Ante la presencia de algunos de estos factores de riesgo hereditario, se recomienda la derivación a una unidad de consejo genético oncológico que tenga además acceso a unidades de dermatología especializadas en lesiones pigmentadas.
Aprende cómo prevenir y detectar el melanoma
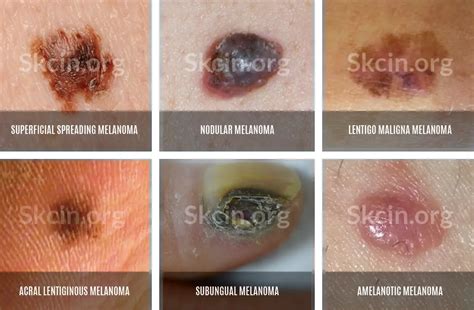
Tipos de Melanoma
- Melanoma acral: suelen aparecer en zonas distales del cuerpo, tales como palmas de manos y pies o debajo de las uñas.
- Melanoma de mucosas: son más raros, se pueden presentar en la mucosa nasal, cavidad orofaríngea, aparato genital, aparato urinario o aparato digestivo.
- Melanoma uveal u ocular: son muy raros y afectan a la capa interna del ojo (coroides) en la mayoría de casos, siendo más raro que afecte al iris (la zona que da color a los ojos).
El melanoma es un tumor que tiene una gran complejidad molecular, siendo el tumor, o uno de los tumores, con mayor proporción de mutaciones. Estudiar algunas de estas mutaciones es importante a la hora de establecer estrategias de tratamiento, siendo sin lugar a dudas hoy en día fundamental el estudio de la presencia o ausencia de mutaciones en el oncogen BRAF, sobre todo cuando el melanoma se presenta con metástasis (ya sea en ganglios, ya sea en otros órganos).
Entre un 40-50% de los pacientes tienen en su melanoma mutación en BRAF, siendo la más frecuente la mutación BRAF V600E, seguida de la BRAF V600K, las cuales son detectadas por la inmensa mayoría de equipos dedicados a este diagnóstico molecular.
Una vez que su dermatólogo, tras sospecha de diagnóstico de melanoma ha procedido a una biopsia y esta es positiva para melanoma, existe una información inicial que va a ser importante para los siguientes pasos de lo que denominamos estadificación. De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV.
La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
- Espesor de Breslow: es la medición de la capacidad invasora en profundidad del melanoma y se mide en milímetros. A mayor índice de Breslow, mayor riesgo de afectación de ganglios y/o de metástasis a distancia. También nos orientará a qué tamaño debe tener una posterior ampliación de márgenes (en una segunda intervención, para estar seguros de que se extirpa todo el melanoma) así como de la necesidad de realizar o no el ganglio centinela.
- Ulceración: es la presencia o no de erosión en la capa epidérmica.
- Satelitosis microscópicas: son nidos de células tumorales separados del tumor primario pero que no se pueden detectar con la exploración física.
- Niveles de invasión de Clark: existen 5 niveles, siendo su interpretación más subjetiva.
- Índice mitótico: es una medida de la proliferación del melanoma, y se mide por número de mitosis por mm2. El Índice mitótico describe el número de células que se encuentran en proceso de división en una cierta cantidad de tejido de melanoma.
En los melanomas que son de mejor pronóstico (índice de Breslow menor de 0.8 mm sin ulceración o en melanoma in situ), si la exploración física es normal y no hay síntomas de sospecha de metástasis, habitualmente no es necesario hacer pruebas complementarias.
Sabemos que si un melanoma produce metástasis fuera de la piel, el sitio más probable por el que empiezan son los ganglios, y el primero en afectarse siguiendo el camino de los vasos linfáticos se llama ganglio centinela.
Si somos capaces de analizar ese ganglio, y este es negativo (es decir, no tiene tumor), podemos establecer con un muy alto grado de seguridad que no hay metástasis en los demás ganglios.
Para determinar el ganglio centinela, su dermatólogo, su cirujano y un especialista en medicina nuclear se coordinarán para realizar una inyección de un compuesto radiactivo (que está perfectamente diseñado para ser seguro) en el lugar donde estaba el melanoma.
Tratamiento del Melanoma
Cirugía
La cirugía es, en la actualidad, el único tratamiento estándar para melanoma. La cirugía es el tratamiento primario para todas las etapas de melanoma.
Extirpación quirúrgica amplia: Una operación en la que se extirpa el cáncer y parte de la piel alrededor del tumor. Quizás sea necesario tomar parte de la piel de otra área del cuerpo para colocarla en el lugar donde se ha sacado el cáncer.
En el tratamiento del melanoma, los especialistas médicos se esfuerzan por extirpar todo el cáncer. La cirugía suele ser la forma más eficaz de hacerlo y puede ser el único tratamiento necesario para melanomas incipientes.
Cirugía para extirpar el tumor completo y hasta dos centímetros de los tejidos adyacentes. Se podría llevar a cabo un injerto de la piel para cubrir la herida.
La cirugía de Mohs es una técnica micrográfica extremadamente efectiva para eliminar el cáncer de piel, con una tasa de curación de entre el 97% y el 99%. Algunos cánceres de piel pueden tener raíces que se extienden hacia diferentes tejidos, aumentando el riesgo de metástasis.
La cirugía de Mohs requiere la coordinación entre el equipo de dermatología y el de patología para realizar una valoración microscópica inmediata del tejido extraído. Esta técnica se utiliza en casos donde el cáncer ha reaparecido, hay un alto riesgo de recurrencia, o se requiere un resultado estético prioritario.
La cirugía de Mohs se destaca como el tratamiento más eficaz para la eliminación de tumores, con una tasa de reaparición de solo el 2%. Una de las principales ventajas de la cirugía de Mohs es su capacidad para conservar la mayor cantidad de piel sana.
Esta técnica se realiza de manera gradual, permitiendo que el tejido sano sea preservado al máximo y resultando en cicatrices mínimas. La cirugía de Mohs es un procedimiento ambulatorio, lo que significa que los pacientes pueden regresar a sus hogares inmediatamente después de la intervención.
Quimioterapia
La quimioterapia consiste en el uso de medicamentos para destruir las células cancerosas. La quimioterapia puede ser ingerida por pastillas, o puede introducirse en el cuerpo con una aguja en una vena o músculo.
Se dice que la quimioterapia es un tratamiento sistémico porque los medicamentos se introducen al torrente sanguíneo, viajan a través del cuerpo y pueden destruir células cancerosas en todo el cuerpo.
Si el melanoma ocurre en un brazo o pierna, la quimioterapia puede administrarse con una técnica llamada perfusión arterial aislada. Con este método, los medicamentos de la quimioterapia se ponen directamente en el torrente sanguíneo del brazo o pierna donde se encuentra el melanoma. Esto permite que la mayor parte del medicamento llegue directamente al tumor. Sin embargo, la quimioterapia no ha demostrado ser efectiva en el tratamiento de melanoma.
Si el médico elimina todo el cáncer que se puede ver durante la operación, a usted se le podría administrar quimioterapia después de la cirugía para destruir cualquier célula de cáncer que haya quedado. La quimioterapia administrada después de una operación a una persona que no tiene células cancerosas detectables se llama quimioterapia adyuvante.
La terapia adyuvante ha demostrado ser efectiva en pacientes quienes la enfermedad se ha esparcido a los ganglios linfáticos.
Radioterapia
La radioterapia consiste en el uso de rayos X de alta energía para destruir las células cancerosas y reducir los tumores.
La radioterapia consiste en sesiones que se administran de forma ambulante, sin precisar ingreso, generalmente una vez al día durante 15-30 minutos (según el grado de complejidad), sin dolor, ni permanencia de la radiación en el cuerpo, por lo que no hay que tener precauciones con niños o mujeres embarazadas.
Terapia Biológica (Inmunoterapia)
El propósito de la terapia biológica es el de tratar que el cuerpo combata el cáncer. En esta terapia se emplean materiales hechos por el cuerpo o fabricados en un laboratorio para impulsar, dirigir o restaurar las defensas naturales del cuerpo contra la enfermedad. El tratamiento biológico también se conoce como terapia modificadora de la respuesta biológica o inmunoterapia (BRM).
Terapia dirigida
La terapia dirigida se basa en medicaciones orales (píldoras o comprimidos, según el medicamento) que bloquean específicamente a BRAF cuando está mutado, y a una proteína relacionada con BRAF que se llama MEK.
Cuando se bloquean ambas (cada una con un fármaco específico), el melanoma reduce su tamaño en la mayoría de sus casos y el paciente tiene mejores expectativas de supervivencia que si no se hiciera, o si sólo se bloqueara una de ellas. Son fármacos que se pueden tomar en casa pero que se dispensan en las farmacias de los hospitales.
Melanoma en Etapa IV
En el estadio IV, el melanoma ha viajado más allá de los ganglios linfáticos regionales a zonas más distantes del cuerpo. En el estadio IV, el melanoma ha viajado más allá de los ganglios linfáticos regionales a zonas más distantes del cuerpo.
Las subclases se basan en que la metástasis se encuentran y el nivel de la LDH sérica. Séricos nivel LDH. LDH (lactato deshidrogenasa en suero), es una enzima que se encuentra en la sangre y muchos tejidos del cuerpo.
- M1a: el tumor ha hecho metástasis en la piel distante, la capa subcutánea o ganglios linfáticos distantes.
- M1b: el tumor ha hecho metástasis a los pulmones.
Por desgracia, la supervivencia a largo plazo es pobre, con tasas de supervivencia a 1 año, desde 41% a 59%. La tasa de supervivencia de los pacientes con melanoma en estadio IV ha mejorado significativamente desde 1997, en comparación con los pacientes diagnosticados antes de ese año.
En comparación con la supervivencia de los pacientes con niveles normales de LDH, los pacientes con niveles anormales de LDH tienen una supervivencia significativamente peor en general.
Tratamientos para el Melanoma Metastásico
Ya sea durante el seguimiento clínico o con pruebas radiológicas, o ya sea en el diagnóstico inicial (también clínico y con pruebas radiológicas), se puede dar el caso de que se diagnostiquen metástasis, es decir, aparición de lesiones en zonas u órganos del cuerpo a distancia de donde estaba el melanoma originalmente.
Estos tratamientos quirúrgicos y/o radioterápicos se utilizan tanto para mejorar la calidad de vida y síntomas que pueda ocasionar el melanoma, como para incluso en algunos casos muy seleccionados, con metástasis pequeñas, accesibles y sobre todo si son únicas (lo que denominamos melanoma oligometastásico) hacer un tratamiento “radical”, es decir, con intención de eliminar la enfermedad.
Por otro lado, y siendo estos los casos más frecuentes, cuando el melanoma produce metástasis que son múltiples, o en múltiples órganos, o en caso en los que siendo únicas no es posible la resección y/o tratamiento con radioterapia, es necesario realizar tratamiento con medicamentos.
Antes de decidir el tratamiento médico para su caso, es importante conocer el estado de la mutación de BRAF de su melanoma. De forma general, un 50% (uno de cada dos) melanomas tienen una mutación en este gen BRAF.
Sabemos que los pacientes con melanoma metastásico y mutación en BRAF (y con melanoma estadio III extirpado, ver punto 9) se benefician del tratamiento con terapia dirigida.
La inmunoterapia son tratamientos que se administran por vía intravenosa.
Para los pacientes que tienen la mutación en BRAF en su melanoma, existe evidencia de que empezar por inmunoterapia es mejor que por terapia dirigida en términos de mayor supervivencia, si bien la elección de uno u otro en el caso de melanoma con mutación en BRAF va a depender de sus preferencias, de la experiencia del centro y de si existen algunas características en usted que contraindiquen de inicio una u otra opción.
Nadie ha comparado nivolumab con pembrolizumab, y los resultados de los distintos estudios, si se comparan indirectamente, podemos decir que son equivalentes en eficacia y muy similares en efectos adversos.
Con respecto a la toxicidad, estos fármacos tienen la peculiaridad de que, al activar nuestras propias defensas, estas pueden producir lo que se llama efectos autoinmunes, que pueden suceder en cualquier momento del tratamiento y en cualquier órgano.
Al igual que la terapia dirigida, de forma teórica estos tratamientos de inmunoterapia han de mantenerse formalmente de forma indefinida hasta que aparezcan efectos secundarios que impidan mantenerlos, o bien hasta llegado el caso de que la enfermedad empeore.
Llegado el caso de que se tenga que suspender por aparición de efectos secundarios graves (por suerte muy infrecuentes, pero posibles), un número significativo de pacientes pueden haber alcanzado un beneficio que se mantiene en el tiempo incluso cuando haya sido necesario tratar con inmunosupresores.