La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel que se manifiesta en forma de brotes. Lo más característico de esta enfermedad es la extrema sequedad cutánea que va a originar un picor intenso con el consiguiente rascado y aparición de lesiones cutáneas eccematosas. No existe ningún tratamiento curativo para la DA, y hasta el momento no es posible modificar el curso de la enfermedad. Así, el objetivo del tratamiento de la DA es la reducción de los síntomas, disminuir el número de recurrencias y controlar a largo plazo la enfermedad.
Se trata de un tratamiento que debe individualizarse según la gravedad de la dermatitis; sin embargo con fines didácticos revisaremos los distintos recursos terapéuticos de los que se dispone en la actualidad, para después realizar recomendaciones según la gravedad de la dermatitis.
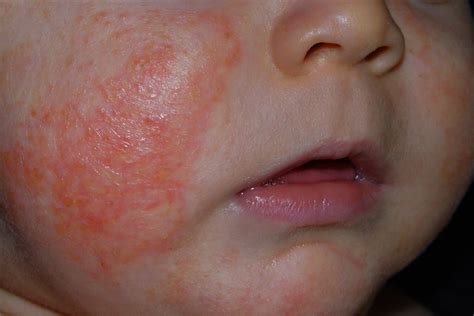
El Cuidado de la Piel Atópica
La piel atópica se caracteriza por una alteración en la función barrera de la piel con una elevada tasa de pérdida de agua transepidérmica, disminución en la capacidad de retención de la misma en la epidermis y una menor cantidad de lípidos y ceramidas intraepidérmicas3,4. Esto da lugar a una piel seca y pruriginosa que precisa una higiene cuidadosa, evitando la irritación, y la aplicación diaria de emolientes que constituyen un pilar fundamental en el tratamiento de la DA independientemente de su gravedad.
Aseo e Higiene
La necesidad de baño en niños atópicos es evidente pero el agua excesivamente caliente, la fricción y los detergentes pueden irritar la piel. Personalmente la experiencia me ha enseñado que el baño es un momento importante de tranquilidad y de disfrute para el niño, le ayuda a relajarse y esto supone un factor clave en el control de la dermatitis. En la actualidad se recomienda baño breve o ducha a diario, seguido de la aplicación inmediata de emolientes, para evitar la evaporación del agua de la piel5. Conviene emplear jabones de pH ácido (45). Se recomienda evitar las fuentes de calor y recurrir a toallas suaves, sin frotar la piel. Es aconsejable mantener las uñas cortas y limpias5.
Emolientes e Hidratantes
Denominamos sustancias hidratantes a aquellas que aumentan el contenido en agua de la capa córnea, y emolientes a aquellas que la hacen menos áspera y más flexible. Puesto que muchos emolientes basan su acción en el aumento del contenido de agua de la epidermis, a menudo se emplean ambos términos indistintamente6. La aplicación de emolientes forma parte del tratamiento de mantenimiento de la DA5. No ha podido demostrarse que la aplicación regular de emolientes mejore de forma directa la DA, sin embargo ayudan a mejorar el aspecto de la piel atópica, y proporcionan sensación de bienestar al reducir el prurito y facilitar la reepitelización de la piel6-8. Poseen cierta actividad antiinflamatoria y disminuyen el riesgo de infección7. La mayoría de los autores coinciden en que el uso continuado de estas sustancias reduce la necesidad de corticoides tópicos, por lo que forman parte de la mayoría de guías de tratamiento5,9.
Debe evitarse su uso durante los brotes, puesto que son ineficaces una vez que se instaura la enfermedad. Además, su aplicación producirá aumento del prurito y sensación de escozor. Se recomienda su aplicación 3 minutos después del baño, con la piel todavía húmeda, y aplicárselo tantas veces como sea necesario, recomendándose un mínimo de 2 veces al día5. Ningún estudio ha demostrado la superioridad de un emoliente frente al resto, por lo que se recomienda utilizar aquel con el que el paciente encuentra la máxima hidratación con una cosmética aceptable (tabla I).

Entre los productos más utilizados se encuentran:
- Vaselina: es una mezcla de hidrocarbonos que se obtiene mediante el refinado y eliminación de las ceras de aceites minerales pesados. Se comercializa en forma sólida y líquida siendo su principal inconveniente su tacto graso, que hace que muchos pacientes no toleren su uso10.
- Lanolina: es una mezcla de alcoholes y ácidos grasos esterificados de alto peso molecular que provienen de la destilación de la lana. Actúan mezclándose con los lípidos del estrato córneo dañado. Como inconveniente destaca su capacidad sensibilizante11.
- El colesterol, los ácidos grasos libres y las ceramidas forman parte de la barrera lipídica, por lo que se utilizan en numerosos productos como principio activo.
- Glicerina: de gran capacidad higroscópica, actúa formando un reservorio a nivel del estrato córneo que dificulta la solidificación de las grasas manteniendo la estructura de la bicapa lipídica en estado fluido.
- Urea: actúa como humectante a bajas concentraciones y como queratolítico a altas concentraciones. Está por tanto especialmente indicada ante lesiones como la queratosis pilar, donde su acción queratolítica resulta especialmente beneficiosa12. Sin embargo, su uso en zonas de eccema producirá picor y escozor.
Recientemente se han comercializado nuevas líneas de emolientes que añaden compuestos antipruriginosos y antiinflamatorios, como glicerofosfoinositol colina (Derm up®) o seletiose (Trixera plus®). Los productos formulados con proantocianidinas y ácido glicirretínico (Dersura®, Zarzenda®) se han denominado protectores de barrera activos. Poseen capacidad regeneradora de la barrera cutánea, con actividad antiinflamatoria y antipruriginosa13. Existe un estudio controlado aleatorizado con escaso tamaño muestral, que apunta a una mayor eficacia que los emolientes convencionales, así como estudios preliminares respecto al ahorro de corticoides derivados de su uso14. Destaca por otra parte su elevado coste en comparación con los emolientes convencionales.
Evitar Desencadenantes
Es importante identificar y evitar los factores que pueden desencadenar brotes de dermatitis atópica. Contacto con detergentes, evitar piscinas cloradas, y en los pacientes en los que se ha comprobado de forma objetiva la exacerbación de la DA por un alimento concreto, se beneficiarán de la evitación de los alimentos implicados. Sin embargo, se deben evitar las dietas restrictivas indiscriminadas que conllevan una grave alteración de la calidad de vida y riesgo de malnutrición.
En cuanto a la ropa se recomienda el uso de prendas de algodón y evitar la lana, fibras sintéticas, plástico o gomas, así como cualquier prenda oclusiva que favorezca la sudoración, ya que el sudor es un factor importante como desencadenante de brotes en la DA.
Evitar Infecciones
La colonización por microorganismos y el riesgo de infección es mayor en pacientes atópicos debido a la alteración en la barrera cutánea y a la relativa carencia de péptidos antimicrobianos protectores frente a bacterias, hongos y virus.
- Infecciones bacterianas. Existe un aumento de la colonización por Staphylococcus aureus, que está presente en más del 90% de los niños con DA, tanto en piel afecta como en piel sana, frente al 5% en niños sin dermatitis. Sin embargo no existe evidencia que apoye el tratamiento profiláctico de la DA con antibióticos, estando indicado tratar cuando clínicamente exista sobreinfección de las lesiones eccematosas. En la mayoría de los casos el tratamiento tópico con antibióticos como gentamicina, ácido fusídico, mupirocina o retapamulina, resulta suficiente para controlar infecciones leves localizadas.
- Infecciones víricas. Las infecciones causadas por virus herpes, papilomavirus humano (responsables de las verrugas vulgares) o poxvirus como el Molluscum contagiosum, son también más prevalentes en los pacientes atópicos siendo con frecuencia desencadenantes de brotes de eccema.
- Infecciones fúngicas. Se ha descrito también una mayor incidencia de infecciones fúngicas como las causadas por Trichophyton rubrum. Es posible además, que Malassezia furfur interfiera en los mecanismos inmunológicos que determinan la patogenia de la enfermedad, sobre todo en las formas localizadas en cabeza, cuello y porción alta de tronco.
Dieta
Existe controversia respecto al papel de la dieta en la patogenia de la DA. La influencia de la dieta en la DA es relevante solo en un porcentaje muy pequeño de los casos, y casi siempre en niños pequeños. Si existe una sospecha clara de alergia alimentaria, el diagnóstico debe confirmarse mediante determinación de anticuerpos IgE específicos, prick test cutáneo o pruebas de provocación oral. Solo basándose en la positividad de estas pruebas puede recomendarse una dieta especial. Los alimentos más frecuentemente incriminados son la leche de vaca, el huevo, el plátano y el pescado. Por tanto, no existen pruebas suficientes para recomendar dietas de eliminación de rutina si no se han producido reacciones alérgicas de tipo I.
Factores Medioambientales
El clima templado y húmedo favorece la humidificación del estrato córneo, por lo que es mejor tolerado que el clima frío y seco. El calor excesivo y el sudor pueden desencadenar brotes de dermatitis. La exposición solar suele tener un efecto beneficioso. Sin embargo, si el paciente presenta lesiones activas, puede producir aumento de la sensación de escozor.
Aunque resulta difícil demostrarlo mediante estudios de calidad, se observa en la práctica clínica una relación entre el estrés y los brotes de DA. Además el estrés emocional puede desencadenar respuestas de picor y rascado en pacientes atópicos, interfiriendo en la función barrera cutánea.
Prevención
Medidas Durante el Embarazo
El efecto de la lactancia materna sobre la DA es objeto de controversia. En el momento actual no existe evidencia de que la dieta o la presencia de aeroalergenos durante el embarazo tenga influencia en el desarrollo de la DA.
Probióticos
Sin embargo algunos estudios apoyan el posible efecto beneficioso de la administración de cepas probióticas durante el embarazo y lactancia. La teoría de la higiene postula que el aumento en la incidencia de la DA se debe a un descenso de la exposición a microorganismos durante los primeros años de vida. La manipulación de la respuesta inmune innata mediante la administración de bacterias probióticas (Lactobacillus) en los primeros años de vida podría así mejorar los síntomas atópicos. Parece que esta mejoría podría deberse a un incremento en la producción de IFNγ.
Una revisión sistemática reciente de 13 estudios controlados aleatorizados sintetiza la evidencia actual respecto al uso de probióticos como prevención durante el embarazo en madres de alto riesgo, y como tratamiento en los primeros meses de vida. Parece que especialmente L. rhamnosus podría ser efectivo en la prevención de la DA, sin embargo son necesarios más estudios al respecto. Son necesarios más estudios para aclarar la verdadera eficacia de los probióticos en la prevención y tratamiento de la DA.
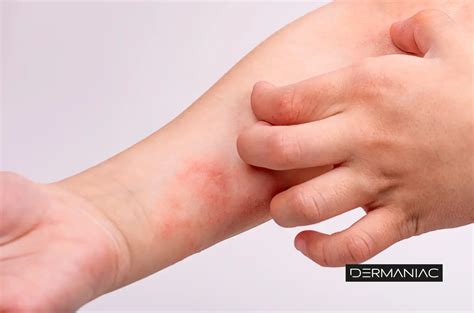
Alivio del Picor
El picor es uno de los síntomas más molestos de la dermatitis atópica. Rascarse, aunque proporciona un alivio inmediato, aumenta el picor al agravar las manchas rojas y la irritación, por no mencionar el riesgo de infección si las manos o las uñas están sucias. Aquí hay algunos consejos para prevenir y aliviar el picor:
- Aplicar el tratamiento recetado o el producto para el cuidado de la piel en las zonas afectadas todos los días.
- Optar por un limpiador emoliente ultrasuave sin jabón que respete el pH y la barrera de la piel.
- Limitar los baños o duchas a cinco minutos y con agua tibia (35 °C como máximo).
- Secarse con toquecitos, no frotando, al salir de la ducha o después de lavarse las manos.
- Optar por ropa holgada para limitar las rozaduras.
- Mantener las manos ocupadas con una pelota antiestrés, por ejemplo, o, mejor aún, rascar un sustituto como una tira de velcro colocada en una prenda de vestir o en un peluche para los más pequeños.
- Mantener la mente ocupada para distraerse del picor: una pequeña sesión de relajación o de ejercicio, escuchar música o incluso buscar la ayuda de un terapeuta experto en relajación si se tienen brotes frecuentes.
El frío es muy calmante y actúa como una especie de anestesia: guardar el emoliente en la nevera para que el alivio sea más intenso al aplicarlo o colocar una bolsa de guisantes congelados en la zona. Para evitar que se queme, no dejarlo demasiado tiempo o envolverlo en un paño.
Tratamientos Médicos
El tratamiento de la dermatitis atópica o el eczema requiere cuidados hidratantes diarios y constantes para mantener y reforzar la barrera cutánea y evitar los brotes, pero afortunadamente existen tratamientos médicos que se pueden considerar además del cuidado diario de la piel.
La cortisona es el tratamiento más conocido (y a menudo el más eficaz), pero puede ser necesaria una combinación de fármacos para calmar los brotes inflamatorios causados por el eczema atópico grave.
Tratamiento con Cortisona
La aplicación de crema de cortisona (o dermocorticoides) sigue siendo el tratamiento más común y eficaz: es un antiinflamatorio y, por tanto, ayuda a aliviar la inflamación y el picor asociados al eczema. Los dermocorticoides son un medicamento: el médico debe recetar este tratamiento antes de poder utilizarlo. Dependiendo de la edad o de la zona afectada, pueden sugerirse dermocorticoides en forma de crema, pomada, gel o loción.
Si los dermocorticoides fallan, en casos de eczemas muy extensos, o en las zonas más sensibles como el rostro o los párpados, el médico puede optar por inmunosupresores tópicos o comprimidos (Tacrolimus). Otro tratamiento es la fototerapia (tratamiento con rayos UV). En todos los casos, corresponde al médico determinar el tratamiento más adecuado.
La aplicación de dermocorticoides no es suficiente para tratar el eczema atópico a largo plazo: es esencial el cuidado diario con un emoliente para reparar la barrera cutánea. Para la limpieza, se recomienda elegir un aceite de ducha adecuado o un gel sin jabón para calmar y prevenir la sequedad, y luego aplicar un emoliente para nutrir la piel en profundidad.
10 TIPS para cuidar la DERMATITIS ATÓPICA en tus hijos
Aunque el eczema tiende a remitir en verano debido al efecto de la luz ultravioleta en la piel, también puede ser necesario aplicar dermocorticoides incluso en verano. No te preocupes, ¡es posible! Los dermocorticoides no reaccionan al sol, pero la piel sí, por lo que siempre debe aplicarse protección solar después de aplicar la crema de cortisona.
Tratamientos Básicos Diarios
En fase de remisión (o entre brotes) es esencial tomar medidas cada día para reducir la sequedad de la piel y reducir el riesgo de inflamación. Para lograrlo, adoptamos un ritual diario de limpieza suave y cuidado emoliente de la piel (¡y lo cumplimos!). Para la ducha o el baño, deben elegirse geles y aceites dermocosméticos formulados especialmente para minimizar el riesgo de reacciones alérgicas (sin jabón, con un pH inferior a 5,5). Tendrán un efecto relipidizante y antiinflamatorio, ideal para preparar y maximizar el efecto de los productos emolientes para la piel.
Después de la ducha, aplique un producto emoliente para la piel de su elección (bálsamo, crema, leche, etc.). Consejo: primero calentar el producto entre las manos y luego aplicarlo suavemente con movimientos amplios, sin frotar, sobre la piel todavía ligeramente húmeda. Y si la piel no está lo suficientemente flexible o calmada, no dude en aplicar otra capa.