El melanoma es una forma maligna de cáncer de piel que se origina en los melanocitos, células que producen el pigmento que da color a la piel. Es uno de los tumores de mayor incidencia en el ser humano, y en los últimos años ha aumentado el número de casos.
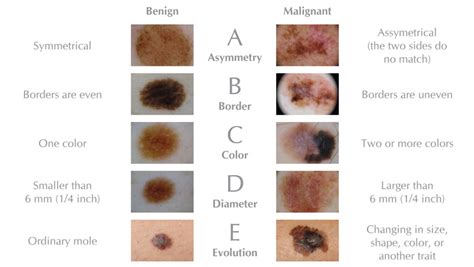
Infografía de los signos ABCDE del melanoma.
Tipos de melanoma
- Melanoma de extensión superficial: Es la forma más frecuente, representando aproximadamente el 70% de los casos.
- Melanoma nodular: Es el segundo en frecuencia, responsable del 15% al 30% de los casos.
- Melanoma lentigo maligno: Aparece como lesiones planas extensas, ubicándose más habitualmente en la cara de mujeres de piel clara mayores de 50 años.
- Melanoma lentiginoso de partes acras: Aparece en las palmas de las manos, las plantas de los pies o debajo de los lechos ungueales. Representa del 2% al 8% de los melanomas en pacientes de piel clara, pero hasta el 60% de los observados en personas de piel más oscura.
- Melanoma mucoso: Son raros y solo suponen el 1% de todos los casos diagnosticados de melanoma. Aparece en las mucosas que revisten las cavidades corporales y los órganos huecos. Las localizaciones más frecuentes son la región de la cabeza y el cuello (incluidas la cavidad nasal, la boca y el esófago), así como el recto, las vías urinarias y la vagina.
- Melanomas oculares: Dado que los ojos contienen melanocitos, o células productoras de pigmento, pueden ser vulnerables al melanoma.
¿Cómo se ve un melanoma?
El melanoma suele aparecer como una mancha irregular de color marrón, negro o rojo, o como un lunar existente que empieza a cambiar de color, forma o tamaño. En las personas de piel oscura, surge con mayor frecuencia en las palmas de las manos, las plantas de los pies y la piel de debajo de las uñas.
En general, las lesiones asociadas al melanoma son fácilmente visibles a simple vista. Su forma y tamaño pueden cambiar con el tiempo. Cuando un nevus cumple ciertos criterios, es fundamental acudir al médico.
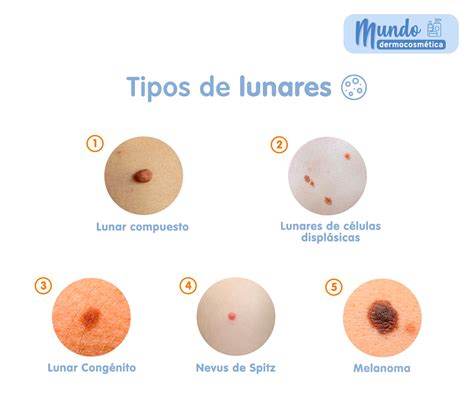
Ejemplos de lunares benignos y melanoma.
Factores de riesgo
- Exposición a la luz solar: La exposición a la luz solar, especialmente los antecedentes de quemaduras solares intensas con formación de ampollas, se ha asociado a un mayor riesgo de melanoma. La exposición a la radiación ultravioleta (UV)-B explica dos tercios de los casos de melanoma.
- Síndrome de lunares atípicos y melanoma (SLA): Conocido anteriormente como síndrome del nevo displásico, el SLA se caracteriza por un número elevado de lunares atípicos, lo que puede indicar un mayor riesgo.
- Antecedentes familiares: Los antecedentes familiares de cánceres cutáneos también son un factor de riesgo importante.
¿Cómo identificar un lunar sospechoso? La regla ABCDE
Saber distinguir entre un lunar común y un melanoma maligno puede marcar la diferencia en la detección temprana del cáncer de piel. Presta atención a los siguientes signos:
- A - Asimetría: Si su forma es irregular puede tratarse de un melanoma.
- B - Bordes irregulares: Los bordes de un lunar sano suelen ser definidos y regulares.
- C - Color desigual: Un lunar malo puede tener diferentes tonalidades, como marrón oscuro, negro, rojo o blanco.
- D - Diámetro: Los lunares que son cancerosos suelen superar los 6 milímetros de diámetro.
- E - Evolución: Cualquier cambio, ya sea en tamaño, forma, color o textura del lunar, puede ser un signo de alerta.
Si identificas algún signo de un lunar canceroso o notas síntomas de cáncer de piel, acude inmediatamente a un dermatólogo.
Prevención
Puede tomar medidas para reducir el riesgo de padecer cáncer de piel. Si bien factores como la genética, la edad o la raza no se pueden controlar, hay elementos clave que sí están en nuestras manos, como la fotoprotección.
Fotoprotección
La radiación ultravioleta es uno de los principales factores de riesgo para el cáncer de piel. Protegerse adecuadamente es esencial para evitar o minimizar el daño en el ADN celular.
- Utilice filtros solares que te protejan de los rayos UVA, UVB, infrarrojos, luz azul y luz visible, con un Factor de Protección Solar (FPS) de al menos 30.
- Busque zonas sombreadas bajo una sombrilla o lona.
- Lleve sombrero.
- Póngase gafas de sol.
- Los lactantes menores de seis meses deben estar totalmente protegidos de la exposición directa a la luz solar.
- Evite el uso de camillas de bronceado u otras fuentes de luz solar artificial.
La piel tiene memoria, y el daño solar en la infancia puede manifestarse en la edad adulta. Los bebés menores de seis meses no deben exponerse al sol. Las quemaduras solares causan daño irreversible en el ADN celular, incrementando el riesgo de desarrollar cáncer de piel en la edad adulta.

Usa protector solar para prevenir el cáncer de piel.
Autoexploración y revisiones regulares
Realiza una autoexploración mensual de la piel, prestando atención a la aparición de nuevos lunares o cambios en los existentes. Examina también heridas o úlceras que no cicatrizan. Además, presta atención al «patito feo»: si un lunar es claramente diferente del resto, consúltalo con un dermatólogo.
Debido a la relación entre el número y tamaño de los lunares con el riesgo de melanoma, los especialistas recomiendan una revisión anual de lunares.
Ante cualquier cambio o sospecha, lo ideal es acudir a un dermatólogo para una revisión exhaustiva de los lunares.
Cómo detectar rápidamente un melanoma en la piel | Dr. Juan
Diagnóstico
El cáncer de piel no puede diagnosticarse simplemente mirándolo. Cuando un lunar o zona pigmentada de la piel muestra cambios o parece anormal, el médico puede optar por hacer una biopsia, es decir, obtener una muestra de tejido para que la examine un anatomopatólogo.
En relación con el cáncer de piel, el médico utilizará con toda probabilidad una técnica conocida como escisión local, en la que se extirpa toda la zona sospechosa con un bisturí bajo anestesia local. En función del tamaño y la localización de la zona sospechosa en el organismo, este tipo de biopsia puede realizarse en la consulta de un médico o, posiblemente, en régimen ambulatorio en un hospital.
Algunos médicos emplean otras técnicas de biopsia llamadas en sacabocados o por afeitado. En una biopsia en sacabocados, el médico utiliza un instrumento para perforar la zona sospechosa y extraer un cilindro redondo de tejido. En una biopsia por afeitado, el médico “afeita” simplemente un trozo del tumor. Ambos tipos de biopsias se realizan habitualmente en la consulta del médico.
La muestra de piel se envía a un anatomopatólogo, que examina el tejido al microscopio para comprobar si existen células cancerosas. El tejido puede considerarse normal o anormal. Entre los resultados anormales figuran proliferaciones benignas como lunares, verrugas y tumores cutáneos benignos o pueden suponer un diagnóstico de carcinoma espinocelular, carcinoma basocelular o melanoma.
Riesgos de la biopsia
Como sucede siempre que se secciona la piel, existe un pequeño riesgo de infección después de la biopsia. Ha de llamar al médico si presenta fiebre, un aumento del dolor, enrojecimiento o hinchazón en el foco de infección o bien hemorragia continua. Si su piel cicatriza habitualmente cuando resulta lesionada, la biopsia podría dejar una cicatriz. Por este motivo, quizá lo mejor es que una biopsia en la cara sea realizada por un cirujano plástico o dermatólogo especializado en técnicas de reducción de las cicatrices.
Estadios del melanoma
Cuando se le diagnostique de melanoma, el médico le indicará el estadio en el que se encuentra el melanoma. El “estadio” es una forma de describir la gravedad de un cáncer que incorpora información relativa a su localización, tamaño, si se ha diseminado a los ganglios linfáticos próximos y si ha metastatizado a otras partes del organismo.
En el caso del melanoma, los estadios I y II se basan principalmente en el espesor del cáncer y en el número de capas de piel que ha invadido. Los estadios III y IV se basan en el grado de diseminación del melanoma a partir de la piel. El melanoma en estadio IA tiene menos de un milímetro de espesor y no se ha ulcerado.
Tratamiento
Como en otros tumores, el mejor pronóstico se logra con la extirpación precoz. En las etapas iniciales, cuando el melanoma crece en superficie y no infiltra la piel, tiene un pronóstico excelente y se cura con cirugía simple.
Cirugía
- Melanomas de menos de un milímetro de espesor: Un melanoma delgado, es decir, de menos de un milímetro de espesor (estadio 1A o 1B), se trata habitualmente con una escisión local amplia de la piel, en la que el cirujano extirpa el melanoma y una zona a su alrededor. La cantidad de piel que se extirpa y el grado de cicatrización guardan relación con el tamaño de la lesión o lunar. Dependiendo del tamaño del tumor, la escisión local puede realizarse en régimen ambulatorio u hospitalario, normalmente con anestesia local. La zona puede requerir puntos de sutura y la recuperación puede tardar unas semanas.
- Melanomas de más de un milímetro de espesor: Los melanomas de un milímetro o más de espesor son algo más graves que los melanomas delgados porque son más propensos a diseminarse a otras partes del cuerpo. En caso de melanomas de mayor tamaño, además de una escisión local amplia, el cirujano practica a menudo una biopsia ganglionar para comprobar si se han diseminado las células cancerosas. En una biopsia ganglionar se extirpan quirúrgicamente los ganglios linfáticos ubicados en la zona del cáncer para comprobar si contienen cáncer. El médico puede optar por realizar una biopsia del gangliolinfático centinela, en la que únicamente se extirpa el ganglio linfático más próximo al tumorpara comprobar si existe cáncer.
- Melanoma metastásico (estadio IV): En este estadio, el melanoma se ha diseminado a piel o ganglios linfáticos distantes o a otros órganos, tales como pulmones, hígado o cerebro. Los cirujanos no suelen operar para extirpar estas metástasis. Aun cuando pudieran extirparse metástasis grandes, es muy probable que haya otras más pequeñas en otros lugares que podrían pasarse por alto. Sin embargo, es posible que el tratamiento siga siendo capaz de mejorar los síntomas y de prolongar la vida.
Otros tratamientos
- Inmunoterapia: Pueden inyectarse varios productos de inmunoterapia en la piel para tratar cánceres de piel. El más utilizado es el interferón alfa, que actúa estimulando la respuesta inmunitaria del organismo para destruir el tejido del cáncer de piel. El tumor se reduce de manera progresiva. La destrucción es relativamente específica, por lo que normalmente se respeta el tejido sano. Pueden producirse enrojecimiento, inflamación y síntomas seudogripales como parte de la respuesta del sistema inmunitario. El interferón también puede utilizarse en las personas cuyo melanoma se ha diseminado más allá del foco original del cáncer a uno o más ganglios linfáticos, a fin de evitar o retrasar las recidivas del melanoma. En este caso, se administra durante un año para reducir el riesgo de que reaparezca el melanoma.
- Injerto cutáneo: Cuando ha de extirparse una zona extensa de piel durante la cirugía, puede realizarse un injerto cutáneo para reducir las cicatrices. En un injerto cutáneo, el cirujano anestesia primero y extirpa a continuación una zona de piel indemne de otra parte del cuerpo, como la porción superior del muslo, y la utiliza seguidamente para sustituir la piel extirpada con el fin de cubrir la herida dejada por la intervención. Todo ello se realiza en el momento de la cirugía del cáncer de piel.
- Radioterapia: La radioterapia puede emplearse para tratar todos los tipos de cáncer de piel. La radioterapiautiliza fotones (rayos X) de alta energía para destruir tejidos. Se dirige contra el foco tumoral y un borde circundante de piel. La radioterapia puede ajustarse para que sea superficial o muy profunda, lo que significa que puede tratar diversos tumores. Debidamente aplicada, la radioterapia logra tasas elevadas de curación con escasa o nula formación de cicatrices. Los pacientes con varias lesiones en una zona de la piel pueden ser tratados con radioterapia en lugar de con cirugía.
Seguimiento
Los pacientes con melanoma corren un riesgo elevado de padecer melanomas nuevos. Algunos también tienen riesgo de recidiva del melanoma original en la piel circundante o en otras partes del organismo. Las probabilidades de recidiva son mayores en los pacientes cuyo melanoma tiene un espesor importante o se ha diseminado al tejido cercano que en aquellos con melanomas de poco espesor.
Para aumentar la probabilidad de detectar un melanoma nuevo o recurrente lo antes posible, los pacientes deberán seguir el calendario de revisiones periódicas indicado por el médico. Es especialmente importante que los pacientes con nevos displásicos (lunares atípicos) y antecedentes familiares de melanoma se sometan a revisiones frecuentes.
| Estadio | Espesor | Ulceración | Diseminación |
|---|---|---|---|
| IA | Menos de 1 mm | No | No |
| IB | Menos de 1 mm | Sí | No |
| IIA | 1-2 mm | No | No |
| IIB | 2-4 mm | No | No |
| IIC | Más de 4 mm | Sí o No | No |
| III | Variable | Variable | Ganglios linfáticos cercanos |
| IV | Variable | Variable | Órganos distantes |
Resumen de los estadios del melanoma.