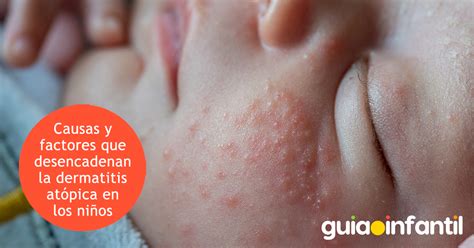
La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel que afecta a personas de todas las edades, aunque es más común en niños. Se caracteriza por sequedad cutánea, picor intenso y lesiones típicas de eccema con enrojecimiento y descamación. La DA puede durar toda la vida, aunque suele cursar en brotes con intervalos de tiempo libre de enfermedad. Es importante un diagnóstico preciso para poder manejar adecuadamente esta condición.
El diagnóstico de la dermatitis atópica es aparentemente fácil, aunque desafortunadamente no se dispone de ninguna prueba diagnóstica de marcadores de laboratorio. En la mayoría de los casos, por lo tanto, el diagnóstico se basa en los signos clínicos, mediante la realización de la historia clínica del paciente, los síntomas clínicos específicos y la exclusión de otros trastornos cutáneos no inflamatorios. En caso de duda sobre su diagnóstico debe acudir a su dermatólogo.
Dermatitis atópica: causas, síntomas y tratamiento
Criterios y Métodos de Diagnóstico
Los médicos establecen un diagnóstico por medio del examen de la piel, revisión de la historia clínica, con pruebas del parche para descartar otras enfermedades de la piel y por identificación de otras enfermedades que con frecuencia acompañan a la dermatitis atópica. El pediatra debe establecer un diagnóstico de sospecha, ante una dermatitis pruriginosa con carácter persistente o recurrente de más de 6 semanas de duración.
En la práctica clínica el diagnóstico de la DA se basa en los siguientes criterios clínicos, que deben estar en todos presentes:
- Lesiones inespecíficas de dermatitis con morfología y distribución características.
- Prurito.
- Curso crónico o crónicamente recurrente.
Las características más distintivas y constantes de la enfermedad son prurito (picazón en la piel), antecedentes familiares y personales relacionados con atopia (enfermedades alérgicas) y lesiones cutáneas crónicas (casi siempre típicas) que ocurren durante un brote. Además, los pacientes pueden presentar sequedad de la piel y otras lesiones cutáneas como exudados serosos (plasma acuoso), excoriación (abrasiones de la piel), pápulas (espinillas) y liquenificación (engrosamiento y piel coriácea).
Debe hacerse un diagnóstico diferencial con otras afecciones cutáneas rojas y escamosas. A menudo es difícil separar la dermatitis atópica de la dermatitis seborreica en la infancia, pudiendo solaparse las dos patologías en este grupo de edad.
Al ser una enfermedad con implicación del sistema inmunológico, observamos con frecuencia asociación con otras enfermedades alérgicas, entre ellas destaca especialmente la rinoconjuntivitis alérgica, el asma bronquial y alergia a ciertos alimentos. Un 80% de los niños con dermatitis atópica (DA) presentan alergia respiratoria y algunos de ellos también presentan alergia a los alimentos.
El Examen Físico y la Exploración
La base del diagnóstico en la dermatitis atópica es la exploración física ya que nos va a determinar cómo son las lesiones y donde se localizan, ambos aspectos fundamentales en esta enfermedad.
En la DA pueden observarse las siguientes lesiones elementales: eccema, prurigo y liquenificación. Junto a ellas es muy frecuente la presencia de excoriaciones por el rascado.
Distribución: La localización de las lesiones varía con la edad del paciente:
- Fase de lactante: se caracteriza por lesiones eccematosas muy pruriginosas con gran componente exudativo que forma costras.
- Fase infantil: se extiende desde los 2 años hasta la pubertad. Las lesiones se hacen más papulosas y menos exudativas con tendencia a la liquenificación activada por el rascado y tienden a localizarse de forma característica en los pliegues, sobre todo antecubital y poplíteo.
- Fase del adolescente y adulto: predomina la liquenificación sobre una base de intensa xerosis. La localización es similar a la del estadio infantil con afectación preferente de pliegues de flexión y región facial.
El prurito intenso constituye el signo indicativo de la dermatitis y su ausencia debe llevar a replantear el diagnóstico.
Se consideran así las lesiones de dermatitis persistentes o recurrentes en brotes de al menos 6 semanas de evolución.
Pruebas Complementarias
El 80 % de los pacientes con dermatitis atópica pueden presentar niveles séricos altos de anticuerpos de inmunoglobulina E (IgE). En algunos pacientes puede ser necesaria una biopsia cutánea para descartar otras afecciones.
Para determinar los factores alérgicos que desencadenan o empeoran la dermatitis atópica (DA) deben realizarse pruebas cutáneas con alimentos e inhalantes, lo cual puede ser complicado de realizar si el paciente está en una fase inflamatoria aguda. Como en ocasiones algunos alimentos están implicados en la reacción, es necesario realizar dietas de eliminación que implican la exclusión durante un cierto tiempo (o definitivamente) de alimentos como la leche de vaca, el huevo u otros.
Valoración de la Gravedad de la Dermatitis Atópica
Sin una prueba estándar para diagnosticar y evaluar la gravedad, pueden existir inconsistencias y retos al determinar un plan de manejo óptimo para las personas con dermatitis atópica. Una forma de evaluar la gravedad de la dermatitis atópica se basa en la valoración de la extensión y la intensidad del prurito (también conocido como picor), las lesiones eczemáticas y la piel seca.
Existen algunas herramientas de evaluación que los médicos utilizan para determinar la gravedad de la enfermedad. Las más frecuentes incluyen el índice de gravedad y área de eczema (EASI) y la puntuación de la valoración global del investigador (IGA).
El Grupo de Trabajo Europeo de Dermatitis Atópica, diseñó el denominado SCORAD para valorar a los pacientes que cumplen los criterios diagnósticos habituales y que es el más utilizado en Europa. En el SCORAD se valora la extensión del área afectada por la dermatitis, la intensidad de las diversas lesiones (eritema, edema/ pápula, exudado/costra, excoriación, liquenificación, sequedad) y en una escala analógica visual los síntomas subjetivos (prurito y pérdida de sueño). Existe un atlas para ayudar a valorar la intensidad de las lesiones.
Se han establecido 3 grados:
- Leve: puntuación de 0 a 25.
- Moderado: puntuación de 25 a 50.
- Grave: puntuación mayor de 50.
Diagnóstico Diferencial
La distribución típica, y sobre todo el prurito intenso, constituyen las claves para el diagnóstico diferencial con otras enfermedades inflamatorias cutáneas que pueden afectar al niño:
- Dermatitis seborreica: su inicio suele ser más precoz que la dermatitis atópica, antes del segundo mes de vida. El prurito es inexistente o leve. Cursa con descamación grasienta, amarillenta del cuero cabelludo y áreas intertriginosas.
- Dermatitis irritativa de contacto: puede observarse en niños normales tras exposición a sustancias irritantes como saliva, orina, heces y por el uso de detergentes en el lavado de sábanas y ropa interior.
- Dermatitis alérgica de contacto: las lesiones son similares a las de la DA pero limitadas al área de contacto con el material.
- Escabiosis: prurito preferentemente nocturno, que por lo general afecta también a otros familiares que conviven con el paciente.
- Psoriasis: placas bien delimitadas eritematoescamosas. Se localiza típicamente en codos, rodillas, cuero cabelludo y con afectación de las uñas.
- Dermatitis liquenoide: está constituida por pápulas planas, de 2 a 3mm, en ocasiones hipopigmentadas, localizadas en el dorso de las manos, los codos o las rodillas. El prurito es inexistente o leve.
- Dermatofitosis: lesiones con borde circular o policíclico, en el que suelen encontrarse vesículas y pústulas, de crecimiento centrífugo y distribución asimétrica.
- Pitiriasis rosada: en un 50% de los casos puede observarse inicialmente la llamada placa «heraldo», una lesión ovalada de color rosado con borde descamativo.
- Dermatitis herpetiforme: se asocia a celiaquía clínica o subclínica. Se presenta como una erupción vesiculosa muy pruriginosa, de distribución simétrica, que afecta principalmente a las superficies de extensión y a la región lumbar.
- Acrodermatitis enteropática: la conforman elementos papuloeritematosos, a veces con componente purpúrico, de pocos milímetros de diámetro y no pruriginosos, y se localiza en cara, glúteos y extremidades.
- Inmunodeficiencias primarias: la presencia de lesiones eccematosas con mala respuesta al tratamiento, en localizaciones no características de la DA, acompañadas de infecciones recurrentes, deben hacer pensar en esta posibilidad.
tags: #como #se #diagnostica #la #dermatitis #atopica