La tibia, comúnmente conocida como espinilla, es un hueso largo y crucial de la pierna. Se ubica en la parte anterior e interna de la pierna, debajo de la rótula, y se distingue por su forma prismática triangular.
La tibia se encuentra medial al peroné, con el que se articula en sus extremos proximal y distal. Es el hueso que soporta el peso de la pierna, por lo que es el segundo hueso más grande del cuerpo después del fémur.
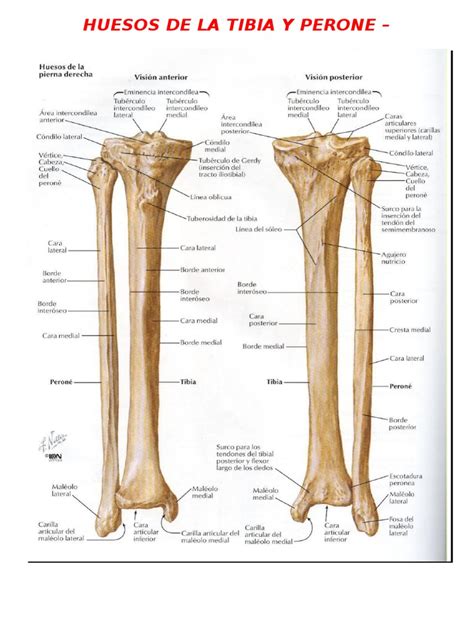
Anatomía de la Tibia
Como todo hueso largo, presenta dos epífisis, dos metáfisis y una diáfisis. La tibia empieza a osificarse a partir de tres centros; una para el cuerpo y otros dos, para las extremidades.
Partes de la Tibia
Como otros huesos largos, hay tres partes en la tibia: la tibia proximal, su diáfisis y la tibia distal.
- Tibia Proximal: Participa en la articulación de la rodilla.
- Diáfisis: El cuerpo principal del hueso.
- Tibia Distal: Participa en la articulación del tobillo.
Características Anatómicas Clave
El extremo que se articula con el fémur es ancho y tiene dos cavidades glenoideas interna y externa (facies articularis superior) que se articulan con los cóndilos del fémur. Tiene una cara superior plana denominada "platillo tibial", de donde emerge una eminencia entre las cavidades glenoideas nombrada espina de la tibia o eminencia intercóndila (eminentia intercondylaris). Hay dos superficies triangulares y rugosas llamadas superficies preespinal (area intercondylaris anterior) y retroespinal (area intercondylaris posterior).
Las dos cavidades glenoieas descansan entre dos masas voluminosas denominadas tuberosidades de la tibia; la tuberosidad interna o cóndilos medial (condylus medialis) presenta atrás una impresión rugosa para el tendón directo del semimenbranoso, por delante un canal para el tendón horizontal del semimenbranoso. Borde externo (margo medialis): está ubicado del lado contrario al maleolo interno. Cara interna (facies medialis): es lisa, está en contacto con la piel.
Tiene forma de pirámide, en su parte inferior tiene el maléolo medial (malleolus medialis) que es la parte ensanchada que también se puede palpar y es el sitio de unión con el astrágalo (facies articularis inferior). Se encuentra en la parte anterior e interna de la pierna, paralela y a un lado del peroné, la escatadura en superficie lateral del extremo inferior de la tibia (incisura fibularis), para el peroné.
La superficie superior del cóndilo medial es de forma redonda y algo cóncava, por lo que articula perfectamente con el cóndilo medial del fémur. El menisco medial se encuentra entre la tibia y el fémur en esta articulación; y tiene inserciones en todos los márgenes excepto en el margen lateral. Por otro lado, la superficie superior del cóndilo lateral es más o menos una imagen en espejo del cóndilo medial. Es de forma redonda, algo convexa y se articula con el cóndilo lateral del fémur. El menisco lateral se adhiere a todos sus márgenes excepto al margen medial. El margen medial se extiende hasta el tubérculo intercondilar lateral.
Las superficies superiores de los cóndilos se aplanan y juntas forman la superficie articular superior llamada meseta tibial. Aquí, los cóndilos tibiales se articulan con los cóndilos femorales dentro de la articulación de la rodilla. Las superficies articulares están separadas por dos pequeñas prominencias, los tubérculos intercondilares medial y lateral. El área intercondílea anterior presenta sitios de unión para muchas estructuras. El área intercondílea posterior también tiene facetas para que las estructuras se unan.
En la superficie lateral del extremo proximal de la tibia, justo por debajo del cóndilo lateral, se encuentra una prominencia ósea llamada tubérculo del tracto iliotibial o tubérculo de Gerdy. En la superficie anterior del extremo proximal se encuentra la tuberosidad tibial. Es un sitio de unión para el ligamento patelar y puede detectar y palpar fácilmente esta prominencia justo debajo de la rodilla.
La superficie medial, comúnmente llamada canilla, está limitada por los bordes anterior y medial. Es subcutánea, lo que significa que solo hay un poco de grasa entre el hueso y la piel y no tiene inserciones musculares en la mayor parte. Debido a esto, la superficie medial es palpable a lo largo de toda la cara anteromedial de la pierna. La superficie lateral está limitada por los márgenes anterior y medial y está cubierta por los músculos del compartimento anterior de la pierna.
De los tres bordes, el borde anterior es el más prominente. Puede verse como un margen distinto que comienza en la tuberosidad tibial y desciende hasta la parte distal del hueso. El borde interóseo comienza por debajo del tubérculo del tracto iliotibial y desciende por la superficie lateral de la tibia. Este borde se conecta al borde interóseo de la fíbula por la membrana interósea. En el extremo inferior de la tibia, el borde interóseo se reemplaza con la muesca del peroné en la que encaja el extremo distal de la fíbula.
La superficie lateral y el borde interóseo del extremo distal proporcionan una faceta para el extremo distal de la fibula, denominada incisura fibular. La superficie anterior es lisa y está cubierta por los tendones de los músculos extensores de la pierna.
Articulaciones de la Tibia
Dos articulaciones principales en las que participa la tibia son la articulación de la rodilla y la articulación del tobillo. Sin duda, la articulación de la rodilla merece una atención especial. Sus superficies articulares son las superficies superiores de los cóndilos lateral y medial de la tibia y las superficies inferiores de los cóndilos lateral y medial del fémur. En el extremo distal de la tibia hay otra articulación importante: la articulación del tobillo.
La tibia también tiene tres articulaciones con la fíbula. La articulación tibiofibular superior / proximal es donde el extremo proximal de la tibia se articula con la cabeza de la fíbula. El sitio de articulación de la tibia se encuentra en el lado lateral de su parte proximal, mientras que la fíbula participa con la superficie medial de su cabeza.
La articulación tibiofibular media es la membrana interósea que se extiende entre las diáfisis de la tibia y la fíbula, adhiriéndose a los márgenes interóseos de cada hueso. La articulación tibiofibular inferior / distal está formada por la muesca del extremo distal de la tibia y el área triangular del extremo distal de la fíbula. Estas superficies de articulación están ancladas por extensiones de la membrana interósea superior, mientras que toda la articulación está soportada por los ligamentos tibiofibulares anterior y posterior.
Músculos y Funciones
La tibia es el lugar de inserción de muchos músculos de los miembros inferiores. En términos generales, la superficie lateral de la tibia proporciona lugares de unión para los músculos del compartimento anterior de la pierna, mientras que la superficie posterior proporciona lugares de unión para los músculos del compartimento posterior de la pierna.
En este hueso además originan algunos músculos que son muy importantes a la hora de correr como lo son los gemelos, el soleo y los tíbiales, tanto anterior como posterior. Estos músculos, son alargados y fuertes y necesitan un hueso robusto y fuerte para poder ejercer su función. Además, en la parte de atrás del hueso se encuentra el tendón de Aquiles.
Fracturas de Tibia
Fractura tibia y peroné (15-45 días tras la fractura)
La tibia es el hueso largo más fracturado en los seres humanos. Su parte más vulnerable es la diáfisis tibial y generalmente se necesita una gran fuerza para romper este hueso. Esto suele suceder en accidentes automovilísticos y al caer desde alturas; dado que estas son las lesiones traumáticas más comunes.
Una fractura de la diáfisis tibial ocurre a lo largo del hueso, debajo de la rodilla y arriba del tobillo. Por lo general, se necesita una gran fuerza para causar este tipo de pierna rota. Las colisiones de vehículos de motor, por ejemplo, son una causa común de fracturas de la diáfisis tibial. En muchas fracturas de tibia, también se rompe el hueso más pequeño de la parte inferior de la pierna (peroné).
Tipos de Fracturas de Tibia
Las fracturas de tibia varían mucho, dependiendo de la fuerza que provoque la rotura. Los trozos de hueso pueden alinearse correctamente (fractura estable) o estar desalineados (fractura desplazada). La piel alrededor de la fractura puede estar intacta (fractura cerrada) o el hueso puede perforar la piel (fractura abierta). En muchas fracturas de tibia, el peroné también se rompe.
Los médicos se describen las fracturas entre sí mediante sistemas de clasificación. Las fracturas de tibia se clasifican según:
- La ubicación de la fractura (la diáfisis tibial se divide en tercios: distal, medio y proximal)
- El patrón de la fractura (por ejemplo, el hueso puede romperse en diferentes direcciones, como transversal, longitudinal o en el medio)
- Si la piel y el músculo sobre el hueso están desgarrados por la lesión (fractura abierta)
Los tipos más comunes de fracturas de la diáfisis tibial incluyen:
- Fractura Transversal: En este tipo de fractura, la rotura es una línea horizontal recta que atraviesa la diáfisis tibial.
- Fractura Oblicua: Este tipo de fractura tiene una línea en ángulo a través del eje.
- Fractura en Espiral: La línea de fractura rodea el eje como las rayas de un bastón de caramelo. Este tipo de fractura es causada por una fuerza de torsión.
- Fractura Conminuta: En este tipo de fractura, el hueso se rompe en tres o más pedazos.
- Fractura Abierta: Si un hueso se rompe de tal manera que los fragmentos de hueso sobresalen a través de la piel o una herida penetra hasta el hueso roto, la fractura se denomina fractura abierta o compuesta.
Las fracturas abiertas a menudo implican mucho más daño a los músculos, tendones y ligamentos circundantes. Tienen un mayor riesgo de complicaciones, especialmente infecciones, y tardan más en sanar.
Causas
Las fracturas de la diáfisis tibial a menudo son causadas por algún tipo de colisión de alta energía, como un accidente automovilístico o de motocicleta. En casos como estos, el hueso se puede romper en varios pedazos (fractura conminuta). Las lesiones deportivas, como una caída al esquiar o una colisión con otro jugador durante el fútbol, son lesiones de menor energía que pueden causar fracturas de la diáfisis tibial. Estas fracturas generalmente son causadas por una fuerza de torsión y resultan en una fractura oblicua o en espiral.
Síntomas
Una fractura de la diáfisis tibial suele causar un dolor intenso e inmediato. Otros síntomas pueden incluir:
- Incapacidad para caminar o soportar peso en la pierna.
- Deformidad o inestabilidad de la pierna.
- Hueso "en tienda" sobre la piel en el lugar de la fractura o hueso que sobresale a través de una ruptura en la piel
- Pérdida ocasional de sensibilidad en el pie.
Diagnóstico
Es importante que su proveedor conozca los detalles de cómo se lastimó la pierna. Después de discutir su lesión y su historial médico, su médico realizará un examen cuidadoso. Él o ella evaluará su estado general y luego se concentrará en su pierna.
Después de la inspección visual, su proveedor palpará la tibia, la pierna y el pie en busca de anomalías. Si está despierto y alerta, su médico evaluará la sensibilidad y el movimiento de su pierna y pie.
Pruebas de Imagen
Las pruebas por imágenes le brindarán a su médico más información sobre su lesión.
- Rayos X: La forma más común de evaluar una fractura es con radiografías, que brindan imágenes claras de los huesos.
- Tomografía Computarizada (TC): Si su médico aún necesita más información después de revisar sus radiografías, es posible que solicite una tomografía computarizada.
Tratamiento
Al planificar su tratamiento, su médico considerará varias cosas, que incluyen:
- Tu salud en general
- La causa de tu lesión
- La gravedad de su lesión
- La extensión del daño de los tejidos blandos.
Tratamiento no Quirúrgico
Se puede recomendar un tratamiento no quirúrgico para pacientes que:
- Son malos candidatos para la cirugía debido a sus problemas generales de salud.
- Son menos activos, por lo que son más capaces de tolerar pequeños grados de angulación o diferencias en la longitud de las piernas.
- Tiene fracturas cerradas con un movimiento mínimo de los extremos de la fractura.
El tratamiento inicial puede incluir una férula para brindar comodidad y apoyo. Una vez que baje la hinchazón, su médico considerará una variedad de opciones de tratamiento, como fundición y refuerzo.
Tratamiento Quirúrgico
Se puede recomendar la cirugía para ciertos tipos de fracturas, que incluyen:
- Fracturas abiertas con heridas que necesitan seguimiento.
- Fracturas que no han sanado con tratamiento no quirúrgico.
- Fracturas con muchos fragmentos óseos y un gran grado de desplazamiento.
Los procedimientos quirúrgicos comunes incluyen:
- Clavado Intramedular: Se inserta una varilla de metal en el canal de la tibia para mantenerla en posición.
- Placas y Tornillos: Los fragmentos de hueso se reposicionan y se mantienen unidos con tornillos y placas de metal adheridas a la superficie exterior del hueso.
- Fijación Externa: Se colocan clavos o tornillos metálicos en el hueso por encima y por debajo del sitio de la fractura, unidos a una barra fuera de la piel.
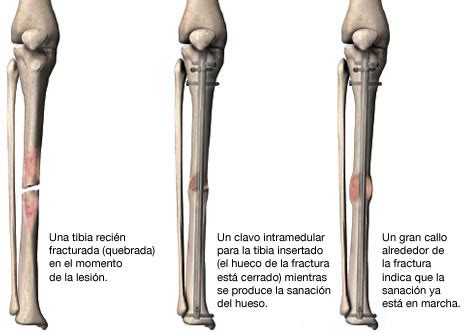
Recuperación
La mayoría de las fracturas de la diáfisis tibial tardan de 4 a 6 meses en sanar por completo. Algunos tardan más, especialmente si la fractura se abrió o se rompió en varios pedazos o si los pacientes usan productos de tabaco.
La fisioterapia es crucial para restaurar la fuerza muscular normal, el movimiento de las articulaciones y la flexibilidad.
Complicaciones
Las fracturas de la diáfisis tibial pueden causar más lesiones y complicaciones, incluidas las siguientes:
- Lesiones a músculos, nervios o vasos sanguíneos circundantes.
- Síndrome compartimental agudo.
- Infección ósea.
- Complicaciones de la cirugía (infección, lesión de nervios y vasos sanguíneos).
Periostitis Tibial (Síndrome de Sobrecarga Tibial Medial)
La periostitis tibial es un problema frecuente que ocurre con el ejercicio. Este dolor aparece generalmente después de la actividad física y suele estar asociado al ejercicio de correr.
La periostitis tibial (síndrome de sobrecarga tibial medial) es una inflamación de los músculos, los tendones y el tejido óseo alrededor de la tibia. Este dolor puede ocurrir después de cambios repentinos en la actividad física. Pueden producirse cambios de frecuencia, como un aumento en la cantidad de días que ejercita por semana. Las personas que corren tienen un mayor riesgo de sufrir dolor en las espinillas.

Síntomas
El síntoma más frecuente de la periostitis tibial es el dolor a lo largo del borde de la tibia.
Diagnóstico
Luego de hablar sobre los síntomas y los antecedentes médicos, el médico le examinará la parte inferior de la pierna. Es muy importante que el diagnóstico sea preciso. El médico puede pedirle pruebas de diagnóstico por imágenes adicionales para descartar otros problemas de la tibia.
Tratamiento
La periostitis tibial suele solucionarse con descanso y con los tratamientos sencillos que se describieron anteriormente. Antes de volver a hacer ejercicio, debe haber estado sin dolor por al menos 2 semanas.
Las opciones de tratamiento incluyen:
- Descanso
- Hielo
- Ortopedia
- Reanudación gradual del ejercicio
Prevención del Dolor en las Espinillas
Usar el calzado adecuado y modificar tu rutina de ejercicios son modos de ayudar a evitar que los dolores en las espinillas vuelvan a ocurrir.
- Analiza tu movimiento.
- Evita hacer ejercicio en exceso.
- Elige el calzado adecuado.
- Considera soportes para el arco de tu calzado.
- Considera plantillas que absorban los impactos.
- Reduce el impacto.
- Recuerda comenzar actividades nuevas de a poco.
- Agrega entrenamiento de fuerza a tus ejercicios.
Siguiendo estos consejos, puedes mantener tus tibias saludables y evitar lesiones dolorosas.
| Característica | Fractura de Tibia | Periostitis Tibial |
|---|---|---|
| Causa | Trauma de alta energía (accidente, caída) | Sobrecarga, cambios repentinos en actividad física |
| Síntomas | Dolor intenso e inmediato, deformidad, incapacidad para soportar peso | Dolor a lo largo del borde de la tibia, inflamación leve |
| Diagnóstico | Radiografías, TC | Examen físico, historial médico |
| Tratamiento | Cirugía (clavado intramedular, placas y tornillos), inmovilización | Descanso, hielo, ortopedia, reanudación gradual del ejercicio |
| Recuperación | 4-6 meses o más | Semanas con descanso adecuado |