El VPH, o virus del papiloma humano, es una de las infecciones víricas de transmisión sexual (ITS) más comunes. Se trata de un virus ADN de doble cadena que cuenta con más de 200 tipos conocidos. Aproximadamente 40 de estos tipos son agentes patógenos de la mucosa genital y anal en humanos, es decir, están relacionados con la transmisión sexual.
Transmisión y presentación clínica del VPH
El VPH se transmite principalmente por vía sexual (vaginal, anal, oral), pero también puede transmitirse verticalmente (canal del parto) y por autoinoculación o de madre a hijo después del parto. Incluso, de forma ocasional, a través de fómites (objetos contaminados). La presentación clínica del VPH es muy variada y es muy frecuente la presentación asintomática, es decir, el paciente no percibe ninguna molestia.
Es importante destacar la relevancia de los métodos de prevención mediante la vacunación, tanto en mujeres como en hombres, así como la incorporación de revisiones citológicas cervicales anuales en mujeres, algunas de las cuales incluyen análisis por PCR.
Tipos de VPH y su relación con el cáncer
Unos 15 tipos de VPH pueden causar lesiones premalignas y cáncer. Prácticamente todos los cánceres de cérvix están asociados al papiloma, siendo el VPH 16 responsable del 50% de los casos y el VPH 18 del 20%. Para que aparezca el cáncer, deben pasar muchos años, entre 5 y 20. Dado este largo período, la prevención, el diagnóstico y el tratamiento han tenido éxito.
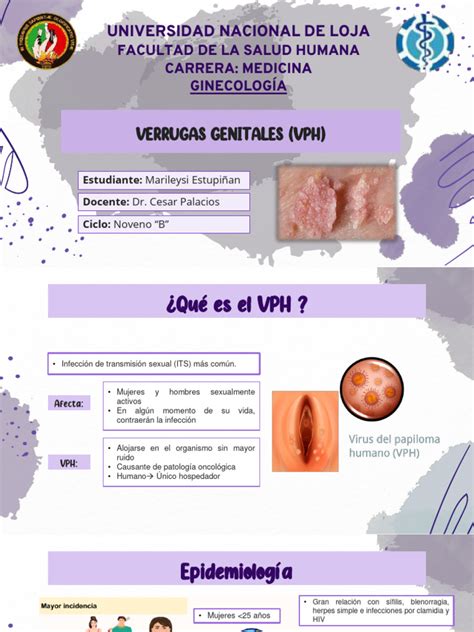
Las verrugas genitales, o condilomas genitales, son producidas en un 90% por los tipos VPH 6 y 11, los cuales se consideran benignos.
Tiempo de aparición de las verrugas genitales
Tras el contacto con el virus, existe un 70% de probabilidades de adquirirlo. Las verrugas genitales pueden tardar en aparecer desde 3 semanas hasta 8 meses. El lugar de aparición es el lugar de contacto papiloma-mucosa, y puede ser en el pene, la vagina, el ano, la boca o la laringe (papilomatosis laríngea).
Verrugas genitales: diagnóstico, síntomas, tratamiento y prevención (virus del papiloma humano)
La mayoría de las veces la infección es transitoria, es decir, aparece y desaparece sin tratamiento. De hecho, la mayoría de las infecciones desaparecen en menos de dos años sin tratamiento, y un tercio de ellas desaparecen en 3 meses. Sin embargo, las verrugas vuelven a aparecer en un tercio de los casos.
Diagnóstico y examen médico
El examen médico debe ser minucioso y detallado, sobre todo en situaciones con compromiso del ano o del cérvix en mujeres. En algunos casos, será necesario recurrir a la biopsia o a un análisis de ADN por PCR.
Características de las verrugas genitales
Las verrugas genitales o condilomas genitales son pequeñas protuberancias o bultos benignos que pueden aparecer en los genitales (vulva, vagina, cuello uterino, pene, escroto), en el ano, la boca o incluso la garganta de aproximadamente un 1% de la población. Su aspecto es variado: pueden ser planas o rugosas, tener forma de cúpula o coliflor, de color blanco, carne, rojo o marrón, y presentar distintos tamaños. Dependiendo del caso, puede aparecer una única verruga o diversas, multiplicándose en grupos grandes si el paciente presenta inmunodepresión.
No todos los bultos e irregularidades que aparecen en los genitales son verrugas. Si tú o tu pareja sexual presentáis bultos o verrugas en el área genital, lo más seguro para salir de dudas es recibir el diagnóstico de un especialista certificado.
Tratamientos para las verrugas genitales
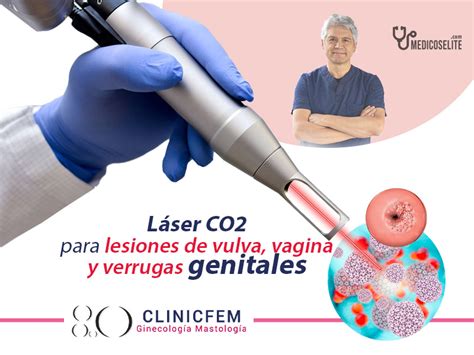
Las terapias no suelen ser completamente satisfactorias, ya que aproximadamente el 50% de las veces las verrugas pueden volver a aparecer en 6 meses. Sin embargo, hay que tener en cuenta que el 30% desaparecen naturalmente en 3 meses. El tratamiento varía desde una simple observación y seguimiento hasta una intervención ablativa por láser para destrucción de lesiones o una intervención quirúrgica por conización en el cérvix o histerectomía en el útero.
Para quitar las verrugas genitales, se puede aplicar un tratamiento químico (con medicamentos tópicos que tendrán efectividad entre 3 y 12 semanas desde la primera aplicación), crioterapia, láser, quirúrgico o una combinación de varios. Se optará por un método u otro según el caso particular de cada paciente y el criterio del doctor.
Además de estos tratamientos, se pueden emplear:
- Agentes químicos como el ácido tricloroacético y la podofilotoxina.
- Inmunomoduladores como el imiquimod y las sinecatequinas del té verde (polifenol E).
Prevención de las verrugas genitales
La mejor manera de prevenir la aparición de verrugas genitales es la vacunación contra el virus del papiloma humano (VPH) antes del inicio de la vida sexual. Esta protección sólo ha estado demostrada para aquellas personas que no se hayan contagiado. Sin esta vacunación, el único método con garantía total y absoluta de evitar la infección es la abstinencia sexual.
El uso del preservativo masculino y/o femenino es una medida excelente para prevenir un gran número de enfermedades e infecciones de transmisión sexual. La vacuna está recomendada para niños entre 11 y 12 años, administrando dos dosis con una diferencia de entre 6 y 12 meses. Es importante recordar que las vacunas no protegen contra el virus si previamente ha sufrido una infección.
Pronóstico de las verrugas genitales
Solamente un pequeño porcentaje de casos son portadores crónicos de la infección. En estos portadores crónicos la enfermedad se caracteriza por evolucionar a lesiones neoplásicas o dependiendo del tipo de VPH. Para las demás infectadas, normalmente el pronóstico suele ser favorable, además el 90% de ellas, consiguen resolver su infección de una forma rápida. La respuesta inmune suele dar lugar a una remisión clínica mantenida y la infección se resuelve sin secuelas.
Sin embargo, mientras el virus permanezca activo (hasta que desaparezca de forma definitiva bajo el efecto de nuestra inmunidad celular) pueden reaparecer las lesiones. Se estima que en un 30% de los casos las verrugas reaparecen entre los 3-6 meses siguientes.
Tabla resumen de tratamientos y prevención
| Método | Descripción | Eficacia |
|---|---|---|
| Vacunación VPH | Administración de vacuna antes del inicio de la vida sexual | Alta, previene la infección por tipos comunes de VPH |
| Preservativo | Uso de preservativo en relaciones sexuales | Reduce el riesgo de transmisión, pero no protege completamente |
| Tratamientos químicos | Aplicación de medicamentos tópicos (ácido tricloroacético, podofilotoxina) | Efectividad variable, requiere aplicación cuidadosa |
| Inmunomoduladores | Uso de imiquimod y sinecatequinas del té verde | Estimulan la respuesta inmune local |
| Crioterapia | Congelación de las verrugas con nitrógeno líquido | Efectivo, pero puede requerir varias sesiones |
| Láser | Ablación de las verrugas con láser CO2 | Preciso y efectivo, con regeneración de tejidos excepcional |
| Cirugía | Extirpación quirúrgica de las verrugas | Útil para lesiones grandes o resistentes a otros tratamientos |