El eccema de manos (EM) es una dermatosis inflamatoria frecuente caracterizada por eritema, prurito, descamación, fisuras e impacto funcional significativo. Puede presentarse en forma aguda, subaguda o crónica.
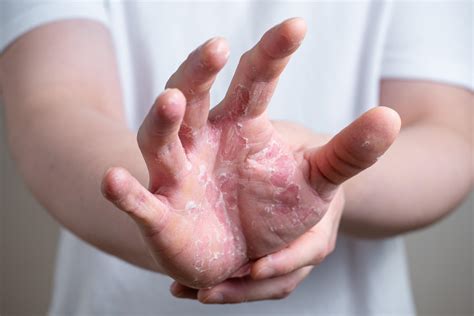
Cuando la enfermedad se prolonga durante más de tres meses o presenta al menos dos recurrencias en un año, se define como eccema crónico de manos (ECM). Esta condición representa una de las dermatosis más prevalentes y con mayor repercusión clínica, laboral y psicosocial.
En Atención Primaria, el médico de familia desempeña un papel clave en el reconocimiento precoz, la educación del paciente sobre cuidados cutáneos y medidas preventivas, y en la detección de signos de alarma que motivan la derivación al especialista hospitalario. El propósito de esta revisión es actualizar a los profesionales de Atención Primaria en el reconocimiento, diagnóstico y tratamiento del EM, incorporando la evidencia disponible sobre nuevas opciones terapéuticas para optimizar la atención y la calidad de vida de los pacientes.
Epidemiología, Definición y Factores de Riesgo
El EM tiene una epidemiología bien documentada. Su prevalencia en adultos alcanza el 15% a lo largo de la vida, con una prevalencia anual entre el 7% y el 13%, y puntual entre el 4% y el 6%. La incidencia anual estimada es de 7,3 casos por 1.000 personas-año.
El ECM se define como la persistencia de las lesiones durante ≥ 3 meses o la aparición de ≥ 2 recaídas en un año. La mayoría de los casos se concentran en mujeres en edad laboral, especialmente en ocupaciones de riesgo como la sanidad, la peluquería, la limpieza o la industria.
El ECM debe entenderse como un síndrome clínico más que como una entidad única. Abarca subtipos etiológicos y morfológicos: irritativo, alérgico, atópico, vesicular, hiperqueratósico o mixto, que a menudo se superponen en un mismo paciente. El desarrollo y la persistencia del ECM obedecen a la interacción de factores endógenos, exógenos y modificadores.
Entre los factores endógenos, el antecedente de dermatitis atópica (DA) es el más relevante, al triplicar o cuadruplicar el riesgo de EM. La xerosis y las mutaciones del gen de la filagrina también aumentan la susceptibilidad, sobre todo en pacientes atópicos. La edad temprana de inicio del EM se asocia a un curso más persistente. Además, el sexo femenino presenta una prevalencia entre 1,5 y 2 veces superior, atribuible tanto a una posible predisposición biológica como a una mayor exposición ocupacional y doméstica.
En cuanto a los factores exógenos y ocupacionales, destaca el denominado wet work, definido como la manipulación frecuente de agua (más de 20 lavados al día), detergentes, jabones, desinfectantes o el uso prolongado de guantes (durante más de 2 horas al día), que representa uno de los principales determinantes de riesgo.
Diversos factores modificadores influyen en la evolución clínica. El tabaquismo se asocia a mayor gravedad, sobre todo en formas vesiculares. El estrés actúa como desencadenante y agravante, y un IMC elevado se ha vinculado con mayor riesgo de cronicidad. El clima frío y la baja humedad ambiental favorecen la aparición de brotes.
Impacto Laboral y Socioeconómico
El ECM no solo es una dermatosis crónica y recurrente, sino también un problema de gran repercusión laboral, económica y psicosocial. Las manos constituyen la principal herramienta de trabajo en múltiples oficios, y cuando se ven afectadas por lesiones dolorosas, fisuras o prurito intenso, la capacidad funcional del paciente se reduce de manera significativa.
Diversos estudios han demostrado que hasta un 57% de los pacientes con ECM requieren bajas laborales en algún momento de la enfermedad, y alrededor de un 25% se ven obligados a cambiar de puesto o incluso abandonar su profesión. Las ocupaciones que implican trabajo húmedo o exposición a productos químicos son las más afectadas, lo que explica que el ECM figure entre las principales causas de enfermedad profesional notificada en Europa.
El impacto económico también es considerable. Los costes directos incluyen consultas médicas, tratamientos tópicos y sistémicos, emolientes, fototerapia, hospitalizaciones y rehabilitación. Estos gastos varían según la gravedad del caso y el uso de recursos sanitarios.
La carga psicológica no debe subestimarse. El carácter visible de las lesiones en una zona tan expuesta como las manos favorece la estigmatización social, la inseguridad y, en muchos casos, el aislamiento. Entre los pacientes con ECM grave y refractario, más de la mitad presenta síntomas de ansiedad y depresión.
Etiopatogenia
El ECM es el resultado de una compleja interacción entre factores ambientales, inmunológicos y, en menor medida, genéticos. Lejos de tratarse de una simple dermatitis por contacto, hoy sabemos que constituye una enfermedad inflamatoria heterogénea en la que confluyen mecanismos comunes a distintos subtipos clínicos.
Disfunción de la Barrera Cutánea
La piel de palmas y dedos tiene un estrato córneo más grueso, pobre en lípidos y rígido, lo que la vuelve especialmente vulnerable a la fricción y a irritantes. En personas predispuestas, esta fragilidad se agrava por una alteración de la barrera cutánea, con disminución de proteínas clave (filagrina, loricrina, involucrina) y lípidos intercelulares esenciales. El resultado es un aumento de la pérdida transepidérmica de agua (TEWL), sequedad cutánea y fisuración, lo que facilita la penetración de alérgenos, irritantes y microorganismos.
Alteración del Sistema Inmunitario
El ECM se caracteriza por una inflamación cutánea compleja, en la que confluyen distintas vías inmunitarias. En la mayoría de los casos, el patrón inmunitario es mixto, con activación simultánea de las vías Th1, Th2 y Th17/Th22, además de la participación de mediadores de la inmunidad innata como IL-1β.
En pacientes con DA concomitante, el ECM presenta un perfil inmunológico con predominio marcado de la respuesta Th2, con sobreexpresión de IL-4, IL-13 y otros genes relacionados con la atopia. Esta intensificación del eje Th2 se acompaña de una mayor disfunción de barrera y explica por qué estos pacientes suelen tener un curso más crónico y refractario, así como una mejor respuesta a tratamientos dirigidos contra la vía Th2 (anticuerpos anti-IL-4/IL-13) o a inhibidores de JAK.
Clasificación Clínica
La clasificación clínica del ECM combina criterios etiológicos (dermatitis de contacto irritativa, dermatitis de contacto alérgica, DA, dermatitis de contacto por proteínas), y morfológicos (hiperqueratósico, fisurado, vesicular, numular, pulpitis).
Dermatitis Nerviosa y Estrés
La dermatitis nerviosa se asocia estrechamente a ciertos estados como la ansiedad, el estrés, entre otros, que alteran al sistema nervioso y, en consecuencia, pueden desencadenar este trastorno de la piel.
Características de la Dermatitis Atópica Nerviosa
La dermatitis atópica nerviosa puede aparecer como resultado de distintos estados del sistema nervioso como el estrés y la ansiedad. Se caracteriza por una afección de la piel que se manifiesta en distintas partes del cuerpo con enrojecimiento y prurito.
Las manifestaciones de la dermatitis atópica nerviosa producen brotes en ciertas zonas de la piel que se enrojecen y presentan ronchas con prurito que se parecen a las picaduras de insectos; en ocasiones, estos brotes de dermatitis pueden acarrear ampollas que pueden reventar y provocar lesiones si no se atienden de manera adecuada.
Por otra parte, este tipo de padecimiento, al estar asociado a los nervios, el estrés y la ansiedad, provoca mayor picazón cuando se está en medio de una crisis de ansiedad. Es decir, si la persona está nerviosa o estresada y con un brote de dermatitis, escocerá más. Generalmente, esto ocurre por las noches. A pesar de esto, no se trata de un padecimiento crónico, a diferencia de la dermatitis atópica en niños.
La dermatitis nerviosa suele aparecer en la zona de los codos, las manos o en la parte de atrás de las rodillas y existe la posibilidad de que se extienda a otras zonas de la piel.
Los brotes de dermatitis ocasionados por los nervios no tienen una duración determinada y varían entre las personas. Algunos pueden durar un par de días, mientras que en otras estos se prolongan durante semanas e incluso meses. Todo depende de la situación que ocasione la aparición de estos brotes, es decir, de los niveles de estrés o ansiedad que experimente la persona.
No existe una causa específica para la aparición de la dermatitis nerviosa más allá de saber que se trata de una reacción producida por el sistema nervioso (estrés, nervios o ansiedad). Existen situaciones o factores externos que pueden ocasionar este padecimiento. Como síntomas secundarios de la dermatitis atópica nerviosa podemos citar alteraciones en el sueño, dolor de hombros, cuello y espalda; estos se asocian a la acumulación de estrés en el cuerpo. También puede alterar el aparato digestivo.
Cuidado de la Dermatitis Atópica Nerviosa
Una crema para tratar la dermatitis atópica nerviosa es Brote de Atopía, de Halibut Cuidatopic. Esta crema sin cortisona, alivia de inmediato la comezón y el enrojecimiento de la piel. Está recomendada para tratar las irritaciones de la piel y los eccemas producidos por la dermatitis.
Cuando se tiene la piel atópica y ante un brote de estrés o ansiedad, es recomendable frenar los síntomas que podrían producir la dermatitis. Un producto recomendado para estos fines es el Roll-on Pre-Brotes de la línea Halibut Cuidatopic. Este novedoso roll-on ayuda a estabilizar zonas localizadas de la piel ante la aparición de la dermatitis. Cuenta con ingredientes que ayudan a calmar y aliviar la sensación de picor al momento y de forma duradera.
Una manera eficaz de cuidar las pieles atópicas, incluyendo las que experimentan reacciones ocasionadas por el estrés, es aplicando productos de uso diario. Es recomendable incluir en la rutina de higiene y aseo el gel de baño, la loción corporal y la crema facial de Halibut Cuidatopic.
Dishidrosis
La dishidrosis es un eccema que etimológicamente significa "provocado por sudoración anormal", pero la patología no tiene relación con la sudoración, aunque el sudor puede agravarla. El trastorno comienza con pequeñas ampollas que se vuelven rojas, inflamadas y luego escamosas. La dishidrosis aparece y desaparece, provocando ataques al cabo de meses o años y provocando generalmente mucho picor. Se puede desarrollar una infección bacteriana en la piel afectada por dishidrosis.
La dishidrosis es una dermatitis crónica caracterizada por ampollas escamosas en las palmas de las manos, lados de los dedos y, a veces, en las plantas de los pies. Los síntomas que experimentan los pacientes incluyen esencialmente picazón palmar-plantar y un signo clínicamente manifiesto, es decir, vesículas y ampollas, cuyo aspecto puede ser variable.
Los médicos coinciden en que la dishidrosis se desencadena por múltiples causas. Como se mencionó, la dishidrosis también está relacionada con la nutrición. Es necesario consumir la cantidad adecuada de proteínas, una buena dosis de frutas y verduras crudas y carbohidratos de bajo impacto glucémico.
No existe una cura definitiva para la dishidrosis de pies y manos, sin embargo, existen tratamientos que ayudan a mantener bajo control este molesto problema dermatológico. Para esta dermatitis caracterizada por la aparición de pequeñas vesículas, la línea Eucerin AtopiControl es perfecta. Se trata de cremas indicadas para la dermatitis atópica, o eczema atópico, y para problemas de piel seca, enrojecida, irritable y con picor.
Dermatitis Atópica y Estrés
¿Cómo actúa el estrés en los brotes de dermatitis atópica?
La dermatitis atópica y el estrés son dos condiciones interconectadas que afectan a un número significativo de personas en todo el mundo. Mientras que la dermatitis atópica implica una inflamación crónica de la piel que conlleva picazón y enrojecimiento, el estrés puede desempeñar un papel fundamental en su exacerbación y persistencia.
El estrés crónico puede desencadenar una serie de respuestas fisiológicas en el cuerpo, incluida la liberación de hormonas como el cortisol, que puede tener un impacto en el sistema inmunológico y en la salud de la piel. Estos síntomas suelen aparecer en áreas específicas del cuerpo, como la cara, el cuero cabelludo, las manos y los pies, aunque pueden extenderse a otras partes del cuerpo dependiendo de la gravedad de la afección.
Manejo del estrés:
- Aprende técnicas de manejo del estrés como la meditación, el yoga, la respiración profunda y el ejercicio regular.
- Mantén una dieta equilibrada y saludable que incluya frutas, verduras, granos enteros y proteínas magras.
- Asegúrate de dormir lo suficiente todas las noches y mantener un horario regular de sueño.
- Habla con amigos, familiares o un profesional de la salud mental si sientes que el estrés está afectando tu bienestar emocional.
Tratamiento para la Dermatitis en Manos
El tratamiento de la dermatitis en las manos debe adaptarse al tipo específico de irritación que presenta cada paciente, ya que las causas y los mecanismos subyacentes varían. A continuación, te describo qué podemos hacer desde CIO Salud para aliviar la picazón en las manos por dermatitis en cada caso:
1. Solución para la Dermatitis de Contacto Irritativa en Manos
Este tipo de dermatitis en las manos, causado por el contacto repetido con irritantes, requiere principalmente la restauración de la barrera cutánea y la reducción de la exposición a los agentes que la dañan.
Identificamos los irritantes y reducimos el contacto: Sustituimos jabones, detergentes o productos químicos agresivos por opciones más seguras y recomendamos el uso de guantes de nitrilo para proteger tus manos.
Reforzamos la hidratación de tu piel: Te ayudamos a restaurar la barrera cutánea con emolientes que contienen ceramidas, urea o glicerina, formulados específicamente para pieles secas e irritadas. Es esencial aplicarlos después de cada lavado y antes de acostarte.
2. Cómo Tratar la Dermatitis de Contacto Alérgica
La dermatitis en las manos por contacto alérgico ocurre cuando el sistema inmunológico reacciona frente a un alérgeno específico con el que contactas a través de tus manos. Aquí nuestro enfoque es identificar el desencadenante, reducir la inflamación y prevenir nuevas reacciones.
Identificamos el alérgeno: Realizamos pruebas epicutáneas (patch test) para detectar qué está causando la reacción alérgica. Una vez que lo sabemos, trabajamos contigo para eliminarlo de tu entorno y sugerimos alternativas seguras.
Reforzamos la barrera cutánea: La hidratación sigue siendo clave, especialmente con productos que ayuden a mantener la piel fuerte frente a futuros contactos con alérgenos.
3. Tratamiento Dermatitis Atópica en las Manos
La dermatitis en las manos atópica puede ser más persistente y suele requerir un enfoque integral que combine cuidado diario y control de brotes.
Reforzamos la hidratación constantemente: Te recomendamos el uso de emolientes ricos en lípidos, aplicados al menos dos veces al día, incluso cuando no haya síntomas visibles. Esto fortalece la barrera de tu piel y previene episodios de sequedad extrema.
Controlamos el prurito: Sabemos lo incómodo que es la picazón. Para reducirla, utilizamos antihistamínicos orales en los casos necesarios y te damos recomendaciones prácticas, como evitar rascado y usar guantes de algodón por las noches.
4. Cómo Calmar la Dermatitis Dishidrótica en las Manos
Esta dermatitis en las manos, caracterizada por pequeñas ampollas, puede ser especialmente incómoda, pero la buena noticia es que tiene tratamiento.
Identificamos los desencadenantes: Evaluamos si el estrés, la sudoración excesiva o ciertos irritantes están empeorando la situación. Si es el caso, te orientamos para manejar estos factores y reducir su impacto.
Reforzamos el cuidado diario: Una vez controlados los brotes, es esencial mantener la hidratación con emolientes oclusivos, como pomadas con vaselina, para prevenir la recurrencia de las lesiones.
Eczema de Manos
El eczema de las manos es una forma especialmente molesta y dolorosa de eczema, ya que las manos son una parte muy visible y utilizada del cuerpo.
Causas del Eczema de Manos
El eczema de las manos puede adoptar diversas formas: vesículas, fisuras, grietas, engrosamiento de la piel, enrojecimiento… Puede afectar a muchas zonas, como la parte superior de la mano, la palma o la punta de los dedos.
Las causas del eczema en las manos son variadas. La irritación es el primer agente responsable del eczema de las manos. Incluye varios aspectos que tienden a acumularse en la misma persona en función de su estilo de vida:
- El contacto con productos químicos agresivos como detergentes, jabones…
- La humedad debido a lavados demasiado frecuentes, a un mal secado o a fenómenos de maceración
- El frío
- Los traumatismos reiterados a raíz de la fricción, el rascado, arrancarse la piel…
El eczema de las manos también puede deberse a otros motivos y, en especial:
- Un componente atópico: en los adultos, la dermatitis atópica de las manos constituye a veces el último vestigio de una dermatitis atópica iniciada en la infancia.
- Una alergia de contacto: alergia a un metal, perfume, colorante...
Consecuencias del Eczema de Manos
El eczema de las manos perturba las relaciones con los demás: dificultad para estrechar la mano cuando se sufre de eczema en la palma de la mano, dificultad para caminar « de la mano » cuando se tiene eczema en los dedos o eczema interdigital. Las molestias y la vergüenza pueden ser muy intensas.
Tratamiento para el Eczema de Manos
El tratamiento del eczema de las manos se basa, en un primer término, en la aplicación de una crema con cortisona para recobrar rápidamente el estado normal de unas manos sanas. Después, debe aplicarse un emoliente de forma cotidiana para reducir las recidivas. Es conveniente también realizar un seguimiento de los factores agravantes.
Para optimizar la eficacia del tratamiento local, se puede aplicar una buena dosis de crema y a continuación poner un guante de algodón sobre el eczema.