Los pediatras y dermatólogos están muy familiarizados con la dermatitis atópica (DA). Tener la piel atópica es muy frecuente en la infancia. La dermatitis atópica (DA) es la enfermedad cutánea crónica más frecuente en la infancia, se presenta como eccema y cursa a brotes. Su prevalencia ha experimentado un aumento progresivo en las últimas décadas.
Por eso la Asociación Española de Pediatría de Atención Primaria ha elaborado un nuevo decálogo para explicar a las familias lo que es y cómo se debe abordar. Aquí puedes leer las recomendaciones que hacemos desde la Asociación Española de Pediatría de Atención Primaria (AEPap); y otros temas relacionados de nuestra web:
- Decálogo de la DERMATITIS ATOPICA (Puedes descargarlo en pdf)
- Dermatitis atópica
- Tratamiento de la dermatitis atópica
- Cuidando la dermatitis atópica
La implicación y comprensión de las familias y pacientes de que la DA es una enfermedad crónica que va a mejorar con la edad pero, sobre todo, con sus cuidados diarios, es fundamental para una mejor evolución y calidad de vida. Hay que estar atentos a sentimientos de vergüenza, rechazo, irritabilidad, falta de concentración, tanto por la enfermedad como por los tratamientos.
Los factores que más influyen en la calidad de vida son el prurito y los trastornos del sueño. Para las familias representa, además de una carga de trabajo, cambios en el estilo de vida y una sobrecarga económica.
La dermatitis atópica infantil es un problema de salud pública en los países desarrollados, con cifras de prevalencia entre el 10 y el 20%. Dentro de un mismo país, las cifras son más altas en las zonas urbanas y en las poblaciones con mayor nivel de vida. Es, fundamentalmente, una enfermedad propia de la infancia y disminuye su prevalencia e intensidad con la edad. En el 60% de los pacientes, se inicia en el primer año de vida, fundamentalmente en los primeros seis meses, en el 85% en los primeros 5 años y sólo un 10% inician la enfermedad después de los 7 años.
La incidencia de dermatitis atópica está aumentando en los últimos años, sobre todo en los países desarrollados, en los que están aumentando también todas las enfermedades atópicas. En ellos tenemos cifras de prevalencia por encima del 15%; mientras que, en países en vías de desarrollo, están por debajo del 5%.
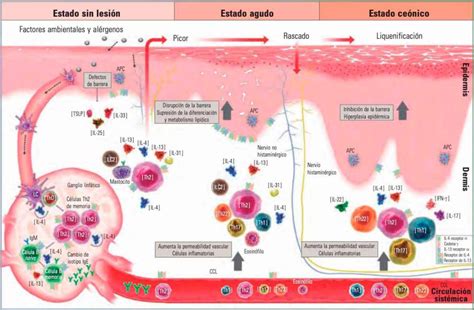
Figura 1. Defectos en la función barrera en la dermatitis atópica.
Causas y Factores de Riesgo
La asociación familiar de la dermatitis atópica, el elevado nivel de concordancia entre gemelos univitelinos y la asociación con asma y rinitis alérgicas indican una importante implicación de las alteraciones genéticas en su patogenia.
Se ha implicado un grupo de genes localizados en el cromosoma 5q31-33, que regulan la producción de interleuquinas de la vía Th2, como son: IL-3, 4, 5 y 13, así como el GM-CSF. Asimismo, se han asociado polimorfismos en el gen SPINK5 en el eccema atópico, así como mutaciones en el gen de la filagrina, implicado en la ictiosis vulgar y con elevada frecuencia de portadores en la población europea.
Estas mutaciones dan lugar a alteraciones de la barrera cutánea, con microfisuras, pérdida de agua transepidérmica y alteración del pH cutáneo, que facilitarán la penetración a su través de irritantes ambientales, alergenos (ácaros, alimentos, pólenes), que sensibilizarán, y patógenos como Staphylococcus aureus.
Todos estos factores conducen a una infiltración celular de la dermis y a la inflamación permanente de la piel, con un desequilibrio inicialmente de linfocitos TH2, secretores de interleucinas que producirán IgE frente a los alergenos y proteínas (Staphylococcus) y en una fase tardía con respuesta TH1 y fenómenos de autoinmunidad. La inflamación subclínica de la piel persiste aun en las fases libres de brotes.
Manifestaciones Clínicas
Las lesiones elementales de la dermatitis atópica son: eccema, caracterizado por zonas de eritema, edema, vesiculación, exudación y costras; prurigo, constituido por pequeñas pápulas con vesícula en su cúspide, que desaparece rápidamente con el rascado, siendo sustituida por una pequeña costra; y liquenificación, con placas mal delimitadas, engrosadas, recorridas por surcos que delimitan áreas romboidales brillantes.
Pueden presentarse de forma aguda, con exudación serosa muy pruriginosa, subaguda, descamativa y con excoriaciones, y de forma crónica, con engrosamiento de la piel y acentuación de los pliegues. Las distintas fases pueden coexistir o sucederse en el tiempo. Todo ello sobre una piel seca.
Localización según la edad:
- Lactantes: Comienzan a partir del segundo mes, con un exantema eritematoso, con gran componente exudativo que forma costras y se localiza en mejillas, frente y pliegues auriculares, respetando el triángulo nasolabial. Se extiende al cuero cabelludo, la parte anterior del tronco y superficies de extensión de las extremidades de forma simétrica con placas eccematosas. El área del pañal suele estar indemne.
- Niños (2 a 12 años): Las manifestaciones cutáneas pueden comenzar en esta fase, o bien reanudarse tras un intervalo libre de hasta 2 ó 3 años. Característicamente, afecta a los pliegues antecubitales y poplíteos. El gran prurito que presentan da lugar a liquenificación crónica cutánea y fácil sobreinfección bacteriana (impétigo), vírica (moluscum) o fúngica. Otras localizaciones típicas son caderas, muñecas, pliegue auricular, párpados, región peribucal, queilitis, manos, dedos; es típica la pulpitis pruriginosa y en la planta de los pies. Los rebrotes son habituales en otoño y primavera.
- Adolescentes y adultos: Las lesiones papulosas y de liquenificación predominan en esta fase sobre una base de intensa xerosis. Representan los signos de sospecha de la dermatitis atópica, tales como piel seca, pequeñas fisuraciones en el pliegue del lóbulo de la oreja, de los dedos de manos y pies, enrojecimiento y descamación del dorso de los dedos de los pies o las boqueras. La hiperqueratosis pilar, que da aspecto de “piel de gallina”, se localiza en glúteos, región deltoidea, cara externa de muslos, tronco y una placa eritematosa en mejillas.
En el curso de la dermatitis atópica, pueden presentarse alteraciones oculares, como la catarata subcapsular anterior, que, aunque poco frecuente, debe considerarse en la segunda década de la vida y es específica de esta enfermedad.
Diagnóstico
Sospecharemos que un paciente presenta una dermatitis atópica ante una dermatosis pruriginosa persistente o recurrente que cumpla los criterios diagnósticos (Hanifin/Rajka). Valoraremos la severidad clínica aplicando el índice SCORAD.
Debido a la gran diversidad de formas de presentación, varios grupos de trabajo han intentado constituir criterios uniformes para el diagnóstico. Los más aceptados entre los pediatras y alergólogos infantiles son los de Hanifin y Rajka de 1980.
Para la valoración de la extensión y gravedad de las lesiones, utilizamos el índice SCORAD (Severity Scoring of Atopic Dermatitis) propuesto por el Consensus Report of the European Task Force on atopic dermatitis. En la revisión de Charman y Williams, sobre los diferentes métodos de medida de la gravedad de la dermatitis atópica, evaluando su grado de validez, fiabilidad, sensibilidad al cambio y aceptación, solamente el SCORAD cumplió todos estos requisitos.
El SCORAD valora la extensión (por la regla del 9 semejante a la de los quemados) y la intensidad, puntuando de 0 a 3 las lesiones. La presencia de sequedad de la piel se evalúa en zonas de piel no afectadas. En tercer lugar, los síntomas subjetivos (prurito y pérdida del sueño), valorados por los padres o los niños mayores. Según la puntuación obtenida, se han establecido tres grados: DA leve, puntuación de 0 a 25; moderada, puntuación de 25 a 50; y grave, puntuación mayor de 50.
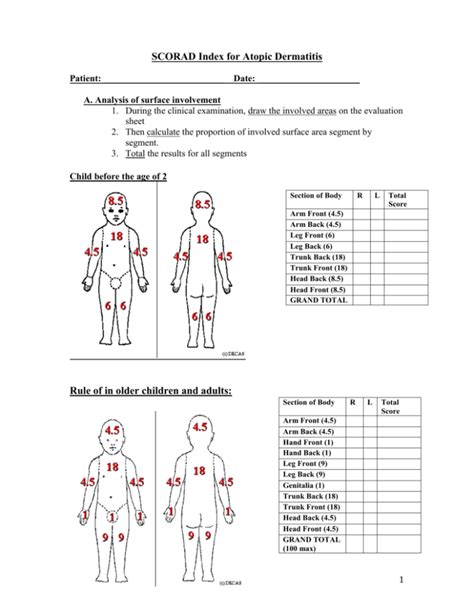
Figura 5. Índice SCORAD.
Diagnóstico Diferencial
Es importante diferenciar la DA de otras afecciones cutáneas:
- Dermatitis seborreica: suele ser más precoz, localizada en el cuero cabelludo (costra láctea), cejas y pliegues inguinales. Presenta descamación importante y exudado sebáceo, amarillento. Afecta el área del pañal y pliegues.
- Dermatitis de contacto: puede coexistir con la dermatitis atópica, pero la vemos en niños normales expuestos a irritantes, como la orina, la saliva, las heces, o algunos detergentes.
- Escabiosis: lesiones con surco y vesícula, intenso prurito de predominio nocturno.
- Dermatitis herpetiforme: es una erupción vesiculosa muy pruriginosa, que se distribuye de forma simétrica en las superficies de extensión y en la zona lumbar.
- Dermatitis alérgica de contacto: se limitan al área de contacto con el material alergénico. La localización repetitiva nos pone sobre la pista.
- Psoriasis: lesiones descamativas en placas, localizadas en codos, rodillas, cuero cabelludo y, clásicamente, en las uñas.
✦ Piel ATÓPICA (o eccema) en BEBÉS y NIÑOS. Cuidados y tratamiento del brote de dermatitis atópica
Tratamiento y Cuidados
Se explica cuándo se tiene que sospechar, se habla de las causas y se dan unas pautas claras de los cuidados de la piel del niño atópico: las cremas y el baño. No nos olvidamos del tratamiento de la piel atópica.
Como norma general, hay que evitar el calor excesivo en casa y, sobre todo, en el dormitorio y mantener un nivel de humedad moderada-alta. La ropa en contacto con la piel debe ser de algodón, amplia y blanca, evitando lana y fibras sintéticas. Hay que quitar las etiquetas interiores de la ropa. La ropa se lavará con un detergente suave, sin lejía ni suavizante.
Actualmente, se recomienda el baño/ducha diario de unos cinco minutos de duración, con agua tibia a unos 33º y jabones de pH ácido sin detergente. Si hay lesiones muy secas, los aceites de baño o baños en avena coloidal un par de veces en semana, además de limpiar la piel, facilitan la posterior hidratación. No hay que frotar con esponja. Secaremos con toques suaves, sin frotar. Con la piel aún húmeda y de forma rápida, hidrataremos la piel con una crema emoliente, podemos optar por la vaselina. Hay que tener en cuenta tanto el aspecto estético como el económico.
Hay que insistir en que la crema hay que aplicarla de forma habitual dos veces al día, pudiendo reducirse si hay una mejora, pero reintroduciendo crema emoliente y tratamiento con corticoides o immunomoduladores precozmente para conseguir un control rápido de la inflamación si hay un brote.
Los baños de mar, evitando la exposición prolongada al sol, son recomendables. No se deben poner en marcha dietas de exclusión de forma empírica. Si sospechamos de la relación entre la dermatitis atópica y la ingesta de un alimento, hay que demostrarlo mediante un estudio alergológico con test de provocación. No está indicada la prescripción de leches especiales si no se demuestra la sensibilización a proteínas de leche de vaca. Algunos alimentos picantes o ácidos pueden actuar como irritantes locales y sólo deben retirarse en los brotes.
Los niños con dermatitis atópica deben recibir las vacunaciones del calendario vacunal del niño sano, retrasando unos días o semanas una dosis si hay un brote agudo. Su respuesta inmunológica y sus complicaciones son similares a las de la población general. Es el primer signo clínico en aparecer y el rascado agrava las lesiones. Hay que mantener las uñas cortas para dificultarlo. Para reducir el picor, utilizaremos en niños mayores de 6 semanas hidroxicina (2 mg/kg/día fraccionados en dos dosis) por el efecto sedante, que añade a su acción antihistamínica. Escalonaremos el tratamiento en función de la gravedad de los síntomas.
Hay que ser precoz en el uso de los antiinflamatorios tópicos (Fig. En las DA moderadas-graves, evaluaremos el tratamiento de mantenimiento proactivo, fuera del brote con uso de antiinflamatorios tópicos 2 veces a la semana en las zonas afectadas.

Figura 6. Escalonamiento del tratamiento.
El control de la inflamación es la medida más eficaz para reducir el picor. Clásicamente, se utilizan corticoides tópicos. La elección del preparado varía en función de la edad, la extensión y la gravedad de las lesiones. En lactantes y en la cara y axilas, preferiremos la hidrocortisona en crema, dos dosis diarias. En lesiones cronificadas en extremidades, se pueden utilizar los corticoides de potencia alta en pomada o ungüento. Una sola dosis diaria en capa fina para controlar los posibles efectos secundarios, como: atrofia cutánea, petequias, estrías atróficas, hipertricosis, despigmentación o foliculitis.
Son posibles efectos sistémicos con los de alta o muy alta potencia a dosis superiores a 20 g en niños y 10 g en lactantes. Hay que recordar que el pañal actúa como una cura oclusiva y puede aumentar la absorción hasta 100 veces. La aplicación en párpados debe hacerse con precaución, pues, en algún caso, puede originar glaucoma. (Tabla IV). En las formas exudativas, utilizaremos como excipiente cremas, en las lesiones muy secas y liquenificadas, pomadas o ungüentos, y en el cuero cabelludo, lociones o geles. Debemos evitar utilizar los corticoides ante infecciones virales de la piel y utilizarlos con precaución si hay una infección bacteriana, después de iniciar un antibiótico o bien en asociación.
Inhibidor selectivo de las citocinas inflamatorias producido por el Streptomyces hygroscopicus con indicación para dermatitis atópica leve-moderada. Su efectividad, que es rápida, no disminuye con el tiempo, ni se produce efecto rebote al suspenderlo. Presenta un patrón de seguridad muy bueno, aplicándolo en crema al 1% en dos dosis diarias un tiempo máximo de seis semanas. Cuando ya se ha utilizado el producto y se ha controlado el brote, en un nuevo rebrote pueden ser suficientes tratamientos precoces de 2-3 días. Su ficha técnica lo indica a partir de los 2 años. Se puede utilizar en cara y cuello. El emoliente debe aplicarse después.
Es un macrólido producido por el hongo Streptomyces tsukabaensis. Tiene una potencia antiinflamatoria similar a la de los corticoides tópicos de potencia alta. Se debe utilizar al 0,03% en niños de 2 a 16 años en dos aplicaciones diarias durante tres semanas como máximo. En el brote y actualmente se recomiendan tratamientos de mantenimiento (proactivos) 2 veces por semana, separados por tres días para controlar la inflamación subclínica.
La Agencia Europea del Medicamento ha aprobado la indicación del tacrolimus al 0,03% en pomada como tratamiento de mantenimiento de la dermatitis atópica moderada a grave en niños mayores de 2 años en pacientes con 4 o más brotes por año. Hay que advertir que, al aplicarlo sobre lesiones en estado agudo, produce escozor durante unos minutos, que desaparece con la mejoría de las lesiones en 3 o 4 días. Debe aplicarse una hora después del baño, con la piel bien seca, y utilizar los emolientes después, ya que su uso previo disminuye la penetración del producto. Tiene un precio elevado. No produce atrofia cutánea, pero hay que tener precaución si en el ambiente escolar o familiar hay infecciones herpéticas.
Se administrarán antibióticos tópicos y/o sistémicos en función de la gravedad y extensión. Tópicamente, elegiremos el ácido fusídico, por su baja concentración mínima inhibitoria y su capacidad de penetración. Si lo asociamos con corticoides, lo haremos con hidrocortisona o betametasona al 1%.
Aproximadamente, el 80% de los niños con DA tienen trastornos del sueño y el 60% refieren alteración de sus actividades diarias.
| Tratamiento | Indicación | Consideraciones |
|---|---|---|
| Emolientes | Hidratación diaria | Aplicar dos veces al día, incluso en remisión |
| Corticoides tópicos | Control de la inflamación | Usar con precaución, elegir potencia según edad y gravedad |
| Inhibidores de la calcineurina (Tacrolimus, Pimecrolimus) | Alternativa a corticoides, mantenimiento | Pueden causar escozor inicial, precaución con infecciones herpéticas |
| Antihistamínicos | Control del prurito | Hidroxicina en mayores de 6 semanas |
| Antibióticos | Sobreinfección bacteriana | Tópicos (ácido fusídico) o sistémicos según gravedad |
tags: #dermatitis #atopica #asociacion #espanola #de #pediatria