La dermatitis atópica es una patología inflamatoria y crónica de la piel que causa irritación, sequedad y prurito. De manera general, la dermatitis atópica es una patología que suele manifestarse de forma muy temprana, pudiendo afectar a diferentes áreas corporales. Es importante saber que la dermatitis atópica no es una patología contagiosa. Sin embargo, este tipo de dermatitis puede empeorar si no se trata adecuadamente.
La dermatitis atópica es un trastorno de la piel a largo plazo (crónica) que causa erupciones pruriginosas y descamativas. También se la llama el eczema. La afección se debe a una reacción hipersensible de la piel que es similar a una alergia. También puede ser causada por variaciones en ciertas proteínas en la superficie de la piel. Esto conduce a la inflamación permanente de la piel.
La dermatitis atópica es más común en bebés y niños. Puede aparecer tan pronto como la edad de 2 a 6 meses. Muchos niños lo superan en la edad adulta temprana. Esta afección puede ser difícil de regular en los niños, por lo que es importante trabajar en estrecha colaboración con el proveedor de atención médica de su hijo. El cuidado diario de la piel es importante para ayudar a prevenir los brotes y evitar que la piel se inflame.
La dermatitis atópica en el cuero cabelludo es una afección de la piel que puede ser bastante incómoda para quienes la padecen. ¿Te pica constantemente la cabeza y te aparecen costras o heridas en el cuello cabelludo? A menudo, esta afección comienza en la infancia, antes de los 5 años, pero puede persistir en la edad adulta o aparecer en esta etapa. Los pacientes con antecedentes familiares de enfermedades de la piel, como eczema o dermatitis, tienen un mayor riesgo de desarrollar dermatitis atópica en el cuero cabelludo. Asimismo, los datos indican que la suelen presentar más los niños en áreas urbanas y en países de altos ingresos. Muchos de los pacientes que tienen este tipo de dermatitis en el cuero cabelludo pueden tener también asma, rinitis alérgica y/o reacciones alérgicas.
En Hospital Capilar, clínica capilar en Madrid, Murcia y Pontevedra, somos expertos en salud del cabello. A continuación te contamos cómo se manifiesta la dermatitis atópica en el cuero cabelludo, además de los principales tratamientos para frenarla.
Diferencias entre Dermatitis Atópica y Seborreica
Tal y como hemos comentado anteriormente, la dermatitis atópica no es lo mismo que la dermatitis seborreica.
La dermatitis atópica en el cuero cabelludo cursa con sequedad en la piel e irritación. Este tipo de afección ocurre principalmente por la predisposición genética de la persona, así como por factores ambientales. Sin embargo, la dermatitis seborreica se caracteriza por la aparición de placas de sebo o escamas de color amarillento y ocurre principalmente por un exceso de grasa en la piel, además de la proliferación de un hongo conocido como Malassezia, entre otros.
Por otro lado, la dermatitis atópica suele afectar principalmente a niños, aunque también puede persistir hasta la edad adulta. Sin embargo, la dermatitis seborreica afecta a personas de cualquier edad indistintamente.
Las molestias que causan ambas enfermedades son parecidas, pero no debemos confundirlas.
Síntomas de la Dermatitis Atópica en el Cuero Cabelludo
Conocer cuáles son los síntomas de la dermatitis atópica en el cuero cabelludo es clave para distinguirla de otras enfermedades del cuero cabelludo, como la caspa o la dermatitis seborreica. En cualquier caso, si los síntomas persisten o se intensifican, es importante acudir a un dermatólogo para recibir el tratamiento más adecuado en nuestro caso.
- Enrojecimiento de la piel: Uno de los síntomas de la dermatitis atópica en el cuero cabelludo es el enrojecimiento de la piel de la zona. Cuando las molestias son agudas y acompaña con intenso rascado, el enrojecimiento del cuero cabelludo es más evidente.
- Picor y quemazón: La dermatitis atópica en el cuero cabelludo acompaña con un intenso picor en la zona afectada. La sensación de quemazón y escozor provoca cierto malestar e incomodidad en el paciente, y lo que conduce al rascado y a sus consiguientes lesiones en la piel.
- Sequedad e irritación: La principal diferencia entre la dermatitis atópica y la dermatitis seborreica es que esta primera provoca sequedad en la piel. Sin embargo, la dermatitis seborreica ocurre por un exceso de grasa y genera placas escamosas amarillentas conocidas como costras lácteas. Debido a esta sequedad excesiva, es frecuente que aparezcan placas blanquecinas y piel agrietada.
- Descamación de la piel: La excesiva sequedad y el rascado que suele acompañar a la dermatitis atópica en el cuero cabelludo provoca descamación. Es similar a la caspa ya que se desprenden escamas blanquecinas, aunque no se trata de lo mismo.
La picazón severa es común. Esta puede comenzar incluso antes de que aparezca la erupción. La dermatitis atópica se llama a menudo "erupciones que pican" debido a que primero comienza la picazón, y luego sigue la erupción de la piel, a veces en parte como consecuencia del rascado.
Los síntomas iniciales incluyen picazón en el cuero cabelludo y la aparición de pequeñas protuberancias rojas. A medida que progresa la afección, la piel del cuero cabelludo puede volverse más seca y escamosa. La dermatitis atópica puede comenzar alrededor de los 3 meses y persistir. Sin embargo, también puede desarrollarse en la adultez. Además, existe otra afección con síntomas similares que se llama dermatitis seborreica y que también puede afectar el cuero cabelludo.
La dermatitis atópica en el cuero cabelludo puede tener un impacto significativo en la salud y la apariencia del cabello. La constante picazón y el rascado pueden dañar los folículos capilares, debilitando el cabello y provocando su caída. La picazón persistente también puede llevar a un ciclo de rascado y picazón que agrava la afección y puede causar heridas en el cuero cabelludo. En casos severos, esto puede resultar en la pérdida de cabello localizada.
Ciertos síntomas como picor en la cabeza, rascado o sensación de quemazón pueden estar provocados por una dermatitis atópica en el cuero cabelludo. Identificar sus señales es clave para tratarla a tiempo y que las molestias que cursan con esta enfermedad no se intensifiquen.

Fuente: cun.es
Causas de la Dermatitis Atópica
Los médicos no saben exactamente cuál es la causa del eccema. Se podría deber a una diferencia en la manera en que el sistema inmunitario de una persona reacciona ante las cosas.
Muchos niños y adolescentes con eccema tienen parientes con esta misma afección. Los expertos creen que el eccema se trasmite de padres a hijos a través de los genes. Las personas con eccema también pueden tener asma y algunos tipos de alergias, como la fiebre del heno (o rinitis alérgica estacional). El eccema, el asma y la fiebre del heno se conocen como afecciones "atópicas". Estas afecciones se dan en personas que son hipersensibles a los alérgenos (sustancias que provocan reacciones alérgicas) ambientales. En algunas personas, las alergias alimentarias pueden desencadenar estas afecciones o empeorarlas.
En el desarrollo de esta afección cutánea interviene la predisposición genética, aunque también otros factores exógenos como el tiempo, la alimentación, alérgenos, cambios de temperatura o el propio cuidado de la piel.
Los siguientes factores desencadenantes pueden hacer que los síntomas de la dermatitis atópica empeoren:
- Alergias al polen, moho, ácaros del polvo, o de los animales
- El aire frío y seco en el invierno
- Resfriados o la gripe
- El contacto con sustancias irritantes y sustancias químicas
- El contacto con materiales muy gruesos, tales como lana
- Piel seca
- Estrés emocional
- Estar demasiado caliente o demasiado frío, así como cambios bruscos de temperatura
- Perfumes o colorantes añadidos a lociones o jabones para la piel
- Los baños frecuentes o ducha y la natación a menudo, lo que puede secar la piel
Para prevenir los brotes, trate de evitar:
- Alimentos como huevos, que pueden causar una reacción alérgica en un niño muy pequeño. Siempre hable con su proveedor primero.
- Lana, lanolina y otras telas que pican. Utilice ropa de textura lisa y ropa de cama, como de algodón.
- Transpiración. Tenga cuidado de no vestir de más a su hijo durante épocas cálidas.
- Los jabones fuertes o detergentes, así como productos químicos y disolventes.
- Los cambios repentinos en la temperatura corporal, que pueden causar sudoración y empeorar la condición de su hijo.
- Estrés. Observe si hay señales de que su hijo se siente frustrado o estresado y enséñele maneras de reducir el estrés, tales como tomar respiraciones profundas o pensar en las cosas que disfrutan.
- Disparadores que causan los síntomas de la alergia. Haga lo que pueda para mantener su hogar libre de los desencadenantes de alergias como el moho, el polvo y la caspa de mascotas.
- Productos de cuidado de la piel que contienen alcohol. El uso de cremas hidratantes, cremas, o ungüentos todos los días según las indicaciones puede ayudar a prevenir las erupciones.
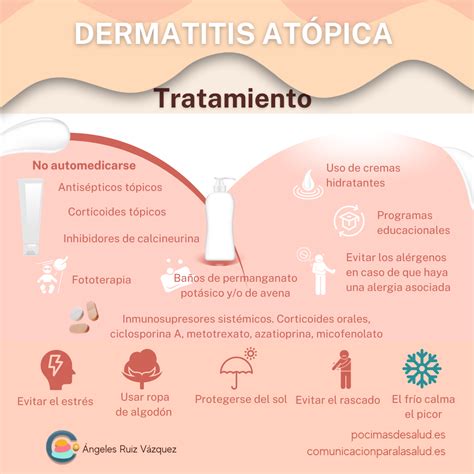
Tratamiento de la Dermatitis Atópica en el Cuero Cabelludo
El eccema no se puede curar. Pero su tratamiento puede ayudar a aliviar los síntomas. El médico recomendará distintos tipos de tratamientos en función de la gravedad de los síntomas, la edad del niño y la ubicación de la erupción. Algunos de sus tratamientos son "tópicos", o aplicados sobre la piel.
Es importante acudir a un especialista si presentamos síntomas de dermatitis atópica en el cuero cabelludo para comenzar con el tratamiento más adecuado para nuestro caso, ya que en función de la gravedad de los síntomas puede variar.
El tratamiento de la dermatitis atópica en el cuero cabelludo varía según la gravedad de la afección. Asimismo, los champús medicados con ácido salicílico, sulfuro de selenio o ketoconazol pueden ayudar a controlar la descamación y el enrojecimiento.
Opciones de Tratamiento
- Productos capilares medicados: Cuando el paciente desarrolla un brote de dermatitis atópica en el cuero cabelludo, es habitual que el especialista recomiende el uso de champús medicados. Los principales ingredientes son el ketoconazol y el alquitrán de hulla. Estos principios activos ayudan a reducir la inflamación y las molestias como la picazón y el escozor.
- Corticosteroides tópicos: Otro de los tratamientos para la dermatitis atópica en el cuero cabelludo son los ungüentos o cremas de corticosteroides. En función de la gravedad del brote, se utilizan unos u otros para reducir las molestias de esta enfermedad.
- Inmunomoduladores tópicos: En los casos más graves donde los corticosteroides tópicos no resultan efectivos, se emplean cremas con tacrolimus o pimecrolimus, conocidos como inmunomoduladores tópicos.
- Agua tibia en los lavados: Una de las recomendaciones para reducir los efectos de la dermatitis atópica en el cuero cabelludo es evitar el agua caliente en los lavados. Es recomendable emplear agua tibia para reducir el picor y picazón de la zona.
La dermatitis atópica suele tratarse con medicamentos aplicados directamente sobre la piel o el cuero cabelludo. Estos son los llamados medicamentos tópicos:
Su proveedor probablemente le recetará una crema o pomada (esteroide) leve al principio, como hidrocortisona. Los esteroides tópicos contienen una hormona que ayuda a calmar la piel del niño cuando está hinchada o inflamada. Su niño puede necesitar un medicamento más fuerte si esto no funciona. Los medicamentos que regulan el sistema inmunológico de la piel llamados inmunomoduladores tópicos también se pueden recomendar. Las cremas hidratantes y cremas que contienen ceramidas y que restauran la barrera de la piel también son útiles.
Los antihistamínicos tomados por vía oral pueden ayudar si las alergias causan picazón en la piel de su hijo. Estos medicamentos a menudo son de venta libre y no requieren receta médica. Consulte con el proveedor de su hijo qué tipo es adecuado para su hijo.
Además, es fundamental recordar que cada persona es única y lo que funciona para un paciente puede no ser igual de efectivo para el otro. En determinados casos, también se pueden pautar sesiones de fototerapia con el objetivo de reducir los síntomas de la dermatitis atópica.
Cuidados Adicionales
El cuidado de la piel todos los días con productos libres de alérgenos puede reducir la necesidad de medicamentos. Utilice pomadas hidratantes (como vaselina), cremas o lociones. Elija productos para la piel que se fabrican para personas con eczema o piel sensible. Estos productos no contienen alcohol, aromas, colorantes y otros productos químicos. Tener un humidificador para mantener la humedad del aire también ayudará.
Las cremas hidratantes y emolientes funcionan mejor cuando se aplican a la piel que está mojada o húmeda. Después de lavarse o bañarse, seque la piel dando palmaditas y luego aplique la crema hidratante de inmediato. Su proveedor también puede recomendar colocar un vendaje sobre estos ungüentos hidratantes para la piel para aumentar su efecto.
Al lavar o bañar a su hijo:
- Báñelo con menos frecuencia y que el contacto con el agua sea lo más más breve posible. Los baños cortos y más fríos son mejores que los baños calientes prolongados.
- Utilice limpiadores suaves para la piel en lugar de jabones tradicionales, y úselos solo en la cara, las axilas, las zonas genitales, manos y pies de su niño.
- No frote ni seque la piel demasiado fuerte o por demasiado tiempo.
- Justo después del baño, aplique crema, loción o ungüento lubricante mientras la piel está todavía húmeda para mantener la humedad.
- Vista al niño con ropa suave y cómoda, como ropa de algodón.
- Que el niño beba mucha agua. Esto puede ayudar a aumentar la humedad a la piel.
- Enseñe a los niños de más edad estos mismos consejos para el cuidado de la piel.
Para ayudar a su hijo a evitar rascarse:
- Use una crema hidratante, crema con esteroides tópicos, crema reparadora de barrera cutánea u otros medicamentos que prescriba el proveedor de su niño.
- Mantenga las uñas del niño cortas.
- Haga que use guantes livianos mientras duerme si rascarse por la noche es un problema.
- Dele antihistamínicos u otros medicamentos por vía oral, según lo indicado por el proveedor de su hijo.
- Tanto como sea posible, enseñar a los niños de más edad a no rascarse la piel irritada.
Ayude a prevenir y a tratar el eccema de su hijo evitando que se le seque la piel o que le pique, así como haciendo que se mantenga alejado de los desencadenantes que les causen las crisis o reactivaciones del eccema. Los niños se deben dar baños breves o ducharse con agua tibia (no caliente). Use jabones no perfumados o geles que no contengan jabón y séquele la piel a su hijo con suavidad y a toquecitos antes de ponerle crema o pomada. Los niños se deben vestir con prendas de tejidos suaves y transpirables, como el algodón. Mantenga cortas las uñas de su hijo para evitar las lesiones que se podría hacer al rascarse. El estrés puede empeorar el eccema.
Es importante no usar un corticosteroide tópico que le hayan recetado a otra persona.
Los antihistamínicos tomados por vía oral pueden ayudar si las alergias causan picazón en la piel de su hijo. Estos medicamentos a menudo son de venta libre y no requieren receta médica. Consulte con el proveedor de su hijo qué tipo es adecuado para su hijo.
La erupción en sí, así como el rascado, a menudo causan heridas en la piel y pueden conducir a infección. Observe por señales de enrojecimiento, calor, hinchazón, u otros signos de infección. Comuníquese con el proveedor de su hijo a la primera señal de infección.
No se trata de una enfermedad contagiosa ni supone un riesgo grave para la salud.
Fuente: topdoctors.es
La dermatitis atópica (DA) y la alergia alimentaria tienen predilección por lactantes y niños pequeños; mientras que, el asma prevalece en niños mayores y la rinoconjuntivitis predomina en los adolescentes. Es más prevalente en niños (10-20%) que en adultos (1-3%) y, en el 90% de los casos, aparece en la infancia (un 45% durante los 6 primeros meses de vida y el 60% antes del año). La mayoría de los casos se pueden considerar como leves, pero un 10% de los pacientes sufren una enfermedad grave y este porcentaje de casos graves es más alto en la población adulta.
La piel sin lesiones muestra también perfiles inmunológicos diferentes al de la piel normal (17% más de células T que la piel normal y un aumento de la expresión de linfocitos Th1, Th2 y Th22). Los antígenos que atraviesan la piel llegan a los ganglios (vía células dendríticas) y estimulan la respuesta Th2 con el consiguiente aumento de producción de IgE y de diversos mediadores procedentes también de diversas células inflamatorias e incluso epidérmicas.
Los pacientes con DA muestran cambios importantes en el microbioma cutáneo, fundamentalmente una disminución de Staphylococcus Epidermidis y una colonización dominante de Staphylococcus Aureus (hasta un 90% en las lesiones), que se correlaciona con la gravedad de la enfermedad.
Característicamente, las lesiones típicas de eccema atópico son áreas de piel eritematosas, a menudo, mal definidas, con intenso picor, pero la distribución y características de las mismas cambia con la edad.
En la prevención de los brotes, la educación de los niños y de los padres, aunque consuma mucho tiempo, es particularmente importante. Esta educación, además de enseñar las características y evolución probable de la enfermedad y las medidas básicas para prevenir los brotes, debe tener en cuenta que, en una sociedad como la actual, en la que “todo el mundo” opina, hay muchas cosas que no están demostradas y que, por tanto, no hay que hacer.
Solo en pacientes con alergia demostrada a alimentos, las dietas de exclusión han demostrado cierta utilidad, aunque no consiguen controlar al completo los brotes de DA. Únicamente, son fiables las pruebas de provocación a doble ciego y controladas con placebo.
Con la exclusión de los alérgenos más comunes (leche de vaca, huevo, frutos secos, soja y pescado) en niños de alto riesgo o en sus madres durante el embarazo y la lactancia, se ha visto que, aunque se observa una disminución de la prevalencia de atopia durante los primeros 2 años de vida, estas diferencias no se mantienen a largo plazo. Estas dietas tan restrictivas son además muy difíciles de mantener en niños e incluso pueden ser perjudiciales (se ha demostrado, por ej.: el aumento de alergia al cacahuete al retrasar su introducción).
Se recomienda la lactancia materna exclusiva hasta los 4 meses, como prevención frente a la alergia alimentaria asociada a la DA, pero con un nivel de evidencia C; es decir, solo un escalón por encima de la opinión de los expertos (D).
No hay evidencias suficientes de que la utilización de antihistamínicos no sedantes reduzcan el picor en pacientes con DA; sin embargo, pueden ser útiles antes del ejercicio, porque disminuyen el picor causado por la sudoración.
Cuando las recidivas son frecuentes, es útil aplicar entre los brotes, en las áreas habitualmente afectadas por la dermatitis atópica, inhibidores de la calcineurina o corticoides tópicos (dos/tres veces por semana).
Aunque los brotes de eccema tienden a la curación espontánea en 1-2 semanas, es necesario tratar todos los brotes; porque, si no se hace, tienden a hacerse subintrantes y las lesiones a extenderse.
En las formas graves (con una extensión importante o resistentes al tratamiento tópico, o con intensa afectación de localizaciones especialmente importantes, como las manos o la cara), es necesario asociar al tratamiento tópico, el tratamiento sistémico: corticoides orales, ciclosporina, metotrexato, azatioprina, micofenolato mofetilo o fototerapia.
Los corticoides tópicos son el tratamiento antiinflamatorio de primera línea en todas las fases de la DA, pero especialmente en las fases agudas. Los inhibidores de la calcineurina (tacrolimus y pimecrolimus) son la alternativa a los corticoides tópicos y, más comúnmente, un complemento de los mismos para reducir sus efectos adversos.
El crisaborol al 2% es un inhibidor de la fosfodiesterasa 4, principalmente de la 4B, que disminuye la liberación de citoquinas proinflamatorias, como: TNF, IL12 e IL23. Se ha aprobado en mayores de 2 años por la EMA (Agencia Europea del Medicamento, 27 de marzo de 2020), aunque no dispone todavía del preceptivo “informe de posicionamiento terapéutico”.
Los corticoides sistémicos (a dosis no mayores de 0,5 mg/kg/día de dosis inicial) producen mejorías rápidas, aunque temporales, con recidivas rápidas, por lo que se deben usar en cuadros agudos o cuando es precisa una respuesta rápida.
La ciclosporina es el único fármaco con indicación autorizada en España y el más rápido de acción. La azatioprina o metotrexato, ambos “off-label” en la DA grave, son fármacos teóricamente con una eficacia similar (26-39% y 42%, respectivamente), que están indicados en DA graves.
Dupilumab es un anticuerpo monoclonal humano que se administra de forma subcutánea, bloquea la cadena alfa común a IL4 e IL13 y disminuye no solo la producción de IgE, sino también la respuesta inflamatoria mediada por células Th2. Está indicado en formas graves que no responden a ciclosporina o que presentan alguna contraindicación para su uso.
Dupilumab es el primero de una serie de nuevos fármacos, que están saliendo ahora, para el tratamiento de la DA moderada-grave.
Cuándo llamar al médico
Comuníquese con el proveedor de su hijo si:
- La dermatitis atópica no mejora con el cuidado en el hogar
- Los síntomas empeoran o el tratamiento no funciona
- Su niño tiene signos de infección, tales como enrojecimiento, pus o protuberancias llenas de líquido en la piel, fiebre, o dolor
Los niños y los adolescentes con eccema son proclives a las infecciones cutáneas. A muchos niños, el eccema les empieza a mejorar en torno a los 5 o 6 años de edad. A veces, les desaparece por completo. A otros niños, les puede volver a empezar cuando inician la pubertad.
✦ Piel ATÓPICA (o eccema) en BEBÉS y NIÑOS. Cuidados y tratamiento del brote de dermatitis atópica
tags: #dermatitis #atopica #cuero #cabelludo #ninos