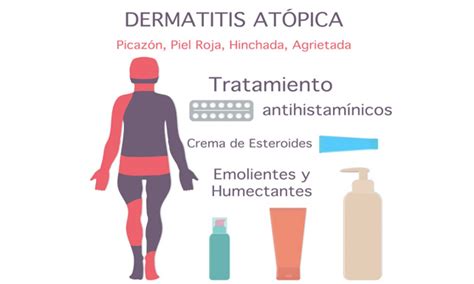
La dermatitis atópica es una de las patologías de la piel más frecuentes, sobre todo en la infancia, donde su prevalencia alcanza hasta el 20%. Con el paso del tiempo, tiende a desaparecer, sin embargo, en los casos en los que permanece, suele revestir mayor gravedad.
La dermatitis atópica es una disfunción de la barrera cutánea que se caracteriza por el eczema, el prurito, el engrosamiento de la epidermis y la sequedad. El picor asociado a la dermatitis atópica llega a mermar gravemente la calidad de vida de los pacientes y, en el caso de los niños, supone un auténtico quebradero de cabeza para los padres.

Coincidiendo con la semana en que se celebra el Día Mundial de la Dermatitis Atópica, el Consejo General de Enfermería en colaboración con CERAVE han elaborado una completa infografía y un vídeo animado con claves para el cuidado de esta enfermedad. Dentro de la campaña “En la piel de la enfermera”, puesta en marcha por el Consejo General de Enfermería y CERAVE con el objetivo de potenciar la formación enfermera en el cuidado y prevención de las afecciones de la piel, ambas entidades, coincidiendo con la semana en que se celebra el Día Mundial de la Dermatitis Atópica, acaban de presentar una infografía y un vídeo animado que recogen los principales cuidados de las pieles atópicas.
Los cuidados son esenciales para romper con la espiral de picor y rascado que padecen las personas con pieles atópicas. Con la llegada del otoño las personas con pieles atópicas tienden a ver cómo su problema se acentúa y aquellos que habían pasado un verano más o menos tranquilo -gracias a los beneficios de la exposición solar- vuelven a sufrir los síntomas de una enfermedad que no da tregua. La llegada del otoño, para el que apenas quedan unos días, es precisamente una de las estaciones, junto a la primavera, en la que los síntomas de estos pacientes suelen exacerbarse.
5 consejos para tratar la Dermatitis Atópica en los Niños y Rutina de Cuidado | BIODERMA
¿Qué es la Dermatitis Atópica?
El eczema o dermatitis atópica es una enfermedad de la piel que aparece en niños y adultos con una piel especialmente sensible. Es una alteración crónica (es decir, puede durar años), que quiere decir que el niño tendrá épocas mejores o peores, dependiente del clima, la época del año, el estado de hidratación de su piel...
Causas de la Dermatitis Atópica
Se acepta que la dermatitis atópica tiene un gran componente genético, es decir, que hay una alteración en la composición normal de la piel que se hereda dentro de la familia. En las familias con niños con dermatitis atópica, es frecuente encontrar miembros (padre, madre, hermanos, tíos...) con antecedentes de alergias, que han sufrido esta enfermedad, o bien bronquitis asmática o rinoconjuntivitis alérgica.
¿Es necesario que le hagan pruebas de alergia?
Si el niño no muestra otras manifestaciones (como asma, rinitis o conjuntivitis alérgica, diarreas...), en general no están indicadas. Sólo en niños pequeños con dermatitis atópica importante es necesario descartar alergia a ciertos alimentos como el huevo o la leche de vaca. Su especialista le orientará adecuadamente en caso necesario.
¿La dermatitis atópica se cura?
Es frecuente que el niño mejore mucho o se cure antes de llegar a la pubertad, pero esto no es siempre así y tampoco se puede predecir de forma fiable.
Cuidados Esenciales para Pieles Atópicas
Los materiales recogen los cuidados esenciales que deben seguir las personas con pieles atópicas, algunos relacionados con su higiene y cuidado diarios, como la hidratación dos veces al día con un emoliente adecuado y sin perfume y otros asociados a cuestiones como el tipo de ropa, el hogar o el estilo de vida.
En este sentido, María Cruz Pérez Llorente hace hincapié en que “la constancia es esencial cuando hablamos de dermatitis atópica. La hidratación debe ser diaria, las duchas cortas y con agua tibia y hay que evitar frotar la piel.
Uno de los síntomas más molestos que sufren estos pacientes es el del picor que llega a ser muy intenso y desemboca en el rascado de la piel y en un picor aún mayor, generando una espiral de la que es difícil salir y puede desembocar en lesiones que llegan incluso a infectarse. Para romper con esta espiral, apunta Guadalupe Fontán, debemos “recurrir siempre al tratamiento farmacológico que se haya prescrito por el profesional sanitario y nunca automedicarse”.
Para Álvaro González Cantero, “la formación de los pacientes y de sus padres, cuando hablamos de niños, es fundamental para conseguir el correcto control de la enfermedad. Muchas veces, cuando nos llega un paciente nuevo que ya ha probado varios tratamientos y no sabe qué hacer, la clave no está tanto en cambiar el tratamiento como en que sepa cómo y cuándo debe aplicarlo y conozca los cuidados que pueden ayudarle.
Higiene Corporal
En niños pequeños, el baño debe ser corto y usando agua caliente-tibia, sin hacer uso de jabones. Es preferible utilizar aceites de baño infantiles, que proporcionan hidratación y protección a su piel. No debemos usar esponjas ni ningún utensilio para frotar la piel; el agua y las manos del cuidador (padre, madre, abuelo...) son suficientes.
En niños más grandes, es preferible la ducha que el baño, y deben usarse jabones de tipo "syndet" (que quiere decir, "sin detergentes"). En algunos casos más severos, se puede recurrir al baño, añadiendo aceites de baño -como en niños pequeños- o polos de avena coloidal; en este último caso, el niño debe permanecer 10-15 minutos dentro de la bañera.
Para secarse, las toallas o albornoces deben ser de algodón y no haber sido tratados con suavizantes durante su lavado. Es mejor secar simplemente por contacto, esto es, sin frotar la piel del niño para no irritarla.
Cuando el niño salga de la bañera o plato de ducha, y tras secarlo brevemente (con la piel levemente húmeda), es necesario aplicar una loción o crema hidratante infantil por todo el cuerpo. Son preferibles aquellas cremas sin perfumes ni ciertos conservantes y, en general, al folletín del producto se especificará que es apto para el uso en bebés y niños de corta edad. Su médico o farmacéutico puede aconsejarle cuáles son los productos más adecuados.
Medidas Ambientales
Las temperaturas extremas no son buenas. Se recomienda mantener una temperatura ambiente en casa de 20-22 grados. Temperaturas superiores pueden aumentar la irritación y el picor del niño. Especialmente durante el invierno, época en la cual el niño con dermatitis atópica suele estar peor, las calefacciones bajan mucho la humedad ambiental; en este caso, el uso de humificadores es muy aconsejable (siempre y cuando se mantengan bien limpios).
Alfombras, libros, muebles, juguetes de ropa, ositos de terciopelo, colchones antiguos, ropa de cama con plumas, pósters, y en general, cualquier cosa que pueda retener polos, puesto que la presencia de ácaros en el polvo doméstico puede empeorar la piel del niño. Animales domésticos (si el niño muestra signos de empeoramiento mientras está con ellos).
Piscina, Sol y Baños en el Mar
Excepto en casos graves de dermatitis atópica, no hay demasiado problema en ir a la piscina. Sí que es cierto que el agua de la piscina es bastante irritante para el niño con dermatitis atópica. Aun así, un buen enjuague a la ducha posterior y la aplicación inmediata de una crema hidratante pueden contrarrestar estos efectos indeseables de las piscinas. En caso de brotes más graves de eczema, puede ser necesario interrumpir temporalmente la actividad.
Hace falta recordar que el ejercicio físico es muy positivo para la salud de estos niños, como lo es para cualquier otro.
El sol puede mejorar los síntomas de la dermatitis atópica, pero debido a sus efectos prejudiciales sobre la piel, no se puede recomendar sistemáticamente. En cambio, los baños en agua de mar sí son beneficiosos.
Es necesaria una protección solar adecuada, con cremas solares pediátricas de índice de protección superior a 40 (aplicar siempre 20-30 minutos antes de la exposición y repetir la aplicación después de los baños y cada 60-90 minutos), evitar las horas centrales del día (de 11 a 16 horas), mantener una buena hidratación del niño con agua o zumos, y recordar que los parasoles, la ropa y las gorras o viseras son también elementos de protección imprescindibles. Los niños menores de 3 años no deberán tomar el sol en ningún caso.
Dieta y Ropa
No es necesario que el niño siga una dieta especial.
Hay que evitar la lana y ciertas fibras sintéticas. Se recomienda el uso de algodón para toda la ropa, incluyendo la de la cama. Al lavar la ropa, es preferible hacer un enjuagado adicional con agua -para eliminar residuos de detergentes- y evitar los suavizantes en exceso.
Tratamiento Médico
En ciertos momentos, las medidas de higiene y hidratación de la piel del niño no son suficientes para tratarlo. En estos casos, es necesario el uso de medicamentos, como por ejemplo, cremas con cortisona y otros principios activos. No hay razón para tener miedo de estos medicamentos si se hace un uso responsable atendiendo a las instrucciones de vuestro médico. En general, son productos seguros que se usan de forma intermitente, y que se dejan de aplicar al curar la zona con eczema. Confiad en las recomendaciones de vuestro pediatra o dermatólogo.
La toma de pastillas antihistamínicas se recomienda en casos de dermatitis atópica cuando el niño tiene mucho picor, se rasca mucho y está irritable. En general, se toman durante periodos de tiempos cortos y de forma intermitente.
Consejos Adicionales
- Usar ropa y calcetines de algodón o hilo.
- Mantener una temperatura de la habitación suave, no calurosa.
- Evitar rascarse.
- Realizar duchas o baños cortos, no más de una vez al día, con agua tibia y productos adecuados para pieles atópicas (syndet, avena, aceites de baño…) sin detergentes, ni perfumes, ni conservantes.
- No usar esponjas.
- Secar sin frotar con toquecitos.
- Evitar el cloro de las piscinas (especialmente las cubiertas) ya que irrita la piel atópica.
Los pacientes con dermatitis atópica que acuden a la Clínica Universidad de Navarra son atendidos por un equipo multidisciplinar, formado por especialistas de los Departamentos de Alergología y Dermatología u otras especialidades cuando esté indicado. Esta colaboración ayuda a que el enfoque del tratamiento sea el más adecuado a la situación de la enfermedad.
Desde hace años se dispone de tratamientos tópicos de primera línea, aplicados directamente sobre la piel, que han demostrado eficacia en el control de la dermatitis atópica. En la última década, el mayor conocimiento de los mecanismos inmunológicos implicados en la enfermedad ha permitido el desarrollo de nuevas alternativas terapéuticas.
Es imprescindible educar al paciente, sus familiares y cuidadores en el cuidado de su piel.
Es difícil sobrellevar una enfermedad crónica, nuestra recomendación y nuestra meta será que el niño lleve una vida "normal". Los padres han de proporcionar a los pequeños con DA un entorno de cariño y tranquilidad. Regañar al niño que se rasca no resulta eficaz, ya que el niño se rasca porque tiene una sensación desagradable en su piel. La riña puede desencadenar una mayor sensación de picor y un mayor rascado. En consecuencia, es necesaria una gran delicadeza y paciencia con ellos.
El estrés emocional puede contribuir a la gravedad de los brotes, aunque muy pocos estudios han demostrado la utilidad del apoyo psicológico en el control de las enfermedades atópicas. Los pacientes con DA con frecuencia se sienten frustrados y esto puede desencadenar la presencia de sentimientos de tristeza o ansiedad, si existen indicios pueden requerir ayuda o terapia psicológica para ayudar a la modificación de la conducta frente al picor y el rascado.
Los pacientes atópicos deben conocer las medidas generales de cuidado y tener un plan de tratamiento escrito indicado por su médico. Conviene mantener una buena relación médico-paciente para el mejor control de la enfermedad.
Medidas Ambientales Detalladas
- En general, debe evitarse el contacto con sustancias que puedan desencadenar prurito y rascado. Se recomienda evitar el polvo doméstico, aunque la evidencia es pobre respecto a que el control del polvo reduzca la gravedad de los síntomas. Se recomienda también evitar alergenos tales como los pólenes o los animales domésticos.
- Debe evitarse el contacto con solventes químicos e industriales, las pinturas, los detergentes, el humo y en especial el humo del tabaco, los productos que contengan alcohol, algunos jabones y perfumes.
Los niños criados en granjas con animales tienen menos enfermedades alérgicas, sin embargo es difícil recomendar la presencia de animales domésticos en el domicilio de un niño atópico. El interés pedagógico, psicológico o afectivo puede contraponerse con el empeoramiento del curso de su enfermedad, especialmente en caso de asociarse a otras enfermedades alérgicas como rinitis y asma.
Es imposible predecir el curso natural de la enfermedad y probablemente no se puede modificar su evolución. En general, los brotes tienen una marcada influencia estacional y ambiental, mejoran en verano posiblemente por una mayor exposición solar y empeoran en invierno con brotes en primavera y otoño. En algunos pacientes su curso es continuo con leves remisiones, si las hay.
El Baño en Detalle
- El baño o la ducha son adecuados para los niños atópicos. No existe un acuerdo general respecto a la preferencia de uno u otro. En general, en las fases de mayor actividad se recomiendan duchas o baños breves siempre sin burbujas o jabones perfumados ya que su efecto desengrasante incrementa la sequedad de la piel (xerosis). La temperatura del agua será más bien tibia, unos 33 grados, ni demasiado caliente ni demasiado fría. La higiene excesiva es en sí misma un factor irritante.
- A continuación, es muy importante secar bien sin frotar, utilizando toallas suaves de algodón 100%.
- Los baños coloidales que contienen polímeros de avena fijan el agua a la piel; se recomiendan en periodos cortos y en las fases de gran sequedad de la piel.
Existen pocos estudios sobre la verdadera utilidad del empleo de determinados jabones, geles, baños emolientes y champús, por lo que el sentido común y en especial la opinión del paciente sobre los beneficios que experimenta con los diferentes cuidados es básico, ya que en ocasiones un exceso de celo en estas medidas pueden provocar un agravamiento por irritación e incremento del prurito.
- Los baños con agua de mar suelen ser beneficiosos.
- Los baños en piscina con cloro u otros irritantes pueden irritar la piel; debe recomendarse una ducha posterior al baño lo más rápidamente posible.
- Se recomienda inmediatamente después del baño, aplicar el tratamiento preescrito.
La Ropa en Detalle
- Evitar que los restos de detergente queden en los vestidos y en la ropa de cama, puede ser recomendable un doble aclarado y no emplear suavizantes.
- La ropa se lavará con jabón y NO con detergente (p. ej.: jabón de pastilla, jabón para ropas delicadas, etc.). No utilizar lejía. Puede usarse lavadora.
- Lavar la ropa antes de su primer uso para eliminar aprestos y otros irritantes, quitar etiquetas.
Se debe evitar el nylon, poliéster, la lana virgen, los plásticos y las gomas en contacto directo con la piel. Es aconsejable el uso de camisetas de algodón para evitar el contacto directo con la ropa. El exceso de ropa puede provocar sudoración y esta puede desencadenar un brote.
Consejos sobre la Dieta
- Hoy por hoy no existe una dieta protectora.
- La suplementación con ácidos grasos esenciales ha demostrado resultados dispares. En general, se recomienda el consumo frecuente de pescado como base de una dieta equilibrada.
Las recomendaciones actuales acerca del uso de productos dietéticos en la prevención y el tratamiento de la alergia alimentaria en los niños no consideran el uso rutinario de probióticos cuyo papel sigue siendo controvertido. Existen estudios que han encontrado un efecto protector en la adicción de determinados probióticos a la dieta, pero aún está por determinar la cantidad y las características de los mismos.
Hay que tener muy en cuenta que solo un pequeño porcentaje de enfermos con DA son alérgicos. Unas pruebas cutáneas o en sangre positivas pueden indicar sensibilización, sin embargo hay que correlacionar la clínica con los resultados para determinar una posible alergia, en muchas ocasiones no suelen ser definitivas, ya que la piel de los enfermos con DA es extremadamente sensible.
Lactancia Materna
- La lactancia materna exclusiva es muy recomendable.
- Se estima que la lactancia materna retrasa la aparición de la DA y la evidencia sugiere que esta medida sería solo exitosa si el niño se alimenta de leche materna exclusivamente en los primeros 6 meses de vida, lo que en muchas ocasiones es difícil de conseguir.
- La madre debería evitar alimentos altamente alergénicos, como huevos, leche, soja, cacahuetes y pescado.
Consejos sobre Emolientes
Los emolientes forman parte del tratamiento de mantenimiento y no deben emplearse en la fase aguda de la enfermedad, sobre todo si existen excoriaciones (heridas en la piel).
Los emolientes más empleados contienen aceites, urea, parafinas, vaselina, glicerina, lanolina, ceramidas, siliconas y otros componentes diferentes. Recientemente se han comercializado nuevas líneas de emolientes con propiedades antiinflamatorias y antipruriginosas.
Con el empleo de emolientes en los periodos intercrisis y añadidos al tratamiento farmacológico tópico se pretende espaciar los brotes y disminuir su intensidad.
Sin que se haya demostrado claramente una gran superioridad de unos emolientes sobre otros, sí existe una gran variabilidad en el tamaño y en el precio. Es habitual que los pacientes prefieran un producto determinado con el que encuentran su piel hidratada; esta preferencia individual unida a las características de las lesiones: tipo y localización, permitirán elegir el más adecuado para cada paciente.
Las cremas son recomendadas en lesiones más exudativas; y en lesiones secas y descamativas se usan excipientes grasos. En zonas pilosas o del cuero cabelludo las soluciones tendrían mejores resultados cosméticos.
En el mercado existe una amplísima gama de productos dirigidos a estos pacientes cuya finalidad última es restaurar la apariencia de la piel normal, reducir el rascado, la irritación y facilitar la reepitelización, por lo que reducirían el riesgo de infección, mejorando el aspecto y la flexibilidad de la piel.
tags: #dermatitis #atopica #cuidados #de #enfermeria