La dermatitis atópica es un trastorno de la piel que produce eccemas, es decir, enrojecimiento y picazón intenso en determinadas áreas. Es una enfermedad inflamatoria de la piel que puede exacerbarse de forma periódica y, a menudo, ocurre cuando también se sufre asma o rinitis alérgica (fiebre del heno). Esto se debe a que está relacionada con una hiperreactividad del sistema inmunológico. La dermatitis atópica es especialmente frecuente en los niños, aunque puede aparecer a cualquier edad.
Con la llegada de la primavera se empieza a hablar de la dermatitis atópica, y es que esta enfermedad está relacionada con las alergias y el asma. Como hemos mencionado, la primavera es una época en la que la dermatitis atópica afecta con frecuencia debido a las alergias y la exposición de la piel después del invierno.
¿Qué es la Dermatitis Atópica?
La dermatitis atópica (o eccema atópico) es una enfermedad crónica no contagiosa en que la piel de la cara o del cuerpo presenta constantemente sequedad, picor e irritación. En otras palabras: se trata de una enfermedad inflamatoria, cada vez más frecuente, sobre todo en el mundo occidental.
La dermatitis atópica es una enfermedad cutánea inflamatoria crónica y recurrente de la piel, de mecanismo inmunológico, en la que, como consecuencia de reacciones de hipersensibilidad a antígenos variados (alimentos, neumoalergenos, proteínas bacterianas), en niños genéticamente predispuestos, se liberan una serie de factores inflamatorios que producen en la piel lesiones de eccema.
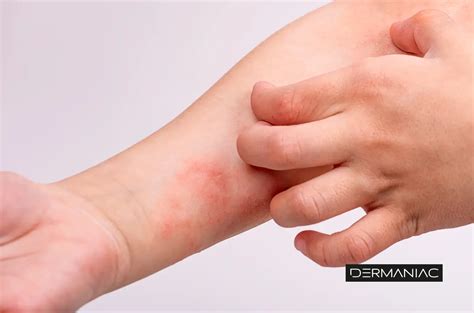
Las lesiones suelen localizarse en áreas específicas del cuerpo, como pliegues de los codos, rodillas, cuello y manos. En estos casos, los eccemas suelen aparecer en los pliegues de los codos, detrás de las rodillas, en el cuello y en las muñecas y tobillos, dejando la piel más descamada y seca. A veces puede presentar cicatrices u oscurecimiento debido al rascado intenso.
La dermatitis atópica infantil es un problema de salud pública en los países desarrollados, con cifras de prevalencia entre el 10 y el 20%. Dentro de un mismo país, las cifras son más altas en las zonas urbanas y en las poblaciones con mayor nivel de vida.
Es, fundamentalmente, una enfermedad propia de la infancia y disminuye su prevalencia e intensidad con la edad. En el 60% de los pacientes, se inicia en el primer año de vida, fundamentalmente en los primeros seis meses, en el 85% en los primeros 5 años y sólo un 10% inician la enfermedad después de los 7 años.
Causas y Factores Desencadenantes
Su aparición no tiene una causa directa, sino que suele deberse a uno o varios factores desencadenantes que actúan de forma variable y que influencian su evolución. Algunos de los agentes comunes que se pueden controlar son ambientales: por ejemplo, los hábitos o las condiciones ambientales. Sin embargo, no todos los factores de la dermatitis atópica son externos; también puede haber agentes vinculados a la carga genética de cada persona, los cuales no se pueden controlar o evitar. En cualquier caso, es recomendable realizar un estudio alergológico completo lo más pronto posible para evitar el desarrollo de otras enfermedades alérgicas.
Según investigaciones, algunas de las personas con dermatitis atópica tienen una mutación del gen responsable de generar filagrina, una proteína fundamental para la barrera cutánea que protege la piel. Sin suficiente filagrina, la barrera de la piel se debilita, y la falta de humedad provoca que entren más microorganismos, como virus y bacterias. Por eso, muchas personas con dermatitis atópica tienen una piel seca y propensa a las infecciones.
Entre los factores que pueden agravar los síntomas, aunque varían mucho de una persona a otra, se incluyen:
- Estrés
- Alérgenos de todo tipo (alimentarios, ambientales, pelo de animal, etc.)
- Irritantes de la piel (productos agresivos, tejidos como la lana, agua muy caliente, algunos tipos de detergentes o suavizantes, etc.)
Síntomas de la Dermatitis Atópica
El síntoma más característico de la dermatitis atópica es el picor, que puede llegar a ser intenso hasta el punto de afectar al día a día y crear dificultad para contraer el sueño. En las pieles oscuras, la zona afectada por el eccema de la dermatitis atópica puede aparecer de color violáceo, grisáceo o marrón. En las pieles de tonos más claros suele aparecer de color rojizo.
Aunque los síntomas son variables entre diferentes pacientes, enumeraré a continuación los más comunes:
- Picor intenso que a menudo se agudiza en el periodo nocturno y puede llegar a impedir el sueño reparador.
- Piel seca y quebradiza.
- Erupción escamosa, sarpullido con inflamación y enrojecimiento.
- Costras, vesículas, eritema.
- Engrosamiento de la piel.
- Piel en carne viva, fisurada, agrietada, descamada y con presencia de sangre.
- Cambios de color en la piel.
- Mayor posibilidad de sufrir infecciones bacterianas en la piel debido a los eczemas: el hecho de tener heridas en la piel favorece el riesgo de infecciones por bacterias y virus como el herpes simple.

Síntomas en Bebés y Niños
En los bebés menores de un año, la dermatitis atópica suele provocar eccemas en las mejillas, la frente y el cuero cabelludo. Además, puede extenderse a las rodillas, codos y tronco. No se debe confundir con la dermatitis de pañal, que, como el nombre indica, afecta al área de la piel que tiene contacto con el pañal. Si el bebé padece dermatitis de pañal, se debe consultar al médico o al farmacéutico para que recomiende un tratamiento. Se aconseja controlar el sudor, evitando abrigar demasiado al bebé, y vestirlo con tejidos naturales como el algodón.
En estos casos, los eccemas suelen aparecer en los pliegues de los codos, detrás de las rodillas, en el cuello y en las muñecas y tobillos, dejando la piel más descamada y seca. A veces puede presentar cicatrices u oscurecimiento debido al rascado intenso.
10 TIPS para cuidar la DERMATITIS ATÓPICA en tus hijos
En niños las afecciones derivadas de la dermatitis atópica suelen ser más leves que en adultos, pero a menudo puede ser difícil controlar que se rasquen por el prurito y el picor constantes, por lo que no es infrecuente que presenten costras, pápulas, enrojecimiento y marcas de sangre.
Dermatitis Atópica en Primavera
Ha llegado la primavera, y con ella los días más largos, el inicio del buen tiempo, las flores y por supuesto, el polen. El polen es un alérgeno ambiental común que se encuentra en el aire durante la primavera y el otoño. Si bien se asocia principalmente con problemas respiratorios como la alergia al polen, también puede tener un impacto significativo en la piel, especialmente en personas con dermatitis atópica.
Al igual que otros factores, el polen no provoca brotes en todas las personas. Algunos estudios han demostrado que el polen presente en el aire puede empeorar las lesiones en la piel producidas por la dermatitis atópica. Las pieles atópicas son más permeables y suelen presentar una barrera cutánea dañada, lo que las hace más vulnerables a agentes irritantes y alérgenos externos. Cuando estas partículas microscópicas entran en contacto con la piel sensible, pueden desencadenar inflamación, enrojecimiento y prurito.
La dermatitis atópica suele presentarse de forma crónica, con periodos de exacerbación y remisión. Los principales factores agravantes en estas dos estaciones son las alergias estacionales. Aunque todos los pacientes con dermatitis atópica no tienen un perfil alérgico, la mayoría presentan unas concentraciones de IgE muy elevadas. Cabe destacar que incluso los pacientes no alérgicos pueden presentar manifestaciones atópicas tras una exposición a alérgenos.
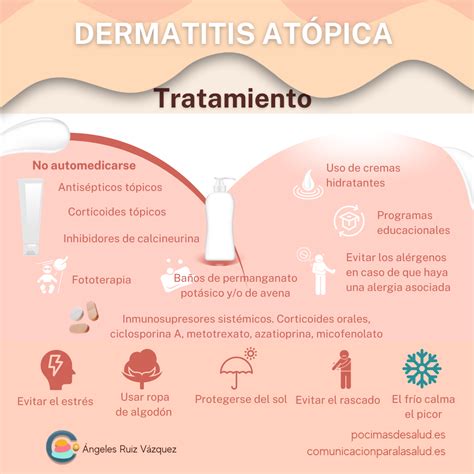
Tratamiento y Prevención
El tratamiento de la dermatitis atópica es, en gran parte, la prevención. Para las zonas de brotes recurrentes que se agravan especialmente durante los meses de alergia al polen, Nocisens® INTENSE en formato crema, es la opción idónea. Para el cuidado diario de pieles sensibles y atópicas durante todo el año, Nocisens® OIL, en formato aceite combina ingredientes neurodermatológicos, aceite de aguacate y extracto de avena.
El manejo de la irritación cutánea inducida por el polen requiere una combinación de estrategias para reducir la exposición y fortalecer la barrera cutánea:
- Vestir ropa adecuada: Usa prendas de manga larga y de tejidos transpirables para reducir al mínimo el contacto del polen con la piel.
- Maximizar la higiene: Cepíllate todo el polen de la ropa al llegar a casa y lávate la cara con agua tibia y un limpiador suave después de haber estado al aire libre para eliminar el polen adherido.
- Utilizar cremas con corticoides o inmunomoduladores: En casos severos de dermatitis atópica exacerbada por el polen, te recomendamos consultar con un profesional sanitario.
Cuidado de la Piel
Si se sufre dermatitis atópica, es probable que la piel esté seca y no retenga suficiente humedad, por lo que es recomendable un buen cuidado de la piel. Humectar la piel dos veces al día, evitando el agua muy caliente, los baños largos y los jabones alcalinos. Se deben usar jabones con pH ácido. Aplicar hidratantes y emolientes que permitan retener mejor el agua justo después de salir del baño. Se debe evitar la fricción con esponjas o toallas y el uso de talcos y perfumes. Consultar al farmacéutico a la hora de elegir productos para el cuidado de la piel.
La correcta hidratación de la piel es la base del tratamientos de la dermatitis atópica. Se recomienda durante todo el año el uso diario de emolientes en cantidad suficiente para minimizar la xerosis, que puede verse empeorada por condiciones climáticas y deportes/ actividades.
Higiene Personal
Higiene: La higiene de la piel también es importante en cualquier época del año, en el sentido de que permite evitar la proliferación excesiva por S. aureus. Sin embargo, se recomienda que los baños o duchas sean cortas y que se utilice agua tibia con limpiadores suaves relativamente libres o libres de conservantes y perfumes.
Mantener una buena higiene de la piel también es fundamental. Los productos de higiene personal deben ser hipoalérgicos y no contener fragancia. Si hay lesiones muy secas, los aceites de baño o baños en avena coloidal un par de veces en semana, además de limpiar la piel, facilitan la posterior hidratación. No hay que frotar con esponja.
Actualmente, se recomienda el baño/ducha diario de unos cinco minutos de duración, con agua tibia a unos 33º y jabones de pH ácido sin detergente.
Dieta y Ropa Adecuada
Mantener una dieta saludable, evitando la ingesta de cualquier alérgeno conocido. Usar ropa preferiblemente de algodón. La ropa en contacto con la piel debe ser de algodón, amplia y blanca, evitando lana y fibras sintéticas. Hay que quitar las etiquetas interiores de la ropa. La ropa se lavará con un detergente suave, sin lejía ni suavizante.
Otros Consejos
- No se deben poner en marcha dietas de exclusión de forma empírica. Si sospechamos de la relación entre la dermatitis atópica y la ingesta de un alimento, hay que demostrarlo mediante un estudio alergológico con test de provocación.
- No está indicada la prescripción de leches especiales si no se demuestra la sensibilización a proteínas de leche de vaca. Algunos alimentos picantes o ácidos pueden actuar como irritantes locales y sólo deben retirarse en los brotes.
- Los niños con dermatitis atópica deben recibir las vacunaciones del calendario vacunal del niño sano, retrasando unos días o semanas una dosis si hay un brote agudo. Su respuesta inmunológica y sus complicaciones son similares a las de la población general.
- Es importante que consultes con tu médico lo antes posible, porque aumentará la eficacia de tu tratamiento, que no debes abandonar hasta el final.
- Para la higiene diaria, es preferible el baño a la ducha con agua a unos 33ºC, durante 5 o 10 minutos, mejor por la noche para favorecer el descanso. Utiliza siempre para la higiene productos específicos, sin jabón ni perfume.
- Una buena hidratación de tu piel es fundamental para prevenir los brotes atópicos. Aplícate un producto hidratante y emoliente específico después del baño cada vez que lo necesites, frotándolo previamente entre las palmas de las manos, y aplicándotelo mediante grandes movimientos circulares.
- Utiliza prendas de vestir de fibras naturales, que faciliten la transpiración, como el algodón o el lino. Evita las fibras sintéticas y las prendas de lana.
- Evita los cambios de temperatura y la calefacción demasiado alta.
- Puedes bañarte en el mar y en la piscina, siempre que no te encuentres en un brote agudo y que el baño sea corto, aclarando bien la piel con agua corriente y aplicándote la hidratación y la protección solar necesarias. No olvides aplicarte el fotoprotector media hora antes de exponerte al sol, y renueva su aplicación cada dos horas. Los baños de sol son beneficiosos, excepto durante los brotes agudos.
Tratamientos Médicos
Escalonaremos el tratamiento en función de la gravedad de los síntomas. Hay que ser precoz en el uso de los antiinflamatorios tópicos.
El control de la inflamación es la medida más eficaz para reducir el picor. Clásicamente, se utilizan corticoides tópicos. La elección del preparado varía en función de la edad, la extensión y la gravedad de las lesiones. En lactantes y en la cara y axilas, preferiremos la hidrocortisona en crema, dos dosis diarias. En lesiones cronificadas en extremidades, se pueden utilizar los corticoides de potencia alta en pomada o ungüento. Una sola dosis diaria en capa fina para controlar los posibles efectos secundarios, como: atrofia cutánea, petequias, estrías atróficas, hipertricosis, despigmentación o foliculitis.
Inhibidores de la Calcineurina
Inhibidor selectivo de las citocinas inflamatorias producido por el Streptomyces hygroscopicus con indicación para dermatitis atópica leve-moderada. Su efectividad, que es rápida, no disminuye con el tiempo, ni se produce efecto rebote al suspenderlo. Presenta un patrón de seguridad muy bueno, aplicándolo en crema al 1% en dos dosis diarias un tiempo máximo de seis semanas. Cuando ya se ha utilizado el producto y se ha controlado el brote, en un nuevo rebrote pueden ser suficientes tratamientos precoces de 2-3 días. Su ficha técnica lo indica a partir de los 2 años. Se puede utilizar en cara y cuello. El emoliente debe aplicarse después.
Es un macrólido producido por el hongo Streptomyces tsukabaensis. Tiene una potencia antiinflamatoria similar a la de los corticoides tópicos de potencia alta. Se debe utilizar al 0,03% en niños de 2 a 16 años en dos aplicaciones diarias durante tres semanas como máximo. En el brote y actualmente se recomiendan tratamientos de mantenimiento (proactivos) 2 veces por semana, separados por tres días para controlar la inflamación subclínica.
La Agencia Europea del Medicamento ha aprobado la indicación del tacrolimus al 0,03% en pomada como tratamiento de mantenimiento de la dermatitis atópica moderada a grave en niños mayores de 2 años en pacientes con 4 o más brotes por año. Hay que advertir que, al aplicarlo sobre lesiones en estado agudo, produce escozor durante unos minutos, que desaparece con la mejoría de las lesiones en 3 o 4 días.
Calidad de Vida y Apoyo
La implicación y comprensión de las familias y pacientes de que la DA es una enfermedad crónica que va a mejorar con la edad pero, sobre todo, con sus cuidados diarios, es fundamental para una mejor evolución y calidad de vida. Hay que estar atentos a sentimientos de vergüenza, rechazo, irritabilidad, falta de concentración, tanto por la enfermedad como por los tratamientos. Los factores que más influyen en la calidad de vida son el prurito y los trastornos del sueño. Para las familias representa, además de una carga de trabajo, cambios en el estilo de vida y una sobrecarga económica.
No dejes que la dermatitis arruine la primavera. Cuídala, protégela y, si necesitas ayuda, consulta con un profesional. Si buscas asesoramiento experto para el cuidado de tu piel, nuestro Servicio de Dermocosmética está diseñado para ofrecerte las mejores soluciones.
tags: #dermatitis #atopica #en #primavera