El picor vulvo-vaginal, también conocido como prurito vulvar, prurito vaginal o prurito genital, es uno de los principales motivos de consulta de la mujer, tanto en la Atención Primaria, como en la Especializada y en Urgencias. Este síntoma puede suponer hasta un 20% de las demandas ginecológicas.
Antes de sumergirnos en las causas específicas del prurito vulvar, es esencial comprender qué es y por qué ocurre. La vulva incluye el monte de venus, los labios mayores y menores, el clítoris, y la abertura de la vagina y la uretra, es decir, la parte genital externa femenina.
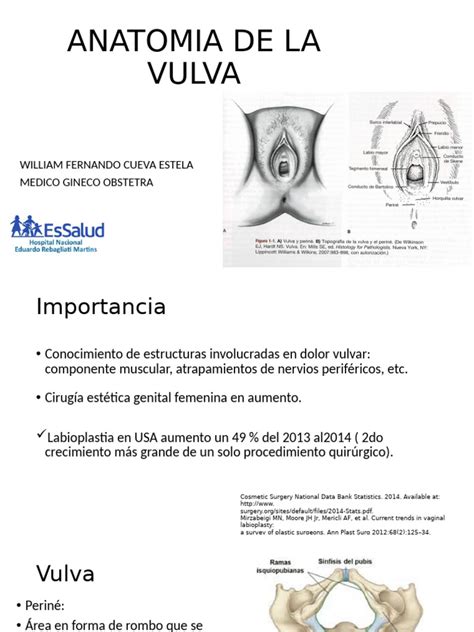
Anatomía de la Vulva
Vulva Irritada: Causas Comunes
Muchos factores internos y externos pueden combinarse y causar irritación en la vulva. Entre los contextos más frecuentes se incluyen:
- Higiene inadecuada o excesiva
- Malos hábitos de aseo
- Roces al moverse (actividades deportivas, relaciones sexuales, etc.)
- Cambios hormonales
- Productos sanitarios irritantes
- Reacciones alérgicas a determinadas sustancias (látex de los preservativos, lubricantes, tejidos sintéticos de la ropa interior)
- Determinados medicamentos como los antibióticos
La dermatitis de contacto (DC) de la vulva es una reacción cutánea inflamatoria localizada en esa área anatómica, determinada por la acción de agentes externos por mecanismos irritativos o alérgicos.
La enfermedad vulvar es frecuentemente multifactorial y, aunque en muchos casos la DC no es el factor etiopatogénico principal, participa de forma relevante complicando de manera secundaria muchas enfermedades que afectan al área genital: psoriasis, eccema atópico, dermatitis seborreica, infecciones, enfermedades ampollosas, liquen plano, liquen escleroatrófico, reacciones adversas medicamentosas, prurito vulvar, liquen simple crónico, etc. Por esta razón, en muchas ocasiones el diagnóstico es difícil porque superponen a la DC otros procesos, lo que determina la demora en la aplicación del adecuado tratamiento.
Prevalencia y Estudios Sobre la Dermatitis Vulvar
Se desconoce la prevalencia de la dermatitis vulvar, pero los datos obtenidos de los pocos estudios realizados confirman que se trata de una de las más comunes enfermedades que afectan a los genitales, junto con el liquen escleroso, la psoriasis y la vulvodinia.
Algunos estudios relevantes incluyen:
- Crone et al: Estudiaron a 35 pacientes con dermatitis vulvar, donde el 26% presentaba pruebas epicutáneas positivas relevantes.
- Bauer et al: En un estudio multicéntrico en Alemania, el 47,9% de 1.008 pacientes con dermatitis anogenital tenía pruebas positivas, y el 34,8% de ellos, relevante. La dermatitis de contacto irritativa se diagnosticó en el 22,8%.
- Virgili et al: Estudiaron a 61 mujeres con liquen simple crónico vulvar, donde un 26% tuvo reacciones positivas relevantes.
Estos resultados manifiestan la importancia de la dermatitis de contacto como factor etiológico en la afección vulvar como causa única o asociada a otras enfermedades.
Anatomía y Función de la Piel Vulvar
El tracto urogenital inferior es la única parte de la anatomía femenina derivada de las tres capas embriológicas: ectodermo, endodermo y mesodermo. La piel correspondiente al monte de Venus, los labios, el clítoris y el periné es de origen ectodérmico. Tiene una estructura escamosa estratificada y queratinizada, con glándulas sebáceas y sudoríparas y folículos pilosos.
Al igual que la piel, la vulva es un tejido inmunocompetente. La célula de Langerhans es el tipo de célula inmunitaria más común en la vulva. No hay variaciones cíclicas en la población de células inmunitarias vulvares porque la vagina permanece estable durante el ciclo menstrual.
Aunque la piel de los labios mayores es comparable en estructura a la piel de zonas expuestas, la función de barrera de la piel vulvar es claramente menor. La permeabilidad de la vulva depende de varios factores, pero sobre todo la oclusión y la elevada hidratación facilitan la penetración de agentes externos.
Dermatitis de Contacto Irritativa (DCI)
Es más frecuente que la dermatitis alérgica de contacto. Existen tres respuestas clínicas básicas a los irritantes vulvares:
Dermatitis Irritativa Aguda
Es la equivalente a la quemadura química causada por un potente agente irritante cáustico. Generalmente sucede de forma inmediata a la exposición, dando lugar a quemadura, escozor, picor y dolor, por lo que el agente causal se identifica fácilmente por la historia clínica. Se manifiesta con eritema, edema, ampollas, costras y descamación y, en casos extremos, erosiones y úlceras.
Irritación Sensitiva
Está caracterizada por picor y quemazón sin alteraciones cutáneas detectables. El ligero eritema puede estar cubierto por la pigmentación normal vulvar.
Dermatitis Irritativa Crónica o Acumulativa
Es la forma más frecuente entre las irritantes y es consecuencia de la exposición repetida a irritantes débiles. Éstos son los más comunes y actúan de forma insidiosa, difícilmente identificables por la historia clínica. Los síntomas clínicos son evidentes cuando el daño cutáneo excede «el límite de manifestación» que está determinado en cada individuo. La clínica se caracteriza por liquenificación, excoriaciones, hiperpigmentación e hipopigmentación y descamación. Puede presentar otras lesiones por sobreinfección.
Los factores etiológicos de esta forma irritativa crónica son diversos, tanto endógenos como exógenos. Entre los endógenos, junto con la atopia y la dermatititis seborreica, están la obesidad y la incontinencia. Los factores exógenos son múltiples. Los productos que causan más problemas son los que forman parte del grupo denominado «para el cuidado de la piel», seguidos por los utilizados para la limpieza, los desodorantes y los aerosoles de higiene femenina.
En cuanto al diagnóstico de la DCI, la historia clínica debe ser minuciosa, puesto que el paciente no reconoce la relación de su problema con el contactante. Hay que revisar sus hábitos de higiene y cuidados habituales y durante el período menstrual y el coito; preguntar sobre el uso de jabones, limpiadores, detergentes, lubricantes, irrigaciones, perfumes, anticonceptivos, medicamentos tópicos y ropa interior e indagar si ha realizado algún cambio en sus productos habituales.
Dermatitis Alérgica de Contacto (DAC)
Es una reacción cutánea inflamatoria a un alérgeno en un individuo previamente sensibilizado. Se trata de una reacción de hipersensibilidad de tipo IV de Coombs. Distinguir entre una DCI y una DAC es en muchas ocasiones difícil, pues se producen superposiciones en no pocas ocasiones.
La información sobre la DAC en la vulva se ha obtenido especialmente en estos últimos años, en que el interés por este tema ha aumentado.
Clínica
Se presenta según su evolución con síntomas correspondientes a una fase aguda, subaguda o crónica. El inicio de la reacción será diferente si es un alérgeno previo (menos de 24 h) o si es un nuevo sensibilizante (de 7 a 14 días). La intensidad dependerá de factores genéticos, concentración, duración del contacto y potencial alergénico del sensibilizante.
En la fase aguda aparecen picor, quemazón, eritema, edema y vesiculación con tendencia a extenderse a zonas vecinas del área de contacto, por ejemplo, el tercio superior de los muslos y el área suprapúbica.
En la fase subaguda hay prurito y quemazón menor, eritema, descamación y cambios pigmentarios, con una evolución de semanas o meses.
En la fase crónica, el prurito y la quemazón están atenuados, aunque la paciente puede presentar una reaparición nocturna de picor y rascado. Hay liquenificación, descamación y alteraciones de la pigmentación variables. Puede ocurrir una infección secundaria por bacterias o cándidas que da lugar a pústulas, fisuras, exudado y costras.
Diagnóstico
Se hará reuniendo los datos que aporta la historia clínica detallada, la clínica y la histopatología. El esfuerzo por encontrar el alérgeno consume mucho tiempo llevando el interrogatorio y la búsqueda de manera muy minuciosa. Exige una estrecha colaboración entre el paciente y el médico. Se recogerá en listas los posibles contactantes tanto de la paciente como de su pareja. Se realizarán pruebas epicutáneas para identificar los alérgenos implicados.
Los anestésicos tópicos son causa frecuente de sensibilizaciones. Entre los antibióticos tópicos, la neomicina es el alérgeno más común. La causa más frecuente de vulvovaginitis es la infección por Candida, y los fármacos utilizados en su tratamiento, la nistatina y los imidazólicos tópicos, son fuente frecuente de irritaciones y sensibilizaciones.
Los corticoides tópicos son nuevos alérgenos, descritos cada vez con mayor frecuencia. Alérgenos ambientales como los presentes en las plantas pueden ser transportados a la vulva y causar severas dermatitis. Sustancias utilizadas en otras áreas del cuerpo, como la laca de uñas y los perfumes, se pueden transferir a la vulva con las manos. El uso de las compresas autoadhesivas con acrilatos, perfumes y antisépticos también puede producir una DAC.
Las duchas e irrigaciones vaginales ejercen su acción limpiadora por sus propiedades tensioactivas, mucolíticas y proteolíticas. Entre sus componentes podemos encontrar agentes antimicrobianos como cloruro de benzalconio, parabenos, hexaclorofeno, anestésicos locales, los antipruriginosos fenol, mentol y eucaliptol, antiirritativos como el metilsalicilato, los astringentes sulfato de cinc y sales de aluminio y también otros como perfumes y propilenglicol.
Los espermicidas vaginales se presentan en forma de cremas, geles, gelatinas, óvulos y tabletas vaginales. Contienen junto al espermicida (p. ej., nonoxynol-9) otros componentes como manteca de cacao, trietanolamina, polietilenglicol y perfumes.
Causas Adicionales del Picor Vaginal
Además de las dermatitis de contacto, existen otras causas comunes del picor vaginal:
- Productos de higiene y cuidado irritantes: Jabones, aerosoles, duchas vaginales, cremas, ungüentos, detergentes y suavizantes para ropa, papel higiénico con perfume.
- Enfermedades de la piel: Afecciones como la psoriasis, dermatitis atópica y el eccema.
- Candidiasis Vaginal: Infección por el hongo Candida albicans.
- Enfermedades de transmisión sexual: Clamidia, gonorrea, herpes genital, tricomoniasis.
- Menopausia: La reducción de estrógenos lleva a la atrofia vaginal, causando sequedad, irritación y picazón.
- Estrés: El estrés físico puede debilitar el sistema inmunitario y favorecer infecciones.
10 Tips para mantener una ZONA ÍNTIMA sana l Dra. Pau Zúñiga 👩🏻⚕️
Cómo Aliviar el Picor Vaginal
Aquí algunos consejos para ayudar a su prevención:
- Cambiar los tampones o compresas en el tiempo recomendado.
- Mantener una limpieza óptima con productos de higiene que cuiden el pH de la zona íntima.
- Cuidar la humedad de la zona, manteniendo la zona seca.
- Cambios de ropa interior diarios y utilizar ropa de algodón.
- Evitar duchas vaginales (a no ser que sean de prescripción médica).
- No usar aerosoles ni productos de higiene íntima que contengan conservantes o perfumes.
- Evitar productos de limpieza de la ropa que puedan causar irritaciones como suavizantes o detergentes.
- Evitar la ropa ajustada, optando por ropa holgada que favorezca la ventilación.
- Uso de probióticos vaginales que nos ayuden a mantener la flora vaginal equilibrada y el pH ácido.
El Picor Vaginal en la Menopausia
El picor vulvar en la menopausia está estrechamente relacionado con la disminución de los niveles de estrógenos. En ausencia de estrógenos, los tejidos de la vagina y la vulva suelen volverse más finos, más secos y menos elásticos. La producción de flujo vaginal disminuye y la flora vaginal se altera. El pH en la zona íntima durante la menopausia se vuelve más alcalino (pH 5 - 7,5).
Para reducir el picor en la zona íntima en la menopausia, es fundamental restaurar la hidratación y el equilibrio de la microbiota vaginal.
Recomendaciones para el Cuidado Íntimo en la Menopausia
- Utiliza productos adecuados para el cuidado de la vulva que respeten el pH de la zona íntima y sean específicos para su cuidado.
- Evita mantener la zona íntima húmeda.
- Visita con regularidad a tu ginecólogo.
Probióticos para la Flora Vaginal
Los probióticos pueden ser útiles para tratar problemas de la flora vaginal. Lactoflora protector íntimo, por ejemplo, es un complemento alimenticio con L.rhamnosus lcr35 que ayuda a prevenir candidiasis vaginales y vaginosis bacterianas.
Es importante tener en cuenta diferentes factores, como el uso de anticonceptivos, tratamientos con antibióticos o antifúngicos, espermicidas, una higiene íntima excesiva, ropa demasiado ajustada, el estrés o desajustes hormonales, que pueden dar lugar a molestias e irritación. Lactoflora® protector íntimo está formulado con probióticos y vitamina A, que contribuye al mantenimiento de las mucosas en condiciones normales y contribuye al funcionamiento normal del sistema inmunitario también en la mucosa vaginal.
| Causa del Picor Vaginal | Recomendaciones |
|---|---|
| Infecciones por hongos | Antifúngicos tópicos u orales, probióticos |
| Sequedad vaginal (menopausia) | Cremas hidratantes vaginales, terapia hormonal |
| Irritantes químicos | Evitar productos irritantes, usar jabones suaves |
| Enfermedades de transmisión sexual | Tratamiento específico según la enfermedad |
Tabla resumen de causas y recomendaciones para el picor vaginal
tags: #dermatitis #atopica #en #vulva