La dermatitis atópica (DA), a menudo conocida como eccema, es una enfermedad crónica de la piel que causa inflamación, irritación y picazón intensa. Es una afección frecuente que suele comenzar en la niñez, aunque puede afectar a personas de todas las edades.
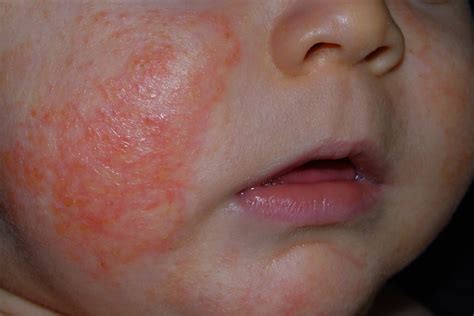
Dermatitis atópica en la cara de un bebé.
¿Qué es la Dermatitis Atópica?
La dermatitis atópica es una enfermedad crónica (de larga duración) que hace que la piel se inflame e irrite, lo que causa mucha picazón. Los brotes pueden ser intermitentes o bien, en casos graves, continuos. Lo normal es que mejoren en verano. Es frecuente la sobreinfección por estafilococo que complica aún más la enfermedad.
Rascarse ocasiona:
- Enrojecimiento
- Hinchazón
- Agrietamiento
- Secreción de un líquido transparente
- Costras
- Escamas
En la mayoría de los casos, hay brotes o momentos en los que la enfermedad empeora, seguidos por remisiones o momentos en los que la piel mejora o los síntomas desaparecen por completo.
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Es importante destacar que la dermatitis atópica no se contagia de una persona a otra.
¿A quién le puede dar Dermatitis Atópica?
La dermatitis atópica es una afección frecuente que por lo general aparece en bebés y niños. Sin embargo, algunos niños pueden seguir teniendo síntomas como adolescentes y adultos. En muchos casos, la dermatitis atópica desaparece antes de la adolescencia.
Causas de la Dermatitis Atópica
Nadie sabe qué causa la dermatitis atópica. Sin embargo, los médicos saben que los cambios en la piel pueden hacer que se seque, provocando lesiones e inflamación en esta. La dermatitis atópica es un trastorno cutáneo inflamatorio crónico recidivante con una patogenia compleja que involucra susceptibilidad genética, disfunción de la barrera inmunitaria y epidérmica y factores ambientales.
Los siguientes factores contribuyen al desarrollo de dermatitis atópica:
- Factores genéticos
- Disfunción de la barrera epidérmica
- Mecanismos inmunológicos
- Desencadenantes ambientales
Los genes implicados en la dermatitis atópica son aquellos que codifican proteínas epidérmicas e inmunológicas. En muchos pacientes, un factor predisponente importante para la dermatitis atópica es una mutación con pérdida de función en el gen que codifica la proteína filagrina. La filagrina es fundamental para construir la barrera higroscópica del estrato córneo. La presencia de estas mutaciones aumenta el riesgo de dermatitis atópica más grave y de niveles de IgE más altos. Las mutaciones de la filagrina también se asocian con alergia al cacahuate y con asma, incluso en ausencia de dermatitis atópica.
El defecto de la barrera cutánea epidérmica debido a mutaciones de la filagrina explica el desarrollo de xerosis y la predisposición a la irritación de la piel. Esto culmina con la manifestación de dermatitis atópica, que no es una reacción alérgica. En cambio, la inflamación cutánea es una hipersensibilidad de tipo tardía mediada por células T e incluye un componente a predominio de Th2 en la piel. Esta hipersensibilidad regula negativamente los péptidos antimicrobianos, lo que explica por qué los pacientes con dermatitis atópica están más predispuestos a desarrollar infecciones cutáneas bacterianas y virales.
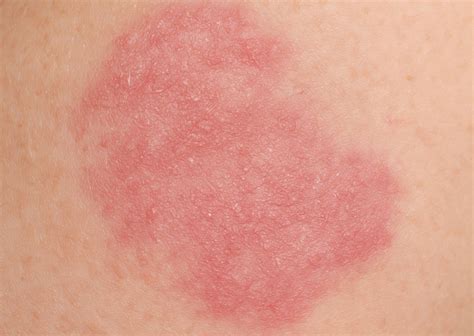
Dermatitis atópica en adultos.
Síntomas y Signos de la Dermatitis Atópica
El síntoma más común de la dermatitis atópica es la picazón, que puede ser intensa. La dermatitis atópica suele aparecer en la lactancia, tan temprano como a los 3 meses.
En la fase aguda, las lesiones son parches o placas escamosas, de color rojo intenso, pruriginosas, que pueden erosionarse debido al rascado. En la fase crónica, el rascado y la fricción provocan lesiones cutáneas que parecen secas y liquenificadas.
La distribución de las lesiones es específica para la edad.
- En los lactantes, las lesiones ocurren de forma característica en la cara, el cuero cabelludo, el cuello, los párpados y las superficies extensoras de los miembros.
- En niños mayores y adultos, las lesiones ocurren en pliegues como el cuello y las fosas antecubital y poplítea.
El prurito intenso es una característica fundamental. El prurito a menudo precede a las lesiones y empeora con aire seco, sudoración, irritación local, el uso de prendas de lana y estrés emocional.
Los desencadenantes ambientales comunes de los síntomas incluyen:
- Baño o lavado excesivo
- Jabones duros
- Colonización cutánea por Staphylococcus aureus
- Sudoración
- Telas ásperas y lana
Los individuos con dermatitis atópica a menudo exhiben otras características dermatológicas de atopia. Estas pueden incluir xerosis, ictiosis/hiperlinearidad palmar, queratosis pilaris, un pliegue cutáneo infraorbitario (pliegue de Dennie-Morgan), adelgazamiento de las porciones laterales de las cejas (signo de Hertoghe), intolerancia a la lana, dermografismo blanco y aumento de la pérdida transepidérmica de agua.
Complicaciones de la Dermatitis Atópica
Son frecuentes las infecciones bacterianas secundarias (sobreinfecciones), sobre todo estreptocócicas y estafilocócicas. La eritrodermia (eritema que cubre más del 70% de la superficie corporal) es raro, pero puede aparecer cuando la dermatitis atópica es grave.
El eccema herpético es una infección de la piel por el virus del herpes simple (VHS) que es más difusa y extendida que las infecciones cutáneas por VHS en pacientes no atópicos.
Los pacientes atópicos también son susceptibles a desarrollar otras infecciones virales de la piel (p. ej., verrugas comunes, molusco contagioso). Los pacientes con dermatitis atópica también tienen mayor riesgo de desarrollar reacciones de contacto alérgicas.
Diagnóstico de la Dermatitis Atópica
El diagnóstico de la dermatitis atópica es clínico. La anamnesis (p. ej. antecedentes personales o familiares de asma o rinoconjuntivitis alérgica) es útil.
A veces, la dermatitis atópica es difícil de diferenciar de otras dermatosis. El diagnóstico de la dermatitis atópica depende de la exclusión de otras afecciones, incluyendo:
- Dermatitis seborreica
- Dermatitis de contacto (irritante o alérgica)
- Psoriasis
- Dermatitis numular (no atópica)
- Sarna
- Ictiosis
- Linfoma cutáneo de linfocitos T
- Dermatosis por fotosensibilidad
- Enfermedades por inmunodeficiencia
- Eritrodermia debido a otras causas
Los antecedentes personales o familiares de atopía y la distribución de las lesiones son útiles para diagnosticar la dermatitis atópica. Los siguientes patrones de distribución también pueden ayudar en la diferenciación:
- La psoriasis suele ser fácil de reconocer por sus placas eritematosas, gruesas, de límites netos y escamosas.
- La dermatitis seborreica afecta la cara (p. ej., pliegues nasolabiales, cejas, entrecejo, cuero cabelludo).
- La dermatitis numular no afecta áreas de flexión, y la liquenificación es rara.
- La eritrodermia causada por dermatitis atópica puede ser difícil de diferenciar de la eritrodermia causada por otros trastornos cutáneos.
No hay una prueba de laboratorio definitiva para la dermatitis atópica. Sin embargo, las pruebas para alergias de tipo I pueden ayudar a confirmar la diátesis atópica. Los cultivos para S. aureus no se realizan en forma sistemática, pero pueden ayudar a determinar la sensibilidad a los antibióticos sistémicos cuando se sospecha una impetiginización.
Tratamiento de la Dermatitis Atópica
El tratamiento de la dermatitis atópica es más eficaz cuando se abordan los procesos fisiopatológicos subyacentes.
El tratamiento incluye:
- Medidas sintomáticas (incluido el asesoramiento sobre el cuidado apropiado de la piel y la evitación de factores desencadenantes)
- Antipruriginosos
- Corticosteroides tópicos
- Inhibidores tópicos de la calcineurina
- Crisaborole tópico
- Inhibidor tópico de la Janus cinasa (JAK) (p. ej., ruxolitinib)
- Fototerapia, en particular ultravioleta B de banda estrecha
- Inmunosupresores sistémicos para enfermedad moderada a grave
- Tratamiento de sobreinfecciones
El asesoramiento sobre el cuidado adecuado de la piel y la evitación de los desencadenantes ayuda a los pacientes a abordar el defecto de la barrera cutánea subyacente. El rascado de las lesiones suele aumentar el prurito y, por lo tanto, induce más rascado. Es importante romper este ciclo de prurito-rascado.
Medidas Generales
Prefiera la ducha al baño, con agua templada y de no más de 10 minutos. Evite jabones alcalinos o perfumados. Use limpiadores sin jabón, específicos para piel atópica y sin fragancias. Hidrate la piel varias veces al día (al menos tres), siempre después de la ducha y con la piel ligeramente húmeda, siguiendo las indicaciones de su médico. Reduzca el rascado al mínimo.
Los siguientes factores pueden empeorar los síntomas de la dermatitis atópica:
- Alergias al polen, el moho, los ácaros del polvo o los animales
- Resfriados y aire seco en el invierno
- Resfriados o la gripe
- Contacto con materiales irritantes y químicos
- Contacto con materiales ásperos como la lana
- Piel reseca
- Resecamiento de la piel por tomar baños o duchas frecuentes o nadar con mucha frecuencia
- Estrés emocional
- Enfriarse o acalorarse demasiado, al igual que cambios súbitos de temperatura
- Perfumes o tintes agregados a las lociones o jabones para la piel
Medicamentos
La dermatitis atópica generalmente se trata con medicamentos que se aplican directamente en la piel o el cuero cabelludo. Estos se conocen como medicamentos tópicos.
Al principio, a usted probablemente le recetarán una crema o ungüento corticosteroide suave (como hidrocortisona). Si esto no funciona, puede necesitar un medicamento más fuerte.
Los medicamentos llamados inmunomoduladores tópicos (IMT) se le pueden recetar a cualquier persona mayor de 2 años de edad. Pregúntele a su proveedor acerca de las preocupaciones sobre un posible riesgo de cáncer por el uso de estos medicamentos.
Se pueden usar cremas o ungüentos que contengan alquitrán de hulla o antralina para las zonas engrosadas.
tags: #dermatitis #atopica #zonas #afectadas