La dermatitis autoinmune comprende un grupo de enfermedades en las que el sistema inmunitario ataca por error los tejidos del propio cuerpo, manifestándose principalmente en la piel. A continuación, exploraremos diversas afecciones dentro de este espectro, sus tratamientos y enfoques terapéuticos.
Lupus Eritematoso Cutáneo
El lupus eritematoso cutáneo (LEC) es una manifestación del lupus eritematoso que afecta específicamente la piel. El lupus eritematoso es una enfermedad autoinmune, lo que implica que el sistema inmune sufre un desorden y ataca diversos órganos y sistemas. En el LEC, el órgano atacado es la piel.
Es una enfermedad crónica sin tratamiento curativo, pero es posible controlar los síntomas y lograr la remisión por períodos prolongados. La causa real es desconocida, aunque se considera una predisposición genética con factores desencadenantes. En el caso del lupus cutáneo, el sol es un factor desencadenante o agravante principal.
El lupus eritematoso suele aparecer entre los 20 y los 50 años, afectando con mayor frecuencia a las mujeres. Todos los pacientes con lupus en la piel deben ser evaluados para descartar afectación en otros órganos como articulaciones, riñones, sangre o pulmones. Estas complicaciones pueden estar presentes al diagnóstico o aparecer con el tiempo.
Tipos de Lupus Eritematoso Cutáneo
El riesgo de desarrollar enfermedad más allá de la piel depende del tipo de LEC que presente el paciente:
- Lupus Cutáneo Agudo: Casi siempre acompañado de enfermedad sistémica.
- Lupus Subagudo, Discoide o Túmido: A menudo limitado a la piel. En el lupus subagudo, hasta el 50% de los casos pueden desarrollar inflamación de las articulaciones.
Manifestaciones Clínicas
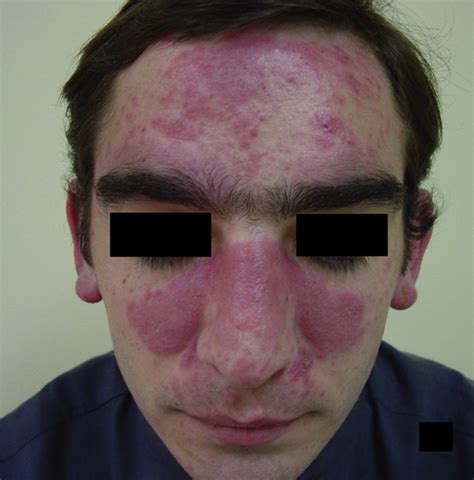
- Lupus Cutáneo Agudo: Se manifiesta como un eritema en el dorso de la nariz y las mejillas, llamado "eritema en alas de mariposa".
- Lupus Subagudo: Lesiones rojizas en áreas expuestas al sol, a menudo formando círculos o descamándose, semejantes a la psoriasis. Mejoran o desaparecen en invierno.
- Lupus Discoide: Lesiones rojizas persistentes todo el año, que tienden a dejar cicatrices. Suelen aparecer en la cara, pabellones y cuero cabelludo, donde puede causar caída definitiva del cabello.
Diagnóstico y Tratamiento
El dermatólogo realizará una exploración completa de la piel y preguntará sobre la historia médica personal y familiar. Hará una biopsia de piel para confirmar el diagnóstico y solicitará análisis de sangre y orina. Estos análisis se repetirán anualmente para detectar afectación en otros órganos internos.
La finalidad del tratamiento es mejorar la apariencia de la piel, limitar la formación de cicatrices y evitar la aparición de nuevas lesiones. Se inicia con la protección solar mediante cremas de alta protección (factor +50), ropa poco escotada y sombreros de ala ancha. Es importante dejar de fumar, ya que el tabaco empeora la enfermedad cutánea y sistémica.
El tratamiento médico consiste en la aplicación de cremas de cortisona y la toma de medicamentos como hidroxicloroquina o cloroquina.
Enfermedades Ampollosas Autoinmunes
Las enfermedades ampollosas en dermatología son poco frecuentes pero llamativas. Representan una reacción inmune local en la piel activada por anticuerpos circulantes en la sangre. El depósito o afinidad de estos anticuerpos por la piel produce la dermatosis con ampollas y, en ocasiones, erosión de la mucosa.
Existen diferentes tipos de enfermedades ampollosas clasificadas según el anticuerpo que las produce. Son causadas por la producción anómala de anticuerpos dirigidos contra algún componente de la piel, llamado antígeno.
Los avances recientes permiten detectar el anticuerpo anómalo en piel y sangre, lo que ayuda a clasificarlas, diagnosticarlas y controlar la respuesta al tratamiento. El pénfigo, el penfigoide y el resto de dermatosis ampollares autoinmunes se producen por una compleja activación alterada del sistema inmune que produce anticuerpos circulantes contra alguna fracción de la epidermis o la dermis.
Tipos de Enfermedades Ampollosas
- Penfigoide Ampolloso: Es la más frecuente, típica de ancianos, sin afectación de la mucosa y con resolución espontánea a lo largo de meses o años. Se caracteriza por ampollas grandes y tensas sobre piel sana o lesiones eritematosas de aspecto urticarial, y un intenso prurito.
- Pénfigo: Presenta acantolisis en la biopsia, con desplazamiento de la unión dermoepidérmica y depósito de IgG a ese nivel. Los anticuerpos circulantes detectables son las desmogleínas.
Dentro del grupo de los pénfigos, se identifican diferentes tipos:
- Pénfigo vulgar
- Penfigoide vegetante
- Pénfigo foliáceo
- Pénfigo eritematoso
- Dermatitis herpetiforme (pénfigo herpetiforme)
- Pénfigo iatrógeno o inducido por medicamentos
- Pénfigo paraneoplásico
El diagnóstico del penfigoide ampolloso se confirma mediante biopsia cutánea que muestra una ampolla subepidérmica rellena de eosinófilos. La inmunohistoquímica revela depósito lineal en la membrana basal de inmunoglobulina G y la fracción 3 del complemento (IgG y C3).
En los últimos años, ha habido un repunte del penfigoide ampolloso, lo que ha llevado a la investigación de la enfermedad en profundidad. Se ha encontrado una relación directa con algunos medicamentos utilizados en ancianos y con la vacunación (COVID-19 y otras enfermedades infecciosas), así como con la enfermedad por COVID-19.
| Enfermedad Ampollosa | Características Clínicas | Hallazgos en Biopsia | Anticuerpos Circulantes |
|---|---|---|---|
| Penfigoide Ampolloso | Ampollas grandes, tensas, prurito intenso | Ampolla subepidérmica con eosinófilos | AntiBP80 y BP230 |
| Pénfigo | Afectación de mucosas, ampollas frágiles | Acantolisis, depósito de IgG | Desmogleínas |
Tratamiento
En el caso del pénfigo y del penfigoide, se dispone de nuevas dianas terapéuticas aparte de los clásicos para controlar el sistema inmune. En el caso del penfigoide inducido por fármacos, el tratamiento es la supresión del fármaco sospechoso, sin embargo, en los últimos estudios y en la práctica clínica, algunos penfigoide no remiten con la supresión del fármaco.
El diagnóstico y tratamiento del pénfigo, penfigoide y enfermedades ampollares de la piel requiere unos medios diagnósticos y alta especialización en dermatología.
Es de vital importancia la coordinación interdisciplinar en el diagnóstico y tratamiento de los pacientes con enfermedades ampollosas autoinmunes.
Opciones de tratamiento adicionales:
- Rituximab
- Sulfona
- Tetraciclinas y nicotinamida
Ciertos antibióticos, entre los que se incluyen derivados de tetraciclinas y eritromicina, poseen una acción antiinflamatoria además de la bactericida-bacterioestática. Este hecho ha permitido su utilización en procesos que tienen un mecanismo inmunológico en su desencadenamiento. Además, dada la ausencia de importantes efectos secundarios ha permitido su empleo en personas mayores.
Medicamentos que causan enfermedades autoinmunes
Dermatitis Herpetiforme
La dermatitis herpetiforme (DH) es una alteración cutánea que provoca erupciones y picazón o ampollas. Las erupciones son crónicas y, aunque en algunos casos afecta a niños, suele aparecer en personas mayores de 20 años. A pesar de su nombre, no está relacionada con el virus del herpes.
Los síntomas pueden aparecer en codos, rodillas, glúteos, sacro e incluso el cuero cabelludo. Además, la DH puede provocar picor en zonas corporales “que no se doblan” donde aparecen las ampollas características.
Diagnóstico y Tratamiento
Antes de comenzar el tratamiento, es necesario solicitar un hemograma completo semanalmente al principio. Como primer tratamiento, se recomienda una dieta estricta libre de gluten para controlar el avance de la enfermedad y eliminar las dolencias intestinales. Es importante tener en cuenta que, aunque suspender el consumo de gluten puede mostrar mejoras progresivas, el proceso de curación no es inmediato.
Los anticuerpos circulantes pueden persistir durante meses después de eliminar el gluten de la dieta. Resulta sorprendente que incluso la más mínima transgresión en la dieta puede provocar la reaparición de lesiones asociadas con la enfermedad celíaca. Estas transgresiones a menudo pasan desapercibidas para los pacientes.
En caso de ser necesaria la toma de medicamentos, se pueden usar fármacos con el fin de suprimir el sistema inmunitario. El medicamento Dapsona suele conseguir una mejoría notable, permitiendo una reducción notable de los síntomas causados.
Una vez la enfermedad está estabilizada, el paciente puede comenzar a suspender la terapia farmacológica siempre y cuando sea recomendado por un médico.
A nivel analítico de sangre se pueden detectar los anticuerpos de la enfermedad celíaca: anticuerpos antiendomisio, antitransglutaminasa y antigliadina, IgA e IgG circulantes en sangre. En la biopsia de piel se detecta una ampolla debajo de la epidermis con un infiltrado de neutrófilos.Se puede apreciar los anticuerpos de inmunoglobulina a depositados de forma granular en las papilas dérmicas en un depósito muy característico.
Tratamiento de la Dermatitis Atópica
La dermatitis atópica (DA) es una enfermedad inflamatoria crónica que cursa en brotes. Para el manejo óptimo de la DA no basta con conocer el tratamiento farmacológico de los brotes, sino que es necesario también evitar los desencadenantes de la enfermedad, mantener una higiene cuidadosa e hidratar correctamente la piel.
No existe ningún tratamiento curativo para la DA, y hasta el momento no es posible modificar el curso de la enfermedad. Así, el objetivo del tratamiento de la DA es la reducción de los síntomas, disminuir el número de recurrencias y controlar a largo plazo la enfermedad. Se trata de un tratamiento que debe individualizarse según la gravedad de la dermatitis.
Cuidado de la Piel Atópica
La piel atópica se caracteriza por una alteración en la función barrera de la piel con una elevada tasa de pérdida de agua transepidérmica, disminución en la capacidad de retención de la misma en la epidermis y una menor cantidad de lípidos y ceramidas intraepidérmicas. Esto da lugar a una piel seca y pruriginosa que precisa una higiene cuidadosa, evitando la irritación, y la aplicación diaria de emolientes que constituyen un pilar fundamental en el tratamiento de la DA independientemente de su gravedad.
Aseo e Higiene: En la actualidad se recomienda baño breve o ducha a diario, seguido de la aplicación inmediata de emolientes, para evitar la evaporación del agua de la piel. Conviene emplear jabones de pH ácido (45). Se recomienda evitar las fuentes de calor y recurrir a toallas suaves, sin frotar la piel. Es aconsejable mantener las uñas cortas y limpias.
Emolientes e Hidratantes: La aplicación de emolientes forma parte del tratamiento de mantenimiento de la DA. No ha podido demostrarse que la aplicación regular de emolientes mejore de forma directa la DA, sin embargo ayudan a mejorar el aspecto de la piel atópica, y proporcionan sensación de bienestar al reducir el prurito y facilitar la reepitelización de la piel. Poseen cierta actividad antiinflamatoria y disminuyen el riesgo de infección. Se recomienda su aplicación 3 minutos después del baño, con la piel todavía húmeda, y aplicárselo tantas veces como sea necesario, recomendándose un mínimo de 2 veces al día.
Entre los productos más utilizados se encuentran:
- Vaselina: Es una mezcla de hidrocarbonos que se obtiene mediante el refinado y eliminación de las ceras de aceites minerales pesados.
- Lanolina: Es una mezcla de alcoholes y ácidos grasos esterificados de alto peso molecular que provienen de la destilación de la lana.
- El colesterol, los ácidos grasos libres y las ceramidas: Forman parte de la barrera lipídica, por lo que se utilizan en numerosos productos como principio activo.
- Glicerina: Actúa formando un reservorio a nivel del estrato córneo que dificulta la solidificación de las grasas manteniendo la estructura de la bicapa lipídica en estado fluido.
- Urea: Actúa como humectante a bajas concentraciones y como queratolítico a altas concentraciones.
Evitar Desencadenantes
Evitar Infecciones: Existe un aumento de la colonización por Staphylococcus aureus, que está presente en más del 90% de los niños con DA, tanto en piel afecta como en piel sana, frente al 5% en niños sin dermatitis. Es posible que el Staphylococcus aureus desempeñe algún papel como desencadenante de los brotes, mediado por una reacción de superantígenos que estimularían la activación de los linfocitos T y los macrófagos. En la mayoría de los casos el tratamiento tópico con antibióticos como gentamicina, ácido fusídico, mupirocina o retapamulina, resulta suficiente para controlar infecciones leves localizadas.
Las infecciones causadas por virus herpes, papilomavirus humano (responsables de las verrugas vulgares) o poxvirus como el Molluscum contagiosum, son también más prevalentes en los pacientes atópicos siendo con frecuencia desencadenantes de brotes de eccema. Además en el paciente atópico acontecen con más frecuencia infecciones diseminadas por virus herpes, el denominado eccema herpeticum o erupción varioliforme de Kaposi, que deberán tratarse con aciclovir oral o intravenoso según la gravedad del proceso.
Se ha descrito también una mayor incidencia de infecciones fúngicas como las causadas por Trichophyton rubrum. Es posible además, que Malassezia furfur interfiera en los mecanismos inmunológicos que determinan la patogenia de la enfermedad, sobre todo en las formas localizadas en cabeza, cuello y porción alta de tronco.
Dieta: La influencia de la dieta en la DA es relevante solo en un porcentaje muy pequeño de los casos, y casi siempre en niños pequeños. Si existe una sospecha clara de alergia alimentaria, el diagnóstico debe confirmarse mediante determinación de anticuerpos IgE específicos, prick test cutáneo o pruebas de provocación oral. Los alimentos más frecuentemente incriminados son la leche de vaca, el huevo, el plátano y el pescado.
Factores Medioambientales: El clima templado y húmedo favorece la humidificación del estrato córneo, por lo que es mejor tolerado que el clima frío y seco. El calor excesivo y el sudor pueden desencadenar brotes de dermatitis. En cuanto a la ropa se recomienda el uso de prendas de algodón y evitar la lana, fibras sintéticas, plástico o gomas, así como cualquier prenda oclusiva que favorezca la sudoración, ya que el sudor es un factor importante como desencadenante de brotes en la DA.
Factores Psicológicos: Se observa en la práctica clínica una relación entre el estrés y los brotes de DA. Además el estrés emocional puede desencadenar respuestas de picor y rascado en pacientes atópicos, interfiriendo en la función barrera cutánea.
Prevención
Medidas durante el embarazo: En el momento actual no existe evidencia de que la dieta o la presencia de aeroalergenos durante el embarazo tenga influencia en el desarrollo de la DA.
Probióticos: Algunos estudios apoyan el posible efecto beneficioso de la administración de cepas probióticas durante el embarazo y lactancia. La manipulación de la respuesta inmune innata mediante la administración de bacterias probióticas (Lactobacillus) en los primeros años de vida podría así mejorar los síntomas atópicos. Parece que esta mejoría podría deberse a un incremento en la producción de IFNγ.
tags: #dermatitis #autoinmune #tratamiento