La dermatitis seborreica es un proceso cutáneo común, crónico y molesto, que causa escamas amarillentas sobre el cuero cabelludo o la cara, aunque también puede afectar a otras zonas. La dermatitis seborreica (también conocida como eccema seborreico) es el proceso médico que, en muchos casos, es la causa subyacente de caspa. Se acompaña frecuentemente de piel enrojecida.
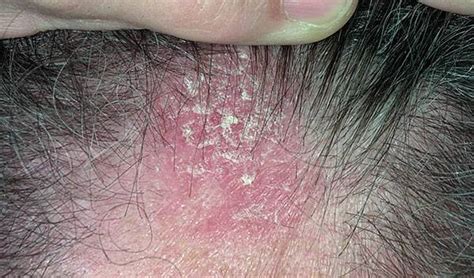
La dermatitis seborreica puede aparecer también en numerosas zonas diferentes de la piel, como áreas de piel grasa dentro de la oreja. Entre las demás zonas corrientemente afectadas destacan las cejas y los párpados, la nariz, los pliegues nasolabiales y la parte media del pecho. La dermatitis seborreica en los lactantes (costra láctea) es un proceso cutáneo transitorio y debe desaparecer a medida que el niño se haga mayor, habitualmente en torno a los 3 años de edad.
Causas de la Dermatitis Seborreica
Aparece dermatitis seborreica cuando se acorta el proceso de renovación celular en el cuero cabelludo, dando lugar al rápido desprendimiento de los corneocitos cutáneos, que se adhieren entre sí para formar escamas visibles. Este proceso se ha relacionado con numerosas causas. Se ha comprobado su carácter hereditario, dada la mayor probabilidad de que se afecten hijos de personas afectadas.
Pueden incrementar el riesgo otros factores, como estrés físico o emocional, cambios hormonales, dieta deficiente o ingestión de alcohol, fatiga, climas extremos, uso infrecuente de champú, limpieza deficiente de la piel y obesidad. Pueden asociarse a dermatitis seborreica procesos neurológicos, entre los que destacan la enfermedad de Parkinson, los traumatismos craneoencefálicos y los accidentes cerebrovasculares.
La causa se desconoce, pero las especies de Malassezia, una levadura normal de la piel, juegan un papel importante. Esta dermatitis ocurre con mayor frecuencia en pacientes con VIH y en aquellos con determinados trastornos neurológicos. A pesar del nombre, la composición y el flujo de sebo suelen ser normales en pacientes con dermatitis seborreica. La patogenia no está clara, pero la actividad de la enfermedad se ha relacionado con el tamaño de la población de levaduras Malassezia encontradas en la piel y la reacción inflamatoria a la levadura.
La dermatitis seborreica ocurre con mayor frecuencia en los bebés, por lo general dentro de los primeros 3 meses de vida, y en los adultos de 30 a 70 años. La incidencia y la gravedad de la enfermedad parecen estar influenciadas por factores genéticos, emocionales o de estrés físico y climáticos (suele empeorar en los meses fríos). La dermatitis seborreica puede preceder o estar asociada con psoriasis (llamada seborriasis).
La dermatitis seborreica puede ser más común y más grave en los pacientes con trastornos neurológicos (en especial enfermedad de Parkinson), posiblemente debido a cambios en la actividad de las glándulas sebáceas. También es más prevalente y grave entre aquellos con HIV o HIV en etapa tardía, probablemente debido a un desequilibrio entre las respuestas pro y antiinflamatorias de las células T. Raras veces, la dermatitis se generaliza.
Dermatitis seborreica en el cuero cabelludo. Tu Farmacéutico Informa #Dermofarmacia
Síntomas de la Dermatitis Seborreica
Los síntomas de la dermatitis seborreica se desarrollan gradualmente y la dermatitis suele manifestarse solo con escamas secas o con una descamación seca u oleosa del cuero cabelludo (caspa) con prurito de grado variable. En la enfermedad grave, aparecen pápulas descamativas de color amarillo-rojo a lo largo de la línea del cabello, detrás de las orejas, sobre las cejas, en los pliegues nasolabiales y sobre el esternón.
Puede desarrollarse una blefaritis marginal con costras secas amarillentas e irritación conjuntival. La dermatitis seborreica no ocasiona pérdida de cabello. Los recién nacidos pueden desarrollar dermatitis seborreica con una lesión costrosa, gruesa, amarillenta, en el cuero cabelludo (costra láctea), descamación amarillenta con fisuras detrás de las orejas, pápulas rojas en la cara y dermatitis del pañal.
Los niños mayores y adultos pueden presentar placas descamadas en el cuero cabelludo, que pueden medir hasta 1 o 2 cm de diámetro. A veces, es posible apreciar un área eritematoescamosa en la zona de implantación del cuero cabelludo ("corona seborréica"). A nivel del tronco, la dermatitis seborreica se manifiesta habitualmente como placas eritematomarronáceas redondeadas con un borde eritematoescamoso, ligeramente pruriginosas, localizadas en región media del tronco (preesternal e interescapular).
A la exploración física, son característicos los parches con escamas grasosas en el cuero cabelludo y lesiones eritemato-descamativas localizadas en zona de inserción como cuero cabelludo, pliegues retroauriculares, surcos nasogeniamos o cejas.
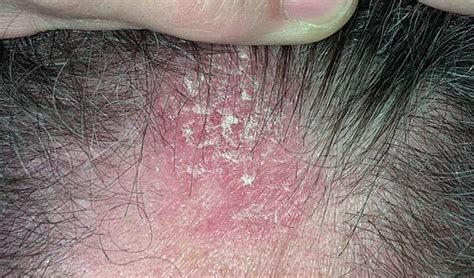
Diagnóstico de la Dermatitis Seborreica
El diagnóstico de la dermatitis seborreica se realiza con el examen físico. La dermatitis seborreica del cuero cabelludo debe diferenciarse de otros trastornos:
- Dermatitis atópica del cuero cabelludo: este trastorno por lo general se manifiesta primero con descamación fina, blanca y seca en lugar de la descamación grasa amarillenta de la dermatitis seborreica.
- Psoriasis del cuero cabelludo: las placas eritematosas y escamosas están bien delimitadas.
- Rosácea: cuando la rosácea afecta la cara, primero se manifiesta con eritema, pápulas y papulopústulas, pero no con descamación (sin embargo, los pacientes pueden tener dermatitis seborreica y rosácea).
Tratamiento de la Dermatitis Seborreica
El tratamiento de la dermatitis seborreica del cuero cabelludo debe incluir champú al menos dos veces a la semana, porque el uso de champú con menor frecuencia permite la proliferación de Malassezia. Los champús antimicóticos (p. ej., ketoconazol al 2 o 1%) son muy eficaces para controlar la caspa de la dermatitis seborreica (1). Debido a que la dermatitis seborreica tiende a ser crónica y a menudo recurre con la interrupción del tratamiento, a menudo se requiere el uso a largo plazo de champús antimicóticos (p. ej., una o dos veces a la semana).
También son útiles los champús queratolíticos (piritiona de cinc, sulfuro de selenio o azufre y ácido salicílico) y los de alquitrán (de venta libre en los Estados Unidos), que se usan diariamente o día por medio hasta controlar la caspa y dos veces por semana a partir de entonces. Si los champúes con antimicóticos y queratolíticos no alivian lo suficiente el prurito, se utilizan soluciones tópicas de corticosteroides (p. ej., solución de acetónida de fluocinolona al 0,01%).
Aunque el cuero cabelludo es una de las áreas menos susceptibles a los efectos adversos de los corticosteroides tópicos (p. ej., telangiectasia, atrofia, foliculitis, acné, estrías por distensión), los efectos adversos pueden ocurrir con el uso prolongado, por lo que los corticosteroides tópicos deben usarse solo si son necesarios.
Para la dermatitis seborreica en las áreas de la barba y las cejas se trata de manera similar a la dermatitis seborreica del cuero cabelludo. Sin embargo, las áreas de la barba y las cejas son más propensas a los efectos adversos de los corticosteroides tópicos. Por lo tanto, los corticosteroides deben usarse con menor frecuencia, y las soluciones de corticosteroides de menor potencia (p. ej., triamcinolona al 0,025%) deben usarse siempre que sea posible.
Para la dermatitis seborreica en áreas con vello no terminal (p. ej., pliegues nasolabiales, áreas retroauriculares, esternón), el tratamiento es similar. Sin embargo, las cremas (que normalmente no son aceptables en las áreas con pelo) se prefieren a las soluciones. Para los casos más leves, la crema de ketoconazol al 2% u otros imidazoles tópicos aplicados dos veces al día suelen ser suficientes. De lo contrario, se aplican corticosteroides suaves por vía tópica (crema de hidrocortisona al 1 a 2,5%, crema de valerato de hidrocortisona al 0,2%) dos veces al día.
Por lo general, no se requieren corticosteroides tópicos de mayor potencia y solo deben usarse a corto plazo, si es que se usan, debido a la susceptibilidad de la piel facial a los efectos adversos de los corticosteroides (p. ej., telangiectasia, atrofia, foliculitis/acné, dermatitis perioral). Los inhibidores de la calcineurina (pimecrolimús y tacrolimús) también son eficaces, sobre todo cuando el uso a largo plazo es necesario y los antimicóticos solos no son bastante eficaces.
Tratamiento en Lactantes y Niños
En los lactantes se usa un champú para todos los días, y crema de hidrocortisona al 1 a 2,5% o aceite de fluocinolona al 0,01% una o 2 veces al día para el eritema y la descamación en el cuero cabelludo o la cara. Los antimicóticos tópicos como el ketoconazol al 2% en crema o el econazol al 1% en crema también pueden ser útiles en casos graves.
En las lesiones gruesas del cuero cabelludo de un niño pequeño, se aplica antes de acostarse aceite mineral, aceite de oliva o un corticoide en gel o en aceite en las áreas afectadas, por ejemplo, se frota con un cepillo de dientes. Se lava el cuero cabelludo con champú todos los días hasta que se desprenda la escama gruesa.
Dermatitis por Estrés: Una Perspectiva Adicional
La dermatitis por estrés es una afección en la que el estrés emocional se refleja en la piel, provocando síntomas como irritación, enrojecimiento y picor. Aunque el término "dermatitis por estrés" no es un diagnóstico clínico formal según manuales de diagnóstico como el DSM-5-TR, se utiliza habitualmente para describir manifestaciones cutáneas que se producen o empeoran durante periodos de estrés psicológico grave.
Los síntomas más comunes incluyen irritación, enrojecimiento, picor y, en ocasiones, la aparición de ampollas o descamación. Estudios recientes han demostrado cómo el estrés psicológico puede influir en la evolución de afecciones cutáneas como el eccema y el prurito asociado. Reconocer esta conexión es crucial para una intervención adaptada e integrada.
La dermatitis por estrés se diferencia de otras formas de dermatitis cutánea y alergias en que su origen está relacionado principalmente con factores emocionales. A diferencia de la dermatitis atópica, que tiene un componente genético y puede ser crónica, o de la dermatitis de contacto, causada por irritantes o alérgenos específicos, la dermatitis por estrés se desencadena o agrava debido a situaciones de estrés psicológico.
La piel y el sistema nervioso están estrechamente relacionados tanto anatómica como funcionalmente, ya que ambos derivan del ectodermo durante el desarrollo embrionario. El estrés emocional puede activar el eje hipotálamo-hipófisis-suprarrenal, lo que conduce a la liberación de cortisol, una hormona que puede alterar la barrera cutánea, reducir la producción de lípidos y aumentar la susceptibilidad a infecciones e irritaciones. Otros mediadores, como las citocinas proinflamatorias y los neuropéptidos, contribuyen a la inflamación y el picor.
Manejo del Estrés para una Piel Saludable
La gestión del estrés mediante técnicas de relajación, apoyo psicológico y modificaciones conductuales puede influir positivamente en el curso de la enfermedad. En concreto, es importante:
- Seguir una dieta equilibrada, rica en fruta, verdura y cereales integrales y baja en alimentos procesados.
- Beber al menos 1,5-2 litros de agua al día para mantener la piel hidratada.
- Hacer ejercicio con regularidad, prefiriendo los deportes al aire libre.
- Evitar fumar y limitar el consumo de alcohol.
- Cuidar el sueño, intentando dormir al menos 7-8 horas por noche.
Además de los hábitos de vida, existen técnicas específicas para controlar el estrés y prevenir la recaída de la dermatitis, como:
- El mindfulness y la meditación.
- El entrenamiento autógeno y la relajación progresiva.
- El yoga y el Tai Chi.
- Las técnicas de respiración diafragmática.
- La escritura expresiva y escribir un diario.
Cuándo Buscar Ayuda Profesional
Es importante reconocer cuándo es necesario buscar ayuda de un médico o de un psicólogo, por ejemplo:
- Si los síntomas cutáneos persisten o empeoran a pesar del uso de remedios caseros.
- Si la dermatitis interfiere en las actividades diarias, el sueño o las relaciones sociales.
- Si se observan signos de infección como pus, dolor intenso o fiebre.
- Si el estrés emocional parece incontrolable o va acompañado de síntomas de ansiedad o depresión.
- Si se experimenta una sensación de impotencia o frustración relacionada con la afección cutánea.
Un enfoque adecuado e integrado puede mejorar tanto la salud de la piel como el bienestar psicológico.
| Condición | Causas | Síntomas | Tratamiento |
|---|---|---|---|
| Dermatitis Seborreica | Factores genéticos, estrés, Malassezia, trastornos neurológicos | Escamas amarillentas, piel enrojecida, caspa | Champús antimicóticos y queratolíticos, corticosteroides tópicos |
| Dermatitis por Estrés | Estrés emocional, ansiedad | Irritación, enrojecimiento, picor, ampollas | Terapias dermatológicas, apoyo psicológico, técnicas de relajación |
tags: #dermatitis #caspa #por #estres