La dermatitis es un término general que engloba diferentes tipos de inflamación de la piel. Dependiendo del tipo de dermatitis, esta se puede manifestar de diferentes formas, causando inflamación, enrojecimiento, picazón, descamación y sequedad.
Aunque la dermatitis puede afectar a personas de todas las edades, es más común en niños y adultos mayores. Los síntomas pueden variar desde leves a graves, dependiendo de la causa y la gravedad de la afección. La dermatitis no es contagiosa y puede deberse a diferentes causas, incluyendo factores genéticos y ambientales.
Los diferentes tipos de dermatitis pueden mejorar con el tiempo, pero a menudo se presentan como enfermedades duraderas o crónicas con brotes periódicos. Los síntomas pueden manifestarse en la piel de cualquier parte del cuerpo, dependiendo del tipo de dermatitis.
La picazón asociada con la dermatitis puede llegar a ser lo suficientemente severa como para provocar trastornos del sueño. Además, el rascarse las erupciones causadas por la dermatitis pueden causar llagas abiertas, las cuales podrían infectarse por bacterias, virus u hongos. En algunos casos, estas infecciones de la piel pueden extenderse.
Tipos Comunes de Dermatitis
Existen varios tipos de dermatitis, cada uno con sus características y causas específicas:
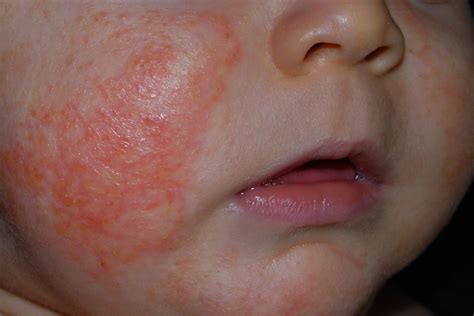
- Dermatitis Atópica: También conocida como eccema, es una inflamación crónica y pruriginosa de las capas superficiales de la piel. Es muy frecuente, en especial en los países de ingresos elevados y en las personas con tendencia a desarrollar alergias.
- Dermatitis Seborreica: Afecta principalmente al cuero cabelludo, aunque también se puede extender a diferentes partes del rostro e incluso hasta el pecho. Sus principales síntomas son piel escamosa, caspa, enrojecimiento de la piel y picazón.
- Dermatitis por Contacto: Causada por el contacto directo con ciertas sustancias. Se clasifica en dos tipos: la dermatitis irritante por contacto y la dermatitis alérgica por contacto.
- Dermatitis del Pañal: Se observa frecuentemente en bebés, pero puede ocurrir en cualquier persona que utilice pañales. Sus síntomas incluyen inflamación, sensibilidad y picazón en la piel de la zona del pañal.
- Eczema Dishidrótico: También conocido como eczema ponfólix, es un tipo de dermatitis que suele presentarse en las manos y en los pies con la aparición de pequeñas ampollas y picazón grave.
Dermatitis Atópica: Un Enfoque Detallado
La dermatitis atópica (denominada habitualmente eccema) es una inflamación crónica y pruriginosa de las capas superficiales de la piel, que suele afectar a personas con rinitis alérgica (fiebre del heno) o asma, o que tienen familiares con estas enfermedades. Cada año, hasta el 10% de los adultos y el 20% de los niños son diagnosticados con dermatitis atópica.
La mayoría de las personas desarrollan el trastorno antes de los 5 años, y muchas antes de 1 año de edad. La dermatitis atópica desarrollada durante la infancia con frecuencia desaparece o disminuye en gran medida en la edad adulta. La dermatitis atópica también puede comenzar en la edad adulta avanzada o incluso más tarde en la vida.
La dermatitis atópica es debida a un defecto genético de la barrera cutánea que predispone a la piel a la inflamación. A menudo es hereditaria y muchas personas o sus familiares afectados de dermatitis atópica también tienen asma, fiebre del heno o ambos. La dermatitis atópica no es una alergia a una sustancia en particular, pero tener dermatitis atópica aumenta la probabilidad de desarrollar también asma y fiebre del heno (lo que los médicos llaman una tríada atópica).
La dermatitis atópica no es contagiosa.
Por lo general, la dermatitis atópica comienza en la infancia, a partir de los 3 meses de edad. En la fase temprana (aguda), aparecen áreas rojas, supurantes y con costras, y también pueden aparecer ampollas. El prurito suele ser intenso.
En el fase crónica (tardía), el hecho de rascarse y frotarse crea áreas que aparecen secas y liquenificadas (engrosadas). Rascarse continuamente provoca el engrosamiento de la piel (liquenificación).
Si bien el color, la intensidad y la localización de la erupción pueden variar, siempre produce prurito. En los niños mayores y en los adultos, el síntoma principal es un prurito intenso que puede llevar a un rascado incontrolable, el cual activa un ciclo de prurito-rascado-prurito que empeora el problema.
El prurito empeora con el aire seco, la irritación y el estrés emocional.
Desencadenantes Comunes de la Dermatitis Atópica
Los desencadenantes ambientales comunes incluyen:
- Bañarse o lavarse en exceso
- Jabones fuertes
- Presencia de la bacteria Staphylococcus aureus en la piel
- Sudoración
- Telas ásperas y lana
En los lactantes, las erupciones cutáneas se extienden hacia el cuello, los párpados, el cuero cabelludo, las manos, los brazos, los pies y las piernas. Pueden verse afectadas grandes superficies del cuerpo.
Los niños mayores y los adultos desarrollan a menudo una erupción que suele aparecer (y reaparecer) únicamente en un lugar o en unas zonas muy concretas, en especial en la parte anterior del cuello, los pliegues internos de los codos y la zona situada detrás de las rodillas.
Cuidados en dermatitis atópica
Complicaciones de la Dermatitis Atópica
El rascado y el frotamiento de la piel pueden erosionarla, y permitir así la penetración de bacterias que causan infecciones de la piel, de los tejidos situados bajo la piel y de los ganglios linfáticos circundantes. También puede desarrollarse inflamación generalizada y descamación de la piel.
En personas afectadas por dermatitis atópica, la infección por el virus del herpes simple, que normalmente afecta a una pequeña zona con diminutas ampollas (vesículas) ligeramente dolorosas, puede provocar una enfermedad grave con dermatitis extensa, formación de ampollas y fiebre alta (eccema herpético).
Las personas con dermatitis atópica también son más propensas a desarrollar otras infecciones víricas de la piel (como las frecuentes verrugas y el molusco contagioso), así como infecciones fúngicas de la piel.
Las personas con dermatitis atópica también tienen un mayor riesgo de reacciones de contacto alérgicas.
Por ejemplo, las alergias de contacto al níquel (el alérgeno de contacto más común) son dos veces más frecuentes entre las personas que tienen dermatitis atópica que entre las personas que no la tienen.
Diagnóstico de la Dermatitis Atópica
El médico diagnostica la dermatitis atópica basándose en el aspecto típico de la erupción y en si el paciente u otros miembros de la familia tienen alergias, fiebre del heno o asma.
Tratamiento de la Dermatitis Atópica
No existe cura para la dermatitis atópica, pero el prurito puede aliviarse con medicamentos aplicados a la piel (medicamentos tópicos) o medicamentos tomados por boca (medicamentos orales).
Los tratamientos del prurito se suelen administrar en casa, pero las personas con eritrodermia, celulitis grave o eccema herpético pueden requerir hospitalización.
Los médicos educan a las personas afectadas sobre las buenas prácticas que promueven el cuidado de la piel, así como sobre la importancia de romper el ciclo de rascado y prurito.
Medidas Generales para el Cuidado de la Piel y Alivio del Picor
Son útiles ciertas medidas para cuidar la piel:
- El empleo de sustitutos de jabón en lugar de jabón normal.
- Aplicación de las cremas hidratantes (ungüentos o cremas) inmediatamente después del baño, mientras la piel está húmeda.
- Reducir la frecuencia de los baños (las duchas/baños deben limitarse a una vez al día, y los baños con una esponja se pueden sustituir para disminuir el número de días con baños completos).
- Limitar la temperatura del agua de baño a agua tibia.
- Palmear suavemente la piel para secarla después del baño, en lugar de frotarla.
- Tomar baños con lejía diluida para personas que tienen ciertas infecciones cutáneas (por ejemplo, 60 mL [¼ taza] de lejía doméstica [6%] en 76 L [20 galones] de agua tibia).
Los antihistamínicos, como la hidroxicina y la difenhidramina, pueden ayudar a aliviar el prurito. Estos medicamentos se toman con preferencia a la hora de acostarse para evitar la somnolencia durante el día.
Se debe intentar disminuir el estrés emocional.
Tratamientos Específicos
- Corticoesteroides Tópicos: La base del tratamiento es la aplicación de una pomada o crema con corticoesteroides. Para limitar el uso de corticoesteroides en las personas tratadas durante largos periodos (ya que su uso prolongado puede llevar a un adelgazamiento de la piel, estrías o protuberancias similares al acné), algunas veces los médicos reemplazan los corticoesteroides por tratamientos para el eczema sin corticoesteroides durante una semana o más.
- Otros Tratamientos Tópicos: El tacrolimús y el pimecrolimús, fármacos moduladores del sistema inmunitario, también son eficaces y limitan la necesidad del uso de corticoesteroides a largo plazo. Estos fármacos se suelen administrar en pomadas o cremas.
- Crisaborole: Un inhibidor de la fosfodiesterasa 4, es una pomada que se puede utilizar para reducir el prurito, la hinchazón y el enrojecimiento en personas de 2 años o más. No se puede usar en membranas mucosas (como el revestimiento de la nariz o la boca).
- Inhibidores de la Janus Quinasa (JAK): La crema de ruxolitinib es un inhibidor de JAK que se puede usar para tratar la dermatitis atópica de leve a moderada en personas de 12 años de edad o mayores que no tienen un sistema inmunitario debilitado o deteriorado.
- Fototerapia: La fototerapia (exposición a la luz ultravioleta) puede ser eficaz, en especial la terapia en la que se emplea luz ultravioleta B de banda estrecha. La fototerapia domiciliaria es una buena alternativa cuando la fototerapia en el consultorio no está disponible o es un inconveniente.
- Agentes Biológicos: El dupilumab y el tralokinumab son agentes biológicos que se inyectan. Estos agentes se administran a personas con dermatitis atópica moderada a grave que no se controla adecuadamente con otros tratamientos.
- Inhibidores Orales de JAK: Los inhibidores orales de JAK (como upadacitinib, abrocitinib y baricitinib) son inmunosupresores sistémicos que pueden utilizarse en personas de 12 años o mayores con dermatitis atópica moderada a grave que no esté bien controlada.
- Inmunosupresores Sistémicos Convencionales: Cuando los agentes biológicos y los inhibidores orales de JAK no son adecuados o no están disponibles, pueden utilizarse inmunosupresores sistémicos convencionales como ciclosporina, micofenolato, metotrexato y azatioprina.
- Antibióticos: Los antibióticos pueden administrarse a personas con infecciones cutáneas causadas por Staphylococcus aureus u otras bacterias. Los ungüentos antibióticos se pueden aplicar directamente sobre la piel o bien se pueden administrar pastillas por vía oral.
- Antivíricos: El eccema herpético se trata con medicamentos antivíricos, como el aciclovir o el valaciclovir. Estos medicamentos se toman por vía oral, pero también se pueden administrar por infusión intravenosa para las personas que están hospitalizadas.
Pronóstico de la Dermatitis Atópica
La dermatitis atópica suele reducir su intensidad cuando los niños tienen 5 años. Sin embargo, los brotes son comunes en la adolescencia y en la edad adulta.
Dermatitis Friccional: Una Condición Benigna
Con la llegada del calor, algunos niños presentan una erupción peculiar, con pequeños granitos planos en codos, rodillas o manos. Se trata de una condición benigna y poco conocida: la dermatitis friccional, también llamada dermatitis liquenoide friccional.
¿Qué es la Dermatitis Friccional?
La dermatitis friccional es una erupción cutánea benigna que suele afectar a niños en edad escolar. Aparece sobre todo en los meses de verano, y se manifiesta como pequeños granitos planos, de color piel o blanquecinos, que a veces pican.
Estas lesiones suelen localizarse en zonas donde la piel está más expuesta a rozaduras o fricción repetida, como los codos, rodillas y dorso de las manos.
El diagnóstico es clínico, es decir, se basa en lo que vemos al explorar la piel y en el contexto del paciente. Suelen ser niños sanos, sin otras enfermedades de la piel, que presentan estas lesiones en zonas concretas, coincidiendo con el verano.
No, no tiene riesgos relevantes. Se trata de una alteración leve de la piel, transitoria y sin complicaciones. No se asocia con enfermedades internas, no deja cicatrices y no tiene implicaciones a largo plazo. A menudo mejora sola hacia el final del verano, incluso sin tratamiento. Tampoco se ha demostrado que tenga relación clara con la dermatitis atópica, aunque en algunos casos puede haber cierta superposición.
¿Cómo se Trata la Dermatitis Friccional?
En muchos casos, no es necesario tratarla activamente, ya que desaparece con el paso de las semanas. Aun así, si las lesiones pican o resultan molestas, podemos ayudar con:
- Emolientes o cremas hidratantes: ayudan a suavizar la piel y reducir la irritación.
- Corticoides tópicos suaves: en casos con picor importante o inflamación visible, durante unos días.
Factores de Riesgo y Prevención
El factor de riesgo principal de la dermatitis atópica es haber tenido eccema, alergias, fiebre del heno o asma en el pasado. Muchos desarrollan asma y fiebre del heno. Las personas con dermatitis atópica suelen desarrollar alergias alimentarias.
Establecer una rutina básica de cuidado de la piel puede ayudar a prevenir los brotes de eccemas.
Medidas Preventivas
- Huméctate la piel, al menos, dos veces por día.
- Toma un baño o una ducha a diario. Usa un limpiador suave, sin jabón.
- Sécate con toquecitos suaves.
- Intenta identificar y evitar los productos irritantes que desencadenan el eccema.
Conclusión
La dermatitis en codos y rodillas puede ser causada por diversos factores, desde predisposiciones genéticas hasta irritantes ambientales. Identificar el tipo específico de dermatitis y seguir un plan de tratamiento adecuado, que incluya el cuidado de la piel y, en algunos casos, medicamentos, es fundamental para aliviar los síntomas y mejorar la calidad de vida.
tags: #dermatitis #en #codos #y #rodillas