Las manchas rojas en la piel constituyen uno de los motivos de consulta más frecuentes en dermatología. La relevancia de las manchas rojas en la piel no solo radica en su impacto estético sino también en lo que pueden revelar sobre la salud general del individuo.
La piel, el órgano más extenso del cuerpo humano, actúa como barrera protectora frente al mundo exterior y desempeña funciones vitales para nuestra supervivencia. Desde la regulación de la temperatura corporal hasta la protección contra agentes patógenos, su integridad y salud son fundamentales.
Podemos decir, resumiendo mucho que las manchas rojas en la piel pueden deberse a inflamación de la piel o ser de causa vascular. La inflamación de la piel se produce por muchas causas y generalmente se debe a la llegada de células inflamatorias a la zona afectada. Cuando me refiero a inflamación incluyo la infección, que en cierto modo, es inflamación de la piel en respuesta al microorganismo causante.
Las manchas rojas en la piel pueden presentarse bajo una amplia variedad de formas, tamaños y duraciones, cada una con un trasfondo que merece ser descifrado. No todas las manchas rojas en la piel aunque sean rojas son iguales. El color rojo puro orienta a una lesión vascular, o muy aguda. El rosado a inflamación.
Además, la diferenciación entre manchas rojas en la piel de naturaleza benigna y aquellas que podrían ser precursoras de patologías más seria es importante, subrayando la importancia de una evaluación dermatológica temprana para un diagnóstico adecuado y una intervención oportuna.
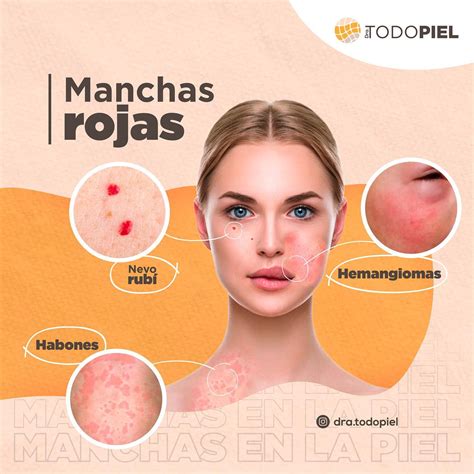
Clasificación de las Manchas Rojas
Las manchas rojas en la piel, se dividen, como todas las lesiones elementales en dermatología en máculas, manchas, pápulas y placas. Máculas y pápulas son menores de 1 cm de diámetro. Pápulas y placas son sobreelevadas.
La distribución de las manchas rojas y su localización orientan al dermatólogo en sus causas. Lesiones centrofaciales orientan a una dermatitis seborreica por ejemplo. Las manchas rojas en la piel de distribución lineal nos harán pensar en picaduras o herpes.
La coloración también varían según evolucionan las manchas rojas en la piel. Las manchas rojas en la piel pueden ser síntomas sólo de la piel, pero en general se acompañan de síntomas que orientan al dermatólogo. La presencia de fiebre o dolor intenso inclina a infección o inflamación aguda. El picor a reacciones alérgicas, dermatitis de contacto o picaduras. La sensación de tirantez a eccema o rosácea.
1. Manchas Rojas en la Piel por Causas Inflamatorias
La dermatitis es un término general que describe una irritación en la piel. Es algo bastante común que padece mucha gente, y se manifiesta de muchas maneras y formas. Normalmente implica piel seca y enrojecida con sarpullido o eczema. Uno de los lugares donde más se manifiesta la dermatitis es en la cara.
La dermatitis suele tener dos fases, una pasiva donde la piel está seca e irritada pero los síntomas se pueden controlar y otra activa, a la cual llamamos, brote de dermatitis, en la que la piel se inflama y presentamos picor. Durante el brote es necesario aplicar un tratamiento dermatológico que nos alivie la inflamación y frene el brote.
Causas de la dermatitis atópica en la cara: La dermatitis atópica es una enfermedad genética que se produce por un desorden inmunológico de la función de barrera de la piel comprometida. Hay muchos detonantes de esta enfermedad de la piel que varían dependiendo de la persona.
- Alergias: Algunos factores externos a los que seas alérgico pueden ser los desencadenantes de un brote de dermatitis atópica en la cara. Entre ellos destacan los ácaros del polvo, el polen y el pelo de ciertos animales. En muchas ocasiones el paciente conoce que es alérgico a estos agentes externos, por lo que en la mayoría de los casos puede tratarse con vacunas preventivas.
- Cambios climatológicos: Los cambios de temperatura también pueden afectar a la piel de la cara. Además, suele ser la piel más perjudicada ya que siempre está expuesta. Los cambios bruscos de temperatura suele favorecer la aparición de brotes de dermatitis atópica en la cara.
- Contaminación: Un nivel alto de contaminación también puede afectar a la dermatitis atópica de la piel facial, ya que ensucia nuestra piel y como hemos dicho anteriormente es una parte de nuestro cuerpo muy expuesta.
- Factores infecciosos: Otra situación en la que es muy común tener un brote de dermatitis atópica en la cara es después o durante una enfermedad vírica. Nuestras defensas están bajas y hay cambios en nuestra inmunidad.
- Estrés físico y psicológico: Es el factor desencadenante más importante tanto en adultos como en niños. Es bastante común que en un periodo de estrés emocional haya un brote de dermatitis atópica. La solución además de calmar el picor y quemazón con cremas sanitarias, intentar controlar el estrés y minimizarlo.
Síntomas de la dermatitis atópica en la cara: Los síntomas de la dermatitis atópica en la cara, es muy similar a la dermatitis atópica que se pueda formar en cualquier parte del cuerpo. Su apariencia es tener la piel seca, enrojecida, con picazón e irritable. En los casos más extremos también tienen sensación de punzante y/o ardor.
La dermatitis atópica en la cara suele darse sobre todo en niños y bebés entre los dos y seis meses de edad. Las mejillas y la frente, suelen ser las primeras partes de la cara afectadas, además a medida que se van haciendo mayores esto puede ir afectando o expandiendo a otras partes del cuerpo. Algunos niños nacen sin tener síntomas de dermatitis atópica en la cara, y en cambio cuando se hacen adultos lo manifiestan. En adultos se suelen mostrar sobre todo en la frente, las mejillas, en el cuero cabelludo, detrás de las orejas y en el área delicada en el contorno de los ojos.
No hay unos síntomas específicos para todos, si no que depende de qué les afecte y de cómo sea la piel de la persona. Sea como sea, lo mejor es ponerle remedio usando siempre una crema sanitaria que no solo te calme el picor, si no que te reduzca el eczema haciendo volver la piel a su estado natural.
¿Tienes manchas rojas en el rostro, a veces exudativas, y con sensación frecuente de sequedad y picor? Probablemente se trate de una dermatitis atópica del rostro, también llamada eczema atópico del rostro. Se trata de una enfermedad inflamatoria crónica de la piel con fases alternas de brote y remisión. Afecta principalmente a los niños, pero a veces persiste en la edad adulta.
El eczema, particularmente, tiende a presentarse en brotes y es común en individuos con antecedentes familiares de alergias. Esta condición se manifiesta como enrojecimiento persistente en las mejillas, nariz, frente y barbilla. La rosácea puede ser influenciada por factores como cambios extremos de temperatura, alimentos picantes, alcohol y estrés.
¿Cuáles son los síntomas del eczema atópico del rostro?
El eczema atópico del rostro se reconoce fácilmente por:
- Piel muy seca
- Manchas rojas de contorno irregular que se cubren de pequeñas vesículas que pican y rezuman.
- Picor
Las manchas rojas suelen localizarse en las mejillas, detrás de las orejas o en los párpados. Los síntomas del eczema atópico del rostro pueden ser similares a los de la dermatitis de contacto del rostro, pero sus causas y tratamientos son diferentes.
¿Cuáles son las zonas afectadas? En la cara, el eczema atópico se desarrolla especialmente: en las mejillas, detrás de las orejas o en los párpados, donde la piel es fina, se reseca con facilidad y presenta un "hueco" que favorece el depósito de alérgenos y el desarrollo de irritaciones.
¿Cuáles son las causas de la dermatitis atópica del rostro? La dermatitis atópica del rostro está causada por una disfunción de la barrera cutánea que provoca sequedad cutánea e inflamación. Menos protegida, la piel es más reactiva a su entorno y reacciona en consecuencia. La dermatitis atópica a menudo tiene una predisposición genética y afecta principalmente a los niños, pero a veces persiste en la edad adulta.
¿Cuáles son las soluciones para calmar la piel atópica del rostro?
La consulta médica es necesaria para encontrar los tratamientos adecuados. A continuación, aplicar el tratamiento recetado todos los días. Aplicar un emoliente una o dos veces al día en las zonas secas del rostro para reforzar la barrera cutánea, reducir la sensación de picor asociada a la piel seca y disminuir la frecuencia de los brotes.
Adoptar un ritual que combine un limpiador emoliente y un bálsamo, crema o leche emoliente. Elegir un limpiador ultrasuave sin jabón y aclarar con agua tibia. Y no olvidarse de secar con toquecitos, ¡nunca frotar!
En el caso de los adultos, hay que evitar maquillarse con productos «clásicos» que obstruyen la piel y le impiden respirar o con una formulación que contenga agentes agresivos para la piel frágil. Optar por productos de maquillaje médicos, hipoalergénicos y no comedogénicos (de venta en farmacias) y por una base de maquillaje ligera.
Para desmaquillarte, elige productos dermatológicos: lo ideal son las leches desmaquillantes, que son más confortables, o, si lo prefieres, las aguas micelares desmaquillantes. En cualquier caso, es preferible que estos productos no contengan perfume y estén probados en pieles alérgicas.
Si se producen picores, optar por el frío (¡en lugar de sucumbir a rascarse!) Aplicar una bolsa de hielo o cubitos de hielo (en un paño limpio) en las zonas afectadas.
¿Por qué hay que evitar el uso de discos de algodón para la limpieza del rostro con eczema? Aunque parezcan suaves, hay que evitar el roce del algodón con la piel frágil. Para desmaquillar y limpiar el rostro (incluso el de los niños), optar por un masaje circular con los dedos utilizando un producto adecuado para pieles atópicas, antes de aclarar con agua tibia y secar el rostro a toques con una toalla.
El rostro es una parte del cuerpo muy expuesta (al viento, a las variaciones de temperatura, al sol, etc.) y, por lo tanto, es más propensa a la sensación de malestar. No dudes en volver a aplicar tu emoliente o barra de labios durante el día. Además, recuerda aplicarte protección solar.
La dermatitis atópica es una enfermedad cutánea que se manifiesta en forma de enrojecimiento, inflamación, y picazón en la piel de varias zonas del cuerpo, entre otros síntomas. Es uno de los tipos más comunes de eczema, el término que abarca diferentes tipos de hinchazón en la piel. La dermatitis atópica ocurre más comúnmente en bebés y niños; sin embargo, puede afectar a personas de todas las edades. No se ha identificado una causa única que provoque la dermatitis atópica. Sin embargo, la genética suele influir en su manifestación.
También existen otros factores relacionados con su aparición. Por ejemplo, se ha observado que suele aparecer en personas que padecen o que tienen antecedentes familiares de alergias, rinitis alérgica o asma. Cuando nuestra piel se encuentra sana nos protege de diferentes factores ambientales como alérgenos e irritantes que pueden desencadenar los síntomas de la dermatitis atópica u otros tipos de eczema. Las rutinas de higiene que afectan la barrera cutánea.
La dermatitis atópica provoca una inflamación en la piel, sin embargo, también se manifiesta en diferentes síntomas que pueden variar mucho dependiendo la persona. Manchas en la piel. Pequeñas protuberancias en la piel.
La dermatitis atópica y la aparición de estos síntomas suele empezar en la infancia, antes de los 5 años. El síntoma de picazón de la dermatitis atópica, cuando llega a ser grave, puede resultar en un rascado excesivo de la piel y en diversas complicaciones.
- Infección en la piel.
- Trastornos del sueño.
- Descamación crónica de la piel.
Si sufres de dermatitis atópica existen diferentes tratamientos para ayudarte a sobrellevar los molestos síntomas de sus brotes. Estos incluyen medicamentos como los antihistamínicos, que ayudan a controlar las alergias, en el caso de que estas hayan sido las desencadenantes del brote. Además, aparte de medicamentos por vía oral existen opciones de cuidados de la piel a nivel tópicos, los cuales se aplican directamente en la piel afectada para proteger o aliviar sus síntomas. Entre ellos se incluyen emolientes y cremas para hidratar la piel, controlar la picazón o reparar la piel.
Si sufres de dermatitis atópica hay diferentes cambios de estilo de vida y cuidados que puedes implementar para ayudar a prevenir los brotes. Lo principal es evitar (o por lo menos tratar de limitar) el contacto con los factores desencadenantes. El cuidado de la piel, en general, te ayudará a evitar los brotes de dermatitis atópica. A la hora de ducharte, procura evitar los jabones excesivamente fuertes. Además, limita tus duchas a 10 o 15 minutos y utiliza agua tibia en lugar de agua caliente, la cual puede secar tu piel.
La dermatitis atópica (DA) es una enfermedad de la piel de evolución crónica y recurrente (a brotes) caracterizada por la aparición de lesiones d’eczema (manchas rojas ocasionalmente exsudativas), que ocasionan mucho prurito, en localizaciones especiales (a menudo simétricas y flexurales- en la cara anterior de brazos, en la cara interna de las piernas, etc.). La Dermatitis Atópica se observa a menudo a la infancia y en personas con una historia personal y/o familiar de rinitis alérgica, asma bronquial o fiebre del fenc.
El concepto de atópica define un contexto clínico que afecta a algunos individuos con una piel de características peculiares (piel seca) y una predisposición genética a desarrollar una serie de enfermedades de tipo alérgico (en frente a determinados alimentos o agentes ambientales inhalados, y a menudo relacionadas con respuestas intermediadas por la imunoglobulina E y por alteraciones de la inmunidad celular). El desarrollo de manifestaciones clínicas depende de la interacción de factores genéticos, ambientales y constitucionales.
La prevalencia de la DA varía según las diferentes zonas geográficas, pero en general, es más elevada en países del norte de Europa y cuando más alto es el nivel de desarrollo industrial. Es mayor durante la infancia que respeto a la edad adulta, y en nuestro país se calcula que afecta entre un 5 y un 10 % de la población.
La dermatitis atópica suele manifestarse por lesiones d’eczema que suelen ser pápulas o placas eritematosas (rojas) bilaterales y simétricas en distribución variable según la edad de aparición. Las lesiones ocasionan típicamente un prurito muy intensa. Pueden presentar vesiculación (pequeñas burbujas con líquido), descamación o engrosamiento de la piel como consecuencia de un rascado continuado.
La dermatitis atópica puede iniciarse en cualquier edad. Su evolución es variable. Suele evolucionar en forma de brotes recurrentes de evolución crónica y a menudo puede involucionar espontáneamente pasados unos años. Desde un punto de vista práctico, clínicamente la dermatitis atópica se divide en : La DA del lactante (la forma más frecuente), la DA infantil y la DA del adulto.
DA del lactante: Suele iniciarse entre los 2 y los 6 meses de vida. Se observan pápulas y/o placas eritematosas, descamativas y pruriginosas (eczematosas) localizadas en las partes de extensión de las extremidades (dorso) y en la cara dónde no suelen afectar las regiones peribucales y perioculares (alrededor de la boca y de los ojos). La enfermedad sigue un curso crónico con aparición de diferentes brotes de intensidad variable y en algunos casos acaba desapareciendo de forma espontánea, aproximadamente a los 2 años de vida.
DA infantil: Este tipo de DA puede aparecer por primera vez hacia los dos años de vida o ser continuación de la fase del lactante. Las lesiones típicas son pápulas, vejígas y placas eritematodescamativas, que debido de al rascado crónico se transforman en zonas con un aspecto más liquenificado, localizadas en los pliegues en zonas de flexión de codos y rodillas (parte anterior de brazos y posterior de piernas), aunque también pueden afectarse otras zonas de la superficie corporal.
DA del adulto: Se caracteriza por placas agrandadas (liquenificadas) de aspecto eritematoso, marronoso, debido al rascado repetido provocado por el picor continuado. Afecta los pliegues de flexión de codos y rodillas, el cuello, la nuca, la cara, las muñecas, etc. Normalmente afecta personas de edades inferiores a los 40 años.
Los individuos con una DA suelen presentar un grupo de manifestaciones clínicas asociadas: a menudo refieren una historia personal o familiar de atopia (asma, rinitis alérgica, dermatitis atópica), presentan una piel seca, una queratosis pilar (pápulas queratosicas agrupadas en las partes laterales de brazos y piernas), una palidez de la cara, un pliegue desde el cantus interno del ojo hacia la parte infero-externa (pliegue de Dennie-Morgan), etc.
Los niños con dermatitis atópica tienen más tendencia a presentar infecciones cutáneas por: bacterias, especialmente por estafilococo aureus, muluscum contagiosum y verrugas. El prurito y el rascado son factores que pueden facilitar puertas de entrada a estas infecciones.
El diagnóstico de la DA se basa sobre todo en la clínica cutánea, pero es de utilidad le existencia de una historia familiar o personal de atopia. En casos dudosos se puede realizar una biopsia cutániea la cual mostrará cambios compatibles con eczema. Algunos pacientes presentan un aumento de la inmunoglobulina E (Ig E) en las analíticas de sangre.
Tratamiento de la Dermatitis Atópica:
- Medidas generales: hace falta evitar todos aquellos agentes conocidos que pueden desencadenar o empeorar los brotes de dermatitis atópica: ambientes con mucho polvo, el contacto con la lana , moquetas, los jabones alcalinos y irritantes, las temperaturas extremas.
- Hidratación cutánea: Hace falta realizar una hidratación sistemática de la piel de los individuos con dermatitis atópica. Se hace necesaria la aplicación continuada de cremas hidratantes tanto en periodos sin lesiones como en fase de brotes de eczema.
- Prurito: Un síntoma básico a tratar es el prurito; usamos los antihistamínicos, en general por vía oral, y especialmente los de primera generación debido su efecto sedante que ayuda a disminuir la sensación de picor nocturno.
- Tratamiento tópico: Se basa en el uso de los corticosteroides tópicos la potencia de los cuales (baja, mediana, alta) dependerá de la intensidad y de la localización de las lesiones de la DA y también de la edad del paciente.
- Tratamiento sistémico: los corticosteroides orales se reservan para casos más severos o graves y siempre durante periodos cortos de tiempos. Los antibióticos orales con efecto antibacteriano (estafilococo), a veces pueden ser efectivos como tratamiento coadyuvante. En casos excepcionales, que no responden a los tratamientos anteriores, se pueden utilizar otros tratamientos como la fototerapia (UVB, PUVA) o fármacos inmunosupresores o inmunomoduladores sistémicos (ciclosporina, metotrexat, azatioprina, tacrólimus, etc.). Siempre se debe tener en cuenta que todos estos tratamientos tienen que estar prescritos y supervisados por un dermatólogo.
2. Manchas Rojas en la Piel de causa infecciosa
Las infecciones en la piel se acompañan de signos de inflamación y por ello de coloración rosada de la piel y la aparición de manchas.
- Impétigo: Comúnmente visto en niños, esta infección superficial de la piel se caracteriza por llagas rojas, a menudo alrededor de la nariz y la boca, que rápidamente se convierten en costras amarillas.
- Celulitis: Una infección bacteriana más profunda del tejido cutáneo que resulta en áreas rojas, hinchadas y dolorosas, generalmente en las piernas.
- Varicela y Herpes: Ambas causadas por virus de la familia herpes, se manifiestan como brotes de manchas rojas y ampollas en la piel.
- Candidiasis y Tiña: Las infecciones fúngicas pueden provocar manchas rojas en la piel con bordes claramente definidos y, a menudo, un patrón en forma de anillo.
3. Manchas Rojas en la Piel por Reacciones Alérgicas y Sensibilidades
Las reacciones a medicamentos o las alergias a medicamentos producen un exantema o manchas en la piel generalizadas. Generalmente se acompañan de picor. El antedecente de la toma de medicamentos orienta a la causa.
El eczema de contacto, también conocido como eczema alérgico, suele producirse como consecuencia del contacto repetido con una determinada sustancia, como cosméticos o joyas. La piel se vuelve muy reactiva e inflamatoria. En este caso, consulta a un médico que podrá ayudarte a identificar rápidamente el alérgeno implicado, ya que el primer tratamiento consistirá en evitar todo contacto posterior de este alérgeno con tu rostro.
¿Qué otros consejos seguir para tratar este eczema de contacto del rostro? Nuestros expertos te responden.
4. Otras Causas
Los angiomas son tumores benignos formados por vasos sanguíneos agrandados y pueden presentarse como manchas rojas en la piel.
Las manchas rojas en la piel pueden aparecen tanto en adultos como en niños y no siempre tienen el mismo origen. La piel es el órgano más grande del cuerpo humano y es muy susceptible de sufrir cambios y alteraciones visibles. Una de las variaciones más frecuentes son las manchas rojas que aparecen y desaparecen. Su aparición supone para la piel un color rojizo intenso y pueden manifestarse con algún tipo de bulto o afección dermatológica. Cuando aparecen manchas rojas en la piel pueden estar motivadas por alguna reacción, alergia o estrés.
La rosácea aparece en varias zonas de la cara como las mejillas, la frente y la nariz. Las reacciones alérgicas son muy comunes: en España el 25% de la población infantil las sufre. El eccema provoca mucho picor y la piel se torna roja debido a la irritación y la respuesta inflamatoria. La dermatitis de contacto es la inflamación y enrojecimiento de la piel a causa del contacto con algún alergeno o sustancia irritante. La dermatitis atópica suele manifestarse en los niños, aunque puede persistir en la edad adulta, y se caracteriza por la aparición de manchas rojas con picazón en la piel.
Tratamientos para las Manchas Rojas en la Piel
¿Cómo tratar las manchas rojas en la piel? Generalmente, el enrojecimiento es un signo que aparece con frecuencia en pieles más sensibles o reactivas.
| Condición | Síntomas | Tratamiento |
|---|---|---|
| Dermatitis Atópica | Piel seca, enrojecimiento, picazón | Emolientes, corticosteroides tópicos, antihistamínicos |
| Rosácea | Enrojecimiento facial, vasos sanguíneos visibles | Evitar factores desencadenantes, medicamentos tópicos, terapia con láser |
| Eczema de Contacto | Inflamación, enrojecimiento, picazón | Evitar alérgenos, corticosteroides tópicos |
| Infecciones Cutáneas | Manchas rojas, llagas, costras | Antibióticos, antifúngicos, antivirales |