La dermatitis plantar juvenil es una afección cutánea frecuente que aparece típicamente en niños entre 3 y 14 años. Aunque se trata de un proceso benigno, puede alarmar a los padres y cuidadores debido al enrojecimiento y descamación de la piel afectada.
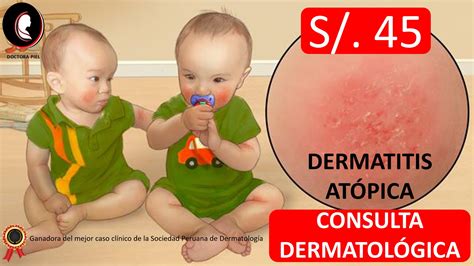
¿Qué es la Dermatitis Atópica?
El término eczema o eccema engloba una serie de dermatosis con un patrón clínico e histológico de inflamación cutánea característicos. Clínicamente, las dermatosis eccematosas se caracterizan por presentar prurito y escozor en grados variables como principal síntoma, acompañados de lesiones cutáneas en forma de pápulas y placas con: eritema, edema, vesiculación, descamación, hiperqueratosis, fisuración, excoriación y liquenificación.
La dermatitis atópica (DA) o eczema atópico es una enfermedad inflamatoria pruriginosa y crónica de la piel, que cursa en brotes recidivantes y que se asocia a menudo con una IgE sérica elevada e historia personal o familiar de hipersensibilidad tipo I, rinitis alérgica y asma. La DA es más frecuente en niños que en adultos, afectando a más del 20% de la población infantil en países occidentales y entre un 2-3% de los pacientes adultos.
La dermatitis atópica (DA) es una dermatosis inflamatoria de curso crónico caracterizada por un intenso prurito. Se trata de una enfermedad multifactorial que resultaría de la interacción de factores genéticos, ambientales, defectos en la función barrera y una serie de factores inmunológicos.
¿Qué es la dermatitis atópica? La dermatitis atópica o eccema atópico es una enfermedad inflamatoria de la piel, no contagiosa y de carácter hereditario, asociada a una piel seca y fácilmente irritable. Se manifiesta con lesiones que provocan un picor intenso y puede afectar a cualquier parte del cuerpo.
La suma de dermatitis atópica, rinitis alérgica y asma se denomina enfermedad atópica. En el 70% a 80% de los niños se encuentran antecedentes familiares de esta afección.
Causas de la Dermatitis Plantar Juvenil
La causa de la dermatitis plantar juvenil es desconocida, pero se cree que es una variante de la dermatitis atópica. Se considera que es debido a una combinación de factores genéticos y ambientales. Entre los factores ambientales más conocidos destacan el uso de calzado opresivo, el roce y la sudoración.
La dermatitis atópica es una enfermedad inmunológica de base genética hereditaria. El organismo de la persona que padece este problema reacciona de manera exagerada a determinados estímulos ambientales, lo que provoca disfunciones en su barrera cutánea. Las alteraciones en la función barrera es un factor determinante que permite la entrada de alérgenos a través de la piel.
Como apunta la Asociación de Familiares y Pacientes de Dermatitis Atópica (ADEA), la piel de las personas con esta dolencia experimenta un cambio la epidermis, que pierde agua por evaporación y adquiere un aspecto seco. La barrera epidérmica nos sirve de protección frente a los agresores externos; la alteración de esta barrera por una mutación en una proteína de su estructura llamada filagrina puede alterar la función de la epidermis y favorecer el desarrollo de una dermatitis atópica.
Por otra parte, el rascado estimula de manera directa las células de la epidermis y activa un ciclo que termina provocando un picor todavía mayor.
Factores de Riesgo
- Genéticos o hereditarios: El riesgo aumenta si en la familia existe alguna persona que la padezca.
- La edad: El 60% de los pacientes se inicia en el primer año de vida, el 85%, en los primeros 5 años y sólo un 10% inician la enfermedad después de los 7 años.
- El estilo de vida occidentalizado: Los datos de prevalencia de la dermatitis atópica son del 15% en países desarrollados frente al 5% de los países en vías de desarrollo, y las cifras son más altas en las zonas urbanas y en las poblaciones con mayor nivel de vida.
- Vivir en ciudades o climas secos.
✦ Piel ATÓPICA (o eccema) en BEBÉS y NIÑOS. Cuidados y tratamiento del brote de dermatitis atópica
Síntomas de la Dermatitis Plantar Juvenil
La dermatitis plantar juvenil se caracteriza por el enrojecimiento de la planta de los pies, adquiriendo la piel un aspecto brillante y con tendencia a la descamación. Esto provoca picor e incluso la aparición de pequeñas fisuras en las zonas afectas. A veces, también pueden aparecer estos síntomas en las palmas de las manos.
Los síntomas de la dermatitis atópica, que alterna siempre episodios de mejoría con otros de empeoramiento, abarcan:
- Piel reseca y escamosa.
- Comezón o prurito.
- Grietas detrás de las orejas.
- Sarpullidos en las mejillas, brazos y piernas.
- Erupciones en el cutis y en la piel detrás de las rodillas, en las manos y los pies y en el área interior de los codos.
Las zonas donde se han producido lesiones persistentes pueden quedar blanquecinas, debido a una pérdida del pigmento transitorio o prolongado.
Manifestaciones Clínicas
Clásicamente se distinguen la DA típica y las manifestaciones atípicas.
DA Típica
Se divide en tres etapas: la del lactante, la infantil y la del adolescente-adulto. Lo más frecuente es que debute en el lactante. Puede haber casos de debut tardío en la infancia e incluso en el adulto. Clínicamente, las fases de la enfermedad se diferencian por su localización y por el aspecto de las lesiones.
- DA del lactante: Suele debutar entre el tercer y el quinto mes de vida. En cara a nivel de mejillas y mentón, se observan placas eritematoedematosas, vesiculosas, exudativas, simétricas, que característicamente respetan el triángulo nasolabial.
- DA infantil-escolar: Las zonas afectadas son los pliegues flexurales, nuca, dorso de pies y manos. Las lesiones evolucionan del aspecto exudativo del lactante a un aspecto de liquenificación.
- DA del adolescente y del adulto: Sus áreas de predilección son: cara (frente, párpados, región perioral), cuello (especialmente nuca), parte alta del tórax y hombros, grandes pliegues flexurales y dorso de las manos. Las lesiones características son las placas de liquenificación.
Formas Atípicas
- Pitiriasis alba: constituida por una lesión macular blanquecina, levemente descamativa, de forma usualmente redondeada y que cursa sin molestias subjetivas.
- Eczema dishidrótico: las lesiones se localizan en los laterales de los dedos y en el arco plantar de los pies.
- Dermatitis plantar juvenil: las lesiones suelen limitarse a la cara plantar de los dedos de los pies y al tercio distal de las plantas.
- Prurigo: aparecen de forma difusa pápulas y nódulos, que son excoriados por el rascado y evolucionan a cicatrices y costras.
- Queilitis: se manifiesta como sequedad, descamación, fisuras y grietas.

Diagnóstico
El diagnóstico es clínico, guiado por los síntomas antes mencionados. Si la evolución no es favorable o las lesiones no se localizan en las zonas típicas (por ejemplo, entre los dedos o en el dorso del pie) habría que descartar una sobreinfección por hongos o un eczema de contacto.
No existe ninguna prueba específica para diagnosticar la dermatitis atópica. Generalmente, se realiza una exploración física y un estudio de la historia clínica y de los antecedentes familiares. Es posible que el paciente sea remitido al dermatólogo o al alergólogo, con el fin de practicarle pruebas de alergia.
Tratamiento de la Dermatitis Plantar Juvenil
Al igual que todas las afecciones cutáneas con base atópica, el tratamiento se basa en hidratar, hidratar y volver a hidratar. La hidratación es la base para mantener una piel sana que pueda hace frente a diferentes agresiones como el roce o el sudor. Para ello utilizaremos cremas emolientes, preferiblemente antes de acostarse, para que puedan actuar por la noche.
De forma puntual y en casos muy molestos, pueden asociarse corticoides tópicos durante periodos cortos de tiempo. También se recomienda usar zapatos que se ajusten bien al pie para disminuir el roce, y usar calcetines de algodón y transpirables, evitando así la sudoración excesiva.
El objetivo del tratamiento de la dermatitis atópica es sanar la piel y prevenir los brotes. Este tratamiento debe individualizarse identificando y reduciendo los efectos que causan la dermatitis (alérgenos, infecciones e irritantes). Según la Asociación de Familiares y Pacientes de Dermatitis Atópica (ADEA), de forma general y de acuerdo a la gravedad de la dolencia, el tratamiento consiste en las siguientes medidas:
- Cuadros leves: Cuidados generales de la piel relativos a su hidratación y a prevenir la irritación.
- Cuadros moderados o con picor intenso: A las medidas anteriores, se añade la administración de un antiinflamatorio -generalmente un corticoide- en crema o pomada (por vía tópica) y un antihistamínico por vía oral.
- Cuadros intensos, muy extensos y rebeldes al escalón previo: En este caso, se recurre a los corticoides por vía oral. Han de administrarse durante periodos de tiempo breves y a las menores dosis posibles.
Otras alternativas son el tratamiento con luz ultravioleta o el uso de inmunosupresores como la ciclosporina por vía oral, a los que se puede recurrir si los ciclos de corticoides se repiten en exceso o no pueden realizarse.
10 Consejos para Controlar la Dermatitis Atópica
- Mantén limpia tu piel.
- Hidrátate con frecuencia.
- Controla el sudor.
- Apuesta por los tejidos naturales.
- Elimina los picantes y los excitantes de tu dieta.
- Evita los alérgenos e irritantes que más te afecten.
- Evita la sequedad ambiental.
- Toma el sol, pero sin riesgos.
- Aprende a relajarte.
- Registra cuándo te rascas.
Evolución
En la mayoría de los casos suele mejorar con la edad.
La DA es una enfermedad muy pruriginosa y de curso crónico, que afecta principalmente niños con antecedentes de atopia familiar. El 60% de los casos se manifiesta en el primer año de vida y 85% antes de los 5 años y en más del 40% de los casos sanan antes de llegar a adultos.
Tabla I: Clasificación de los eczemas
| Tipo de Eczema | Causa | Tratamiento |
|---|---|---|
| Exógenos | Agente causal externo | Eliminación del agente causal |
| Endógenos | Factores genéticos y/o internos | Tratamientos farmacológicos |
tags: #dermatitis #plantar #ninos