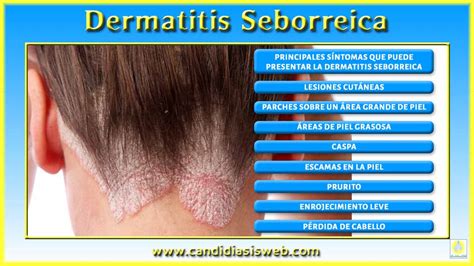
La dermatitis seborreica es una afección cutánea común que afecta a muchas personas alrededor del mundo. Es una afección cutánea, inflamatoria y común. Caracterizada por enrojecimiento, picazón y descamación, esta condición puede ser particularmente molesta y afectar la calidad de vida de quienes la padecen.
La dermatitis seborreica afecta aproximadamente al 3% de la población adulta. La dermatitis seborreica es mucho más frecuente de lo que creemos. La dermatitis seborreica es una enfermedad crónica que cada día afecta a más personas.
La dermatitis seborreica, también conocida como eczema seborreico o caspa, es un trastorno inflamatorio crónico de la piel que afecta principalmente a áreas ricas en glándulas sebáceas, como el cuero cabelludo, la cara y el pecho. Normalmente, afecta a las zonas oleosas del cuerpo, como la cara, los lados de la nariz, las cejas, las orejas, los párpados y el pecho.
En bebés, esta afección es conocida como costra láctea y suele aparecer en los tres primeros meses de vida. En los bebés, la dermatitis seborreica se conoce como costra láctea. La costra láctea es como se denomina a la dermatitis seborreica en los bebés de hasta 3 meses.
Los síntomas de la dermatitis seborreica pueden variar en intensidad y aparecen de forma intermitente. Los brotes pueden aparecer repentinamente, especialmente en momentos de estrés intenso o prolongado.
El diagnóstico de la dermatitis seborreica generalmente esta basado en la apariencia de la piel y la localización de las áreas afectadas. El diagnóstico se basa en el aspecto y la localización de las lesiones cutáneas.
DERMATITIS SEBORREICA: Qué es y cómo se trata? - Recomendaciones de un dermatologo
El tratamiento de la dermatitis seborreica tiene como objetivo controlar los síntomas y reducir los brotes. La dermatitis seborreica suele responder muy bien a los tratamientos. La dermatitis seborreica es una condición crónica pero manejable.
Con el cuidado adecuado del cuero cabelludo, el uso de productos medicados y la atención a los factores desencadenantes, es posible controlar los síntomas y mejorar la calidad de vida.
¿Qué causa la dermatitis seborreica?
Los médicos no han identificado una única causa de la dermatitis seborreica; esta patología puede ser causada por la combinación de varios factores, como:
- Estrés
- Piel o cuero cabelludo grasos
- Proliferación excesiva de hongos presentes de manera natural en la piel
- Algunas patologías médicas o medicamentos
- Clima seco y frío
- Genética (se cree que es hereditario)
La biblioteca nacional de medicina nos confirma que puede deberse a la combinación de factores como son; cambios en el funcionamiento de la barrera cutánea, actividad de las glándulas sebáceas, hongos levaduriformes llamados Malassezia, que viven en la piel, principalmente en zonas con más glándulas sebáceas o por los genes. Se desconoce la causa exacta de la dermatitis seborreica. Se desconoce la causa exacta de la dermatitis seborreica. Puede deberse a una combinación de factores:
- Actividad de las glándulas sebáceas
- Hongos levaduriformes llamados Malassezia, que viven en la piel, principalmente en zonas con más glándulas sebáceas
- Cambios en el funcionamiento de la barrera cutánea
- Sus genes
En los bebés, se cree que la causa de la costra láctea es una excesiva producción de sebo (un cuero cabelludo graso) asociada a una proliferación excesiva de hongos, lo que causa la inflamación.
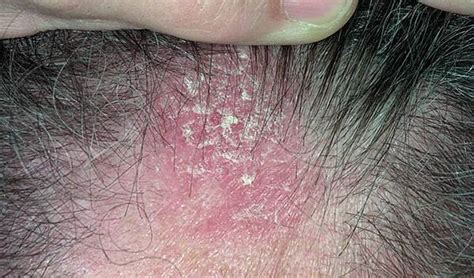
Factores de riesgo
Los factores de riesgo incluyen:
- Estrés o cansancio
- Climas extremos
- Piel grasosa o problemas de piel como el acné
- Consumo excesivo de alcohol o uso de lociones que contienen alcohol
- Obesidad
- Trastornos del sistema nervioso, como la enfermedad de Parkinson, un traumatismo craneal o un accidente cerebrovascular
- Tener VIH/sida
Dermatitis por Estrés
La dermatitis por estrés es una afección en la que el estrés emocional se refleja en la piel, provocando síntomas como irritación, enrojecimiento y picor. Los brotes pueden aparecer repentinamente, especialmente en momentos de estrés intenso o prolongado. Si tus brotes de dermatitis ocurren principalmente durante momentos de alta tensión o ansiedad, es probable que se trate de dermatitis por estrés.
Aunque el término "dermatitis por estrés" no es un diagnóstico clínico formal según manuales de diagnóstico como el DSM-5-TR, se utiliza habitualmente para describir manifestaciones cutáneas que se producen o empeoran durante periodos de estrés psicológico grave.
El sistema nervioso y la piel están profundamente conectados. Tu piel es un reflejo directo de tu bienestar emocional. Cuidar de tu piel es, ante todo, cuidar de ti mismo.
Relación entre la piel, el sistema nervioso y el estrés emocional
La piel y el sistema nervioso están estrechamente relacionados tanto anatómica como funcionalmente, ya que ambos derivan del ectodermo durante el desarrollo embrionario.
El estrés emocional puede activar el eje hipotálamo-hipófisis-suprarrenal, lo que conduce a la liberación de cortisol, una hormona que puede alterar la barrera cutánea, reducir la producción de lípidos y aumentar la susceptibilidad a infecciones e irritaciones. El cortisol, conocido como la "hormona del estrés", tiene un impacto directo en la salud de la piel.
Otros mediadores, como las citocinas proinflamatorias y los neuropéptidos, contribuyen a la inflamación y el picor.
La dermatitis por estrés se considera una manifestación psicosomática: el estrés emocional se traduce en síntomas físicos a través de mecanismos neuroinmunológicos. Por eso, el tratamiento requiere un enfoque integrado que tenga en cuenta tanto los aspectos dermatológicos como los psicológicos.
Síntomas y manifestaciones cutáneas de la dermatitis por estrés
La dermatitis por estrés se manifiesta con síntomas cutáneos que pueden variar en intensidad y duración. Las manifestaciones más comunes son:
- Picor intenso: suele ser el primer síntoma, puede empeorar en situaciones de ansiedad o tensión.
- Enrojecimiento: la piel aparece inflamada, caliente y enrojecida. Los síntomas incluyen enrojecimiento en las mejillas, frente y alrededor de los ojos.
- Vesículas: en algunos casos aparecen pequeñas ampollas llenas de líquido.
- Descamación: la piel se descama y se vuelve seca y áspera.
- Engrosamiento: en las formas crónicas, la piel puede engrosarse al rascarse de forma repetida.
- Lesiones por rascado: el prurito puede llevar al rascado compulsivo, lo que puede provocar excoriaciones.
Estos síntomas pueden aparecer de repente o desarrollarse gradualmente. El estrés actúa como factor desencadenante o agravante, por lo que las manifestaciones cutáneas pueden empeorar durante periodos de especial tensión emocional.
En algunos casos, la dermatitis por estrés puede resolverse espontáneamente una vez pasado el acontecimiento estresante. Sin embargo, si el estrés persiste, la afección puede volverse crónica, alternando entre fases de remisión y reagudizaciones.
Es importante destacar que la dermatitis por estrés no es una enfermedad contagiosa. Su impacto afecta principalmente a la calidad de vida, ya que el malestar físico se suma a la angustia psicológica. Reconocer los síntomas a tiempo e intervenir con un enfoque integrado es crucial para el bienestar general.
Zonas del cuerpo más afectadas y síntomas sistémicos
La dermatitis por estrés puede afectar a diferentes zonas del cuerpo, pero algunas se ven afectadas con mayor frecuencia, por ejemplo:
- Las manos (como en la “dermatitis por estrés en las manos”)
- La cara
- El cuello
- Los pliegues cutáneos (codos, rodillas)
- El cuero cabelludo
Además de los síntomas cutáneos, pueden aparecer síntomas sistémicos relacionados con el impacto del estrés en el organismo, como:
- Alteraciones del sueño (el picor puede interferir en el descanso)
- Irritabilidad y ansiedad
- Fatiga y dificultad para concentrarse
Reconocer estos síntomas es importante para adoptar un enfoque terapéutico dirigido tanto a la salud de la piel como al bienestar psicológico.
Causas psicológicas y físicas de la dermatitis por estrés
La dermatitis por estrés es una afección multifactorial en la que se entrelazan elementos psicológicos y físicos. El estrés emocional, la ansiedad y las presiones ambientales pueden alterar el equilibrio del sistema inmunitario y la barrera cutánea, haciendo que la piel sea más vulnerable a la irritación y a la inflamación.
En particular, el estrés crónico puede aumentar la producción de cortisol, que, cuando se presenta en exceso, debilita las defensas naturales de la piel y favorece la aparición de lesiones dermatológicas. Factores ambientales como la contaminación, las variaciones climáticas y la exposición a agentes irritantes también pueden actuar como desencadenantes en individuos predispuestos. Asimismo, la predisposición genética, la presencia de otras enfermedades cutáneas y el estilo de vida también desempeñan un papel importante.
La gestión del estrés mediante técnicas de relajación, apoyo psicológico y modificaciones conductuales puede influir positivamente en el curso de la enfermedad.
Reconocimiento y diagnóstico
El diagnóstico de la dermatitis por estrés se basa en una cuidadosa evaluación clínica y en la exclusión de otras afecciones cutáneas. El dermatólogo recoge una anamnesis detallada, investigando la historia de los síntomas, los factores desencadenantes y el contexto psicológico del paciente.
Un examen objetivo permite evaluar las características de las lesiones cutáneas, mientras que las posibles pruebas de laboratorio o pruebas de alergia se utilizan para excluir otras causas de dermatitis. El diagnóstico de la dermatitis por estrés es, por tanto, un diagnóstico por exclusión, basado en la ausencia de otros factores etiológicos evidentes y en la presencia de un vínculo temporal claro entre el estrés y las manifestaciones cutáneas.
En algunos casos, el dermatólogo puede solicitar la colaboración de un psicólogo o psiquiatra para investigar los aspectos emocionales que contribuyen al cuadro clínico. Un enfoque multidisciplinar es fundamental para establecer un proceso terapéutico eficaz y personalizado.
Evolución, complicaciones y signos que no deben pasarse por alto
La dermatitis por estrés puede tener un curso variable, con fases de mejoría y empeoramiento vinculadas al curso del estrés emocional. En algunos casos, la afección puede volverse crónica, con recurrencias frecuentes en respuesta a situaciones estresantes.
Las principales complicaciones son la infección secundaria de las lesiones debido al rascado y la alteración de la barrera cutánea, así como el impacto psicológico negativo sobre la calidad de vida. Es importante no subestimar los signos de alarma, como:
- La aparición de lesiones exudativas y dolorosas o costras amarillentas (posible signo de infección bacteriana)
- La rápida extensión de las manifestaciones cutáneas
- La asociación con síntomas sistémicos como fiebre o malestar general
El empeoramiento repentino de los síntomas o la falta de respuesta al tratamiento domiciliario también requieren una rápida evaluación médica. Un enfoque oportuno y multidisciplinar es esencial para prevenir complicaciones y mejorar el pronóstico a largo plazo.
Tratamientos y Remedios para la Dermatitis Seborreica y por Estrés
El tratamiento de la dermatitis seborreica tiene como objetivo controlar los síntomas y reducir los brotes. La dermatitis seborreica suele responder muy bien a los tratamientos. El problema es que al producirse por una reacción inmune anómala a la propia microbiota, va a ser un trastorno crónico, con brotes que alternan con periodos de mejoría. Por esta razón, pautamos tratamientos de choque para controlar los brotes de dermatitis seborreica de forma rápida y tratamientos de mantenimiento con el objetivo de prevenir que reaparezca.
Las escamas y la resequedad de la piel se pueden tratar con champues de venta libre para la caspa o medicados. Usted puede comprarlos en la farmacia sin receta médica. Busque un producto que diga en la etiqueta que es para tratar la dermatitis seborreica o la caspa. Estos productos contienen ingredientes tales como ácido salicílico, alquitrán de hulla, zinc, resorcinol, ketoconazol o sulfuro de selenio. Use el champú de acuerdo con las instrucciones de la etiqueta.
Para la dermatitis seborreica en el cuero cabelludo, elige un champú antimicótico, como el ketoconazol en primera instancia para mejorar la picazón. Después, para el mantenimiento, utiliza un champú muy suave diseñado específicamente para cueros cabelludos sensibles.
Para las formas del cuero cabelludo, se indica champús sulfonados suaves con ciclopiroxolamina, con o sin ácido salicílico al 2%. Los glucocorticoides de baja potencia, utilizados únicamente los primeros días, son útiles.
Tras la limpieza, la piel se puede mostrar tirante y nada confortable, por lo que es importante hidratarla con ingredientes activos que disminuyan los síntomas. En la cara debes usar un seborregulador que contenga ácido salicílico durante los periodos de brotes agudos.
Uno de los pasos más importantes para cuidar este tipo de enfermedades es una buena limpieza para eliminar el exceso de grasa. Para ello debes usar productos seborreguladores que controlen el exceso de grasa sin astringirla al completo. La limpieza es un punto muy importante para el cuidado de este problema cutáneo. Debes usar los productos adecuados que alivien las molestias y síntomas.
A modo preventivo un gel de limpieza seborregulador bioderma gel moussant, ayuda a eliminar la grasa de nuestra piel y la mantiene limpia.
Para los casos graves, el proveedor de atención médica probablemente recetará ya sea un champú, una crema, un ungüento o una loción que contenga una dosis más fuerte de los medicamentos anteriores, o que contengan alguno de los siguientes medicamentos:
- Ketoconazol
- Ciclopirox
- Sulfacetamida de sodio
- Un corticosteroide
- Tacrolimus o pimecrolimus (medicamentos que inhiben el sistema inmunitario)
Si es posible, se deben evitar los corticoides tópicos en caso de dermatitis seborreica. Mientras actúan, pueden llegar a producir pequeñas lesiones parecidas al acné en estas áreas que cuentan con abundantes glándulas sebáceas. Además, pueden provocar rosácea si se utilizan regularmente.
Tu dermatólogo puede prescribirte cremas antimicóticas (que contengan ketoconazol o ciclopiroxolamina) para combatir el hongo pityrosporum ovale. Los tratamientos locales a base de litio también resultan eficaces. Se recomienda un tratamiento de mantenimiento prolongado también para estabilizar los brotes.
Es probable que se requiera de fototerapia, un procedimiento médico en el cual su piel se expone cuidadosamente a la luz ultravioleta.
La luz solar puede mejorar la dermatitis seborreica.

Tratamiento y remedios para la dermatitis por estrés
El tratamiento de la dermatitis por estrés requiere un enfoque integrado que tenga en cuenta tanto la salud cutánea como la emocional. Las terapias dermatológicas y los tratamientos tópicos tienen como objetivo reducir la inflamación, el picor y restaurar la barrera cutánea, utilizando cremas hidratantes, emolientes, corticosteroides tópicos y, en casos graves, inmunomoduladores.
Es importante evitar el rascado, que puede empeorar las lesiones y favorecer la infección. Los medicamentos contra el picor y los vendajes protectores pueden ser útiles. Sin embargo, la terapia dermatológica por sí sola puede no ser suficiente si no se abordan las causas emocionales subyacentes.
Las intervenciones de apoyo psicológico como la psicoterapia, las técnicas de relajación, la atención plena y, en algunos casos, el apoyo farmacológico, pueden ayudar a controlar el estrés y prevenir las recidivas. La terapia cognitivo-conductual, en particular, ha demostrado su eficacia para modificar los pensamientos disfuncionales relacionados con el estrés y mejorar las estrategias de afrontamiento.
Estilo de vida y técnicas de control del estrés
Los hábitos cotidianos pueden tener un impacto significativo en la salud de la piel. Algunos comportamientos pueden favorecer la aparición de la dermatitis por estrés, mientras que otros pueden ayudar a prevenirla y controlarla.
Entre los factores de riesgo se encuentran el tabaquismo, una dieta rica en azúcares y grasas, una hidratación deficiente, la exposición a agentes irritantes y la falta de actividad física. En cambio, un estilo de vida saludable puede reforzar la barrera cutánea y mejorar la resistencia al estrés. En concreto, es importante:
- Seguir una dieta equilibrada, rica en fruta, verdura y cereales integrales y baja en alimentos procesados. Una dieta rica en antioxidantes, ácidos grasos omega-3 y vitaminas es crucial para reducir la inflamación en la piel.
- Beber al menos 1,5-2 litros de agua al día para mantener la piel hidratada.
- Hacer ejercicio con regularidad, prefiriendo los deportes al aire libre. La actividad física moderada y regular también tiene un efecto protector, ya que favorece la liberación de endorfinas y ayuda a mejorar la calidad del sueño.
- Evitar fumar y limitar el consumo de alcohol.
- Cuidar el sueño, intentando dormir al menos 7-8 horas por noche.
Además de los hábitos de vida, existen técnicas específicas para controlar el estrés y prevenir la recaída de la dermatitis, como:
- El mindfulness y la meditación
- El entrenamiento autógeno y la relajación progresiva
- El yoga y el Tai Chi
- Las técnicas de respiración diafragmática
- La escritura expresiva y escribir un diario.
Integrar estas estrategias en la rutina diaria puede marcar la diferencia a la hora de prevenir y reducir la dermatitis por estrés. Sin embargo, cada persona es única y puede requerir un tratamiento personalizado, con el posible apoyo de un profesional.

Cuándo acudir al médico o al psicólogo
La dermatitis por estrés puede tener un impacto significativo en la calidad de vida. Es importante reconocer cuándo es necesario buscar ayuda de un médico o de un psicólogo, por ejemplo:
- Si los síntomas cutáneos persisten o empeoran a pesar del uso de remedios caseros.
- Si la dermatitis interfiere en las actividades diarias, el sueño o las relaciones sociales.
- Si se observan signos de infección como pus, dolor intenso o fiebre.
- Si el estrés emocional parece incontrolable o va acompañado de síntomas de ansiedad o depresión.
- Si se experimenta una sensación de impotencia o frustración relacionada con la afección cutánea.
Un enfoque adecuado e integrado puede mejorar tanto la salud de la piel como el bienestar psicológico.
Tabla resumen de tratamientos
| Tipo de Tratamiento | Descripción | Ejemplos |
|---|---|---|
| Champús Medicados | Para controlar la caspa y la inflamación en el cuero cabelludo. | Ácido salicílico, alquitrán de hulla, ketoconazol, sulfuro de selenio. |
| Cremas Antimicóticas | Para combatir infecciones por hongos en la piel. | Ketoconazol, ciclopiroxolamina. |
| Corticosteroides Tópicos | Para reducir la inflamación y el picor. | Glucocorticoides de baja potencia (uso limitado). |
| Inmunomoduladores | Para casos graves donde se necesita inhibir la respuesta inmunitaria. | Tacrolimus, pimecrolimus. |
| Fototerapia | Exposición controlada a luz ultravioleta para reducir la inflamación. | Uso en casos severos y bajo supervisión médica. |
| Apoyo Psicológico | Terapias para manejar el estrés y la ansiedad que desencadenan la dermatitis. | Psicoterapia, técnicas de relajación, mindfulness. |
La dermatitis por estrés puede ser una señal de nuestro cuerpo para indicarnos que necesitamos cuidarnos de una forma más profunda y consciente.
tags: #dermatitis #seborreica #en #la #cara #por