Las enfermedades autoinmunes hacen que el sistema inmunológico ataque sus propios tejidos. Una de esas áreas que puede verse afectada es la piel. En ocasiones, este sistema pierde la tolerancia frente a estructuras propias y reacciona contra sus propios tejidos. La piel no es un órgano aislado, sino que está profundamente conectada con nuestro sistema inmunitario.
El avance de las enfermedades autoinmunes y su manifestación en la piel abre un campo de investigación, tanto para profundizar en la clarificación de sus orígenes y causas como para incrementar la eficacia de los tratamientos. Esta patología consiste, básicamente, en el hecho de que el sistema inmunitario ataca los tejidos sanos propios porque viene a confundirlos con tejidos ajenos. Los orígenes de la enfermedad autoinmune pueden ser diversos, desde la genética a causas hormonales o el crecimiento anormal de células en tejidos (neoplasia).
Pero también se atribuye a algunos microorganismos (bacterias y virus) e, incluso a la acción de fármacos, la capacidad de desencadenar cambios que puedan confundir al sistema inmunitario.
Enfermedades autoinmunes y su impacto en la piel - #EspecialMSP
El Rol del Dermatólogo
En la “dermatología médica” podemos encontrar, a grandes rasgos, dos grupos de enfermedades. Por un lado, aquéllas que tienen una expresión exclusiva o predominante en la piel, motivo evidente por el que el dermatólogo se convierte, en este caso, en el referente natural encargado de su estudio y tratamiento. Y por otro, tenemos aquellas enfermedades en las que la piel es un órgano más de los que pueden verse involucrados en el proceso patológico y que englobamos de una manera genérica bajo el término “enfermedades sistémicas”. El papel del dermatólogo en el diagnóstico de este segundo grupo de enfermedades dada la accesibilidad natural de la piel a su estudio es fundamental, pero también es obligado asumir el liderazgo de su seguimiento y tratamiento cuando el órgano afecto es de forma predominante la piel.
Los tratamientos para aliviar o eliminar el impacto de las enfermedades autoinmunes en la piel únicamente pueden ser prescritos por el dermatólogo, ya que la sintomatología puede adoptar formas variadas y complejas, que exigen también una amplia gama de tratamientos y su correcta aplicación para ser eficaces. La diversa localización de ampollas, rojeces u otras alteraciones en la piel influyen también en su mayor o menor carácter debilitante y en el impacto a nivel psicológico, laboral y social.
Si has notado lesiones persistentes, cambios de coloración o brotes que no terminan de resolverse, merece la pena valorarlo con calma. En nuestra clínica dermatológica en Madrid realizamos una evaluación completa y personalizada para descartar o confirmar posibles enfermedades autoinmunes con manifestación cutáneas. Reconocer estas señales de forma precoz permite iniciar un estudio adecuado, coordinando el tratamiento con otras especialidades si fuera necesario.
El dermatólogo puede recomendarle que trabaje con un fisioterapeuta o un terapeuta ocupacional para ayudarlo a aliviar el dolor, mejorar la fuerza y movilidad, y mantener la independencia a fin de completar las tareas diarias. Es posible que deba aplicar una pomada, una crema o una loción en el área afectada para ayudar a reducir los molestos síntomas relacionados con la dermatopatía.
Grupo Español de Dermatología en las Enfermedades Autoinmunes y Sistémicas (GEDEAS)
En el seno de la Academia Española de Dermatología (AEDV) han nacido y desarrollado numerosos grupos de trabajo, algunos de ellos con una gran tradición y una historia de casi medio siglo. La contribución docente e investigadora de todos estos grupos ha sido y sigue siendo vital en la dermatología española, plenamente adaptada a la constante evolución de nuestra especialidad y a las necesidades de cada momento.
Para profundizar y dinamizar las necesidades en cada uno de estos campos, la AEDV cuenta en la actualidad con un total de 18 grupos de trabajo, siendo el Grupo Español de Dermatología en las Enfermedades Autoinmunes y Sistémicas (GEDEAS) el último en constituirse. Su nacimiento se gestó en los albores del año 2014 con el fin de recoger y plasmar las inquietudes de una serie de académicos interesados en un grupo de enfermedades que, como son las enfermedades autoinmunes y sistémicas, ocupan un lugar importante en el campo de la dermatología, tanto por su número como por la complejidad y repercusión que pueden tener en la vida del paciente que las sufre. A nuestro entender, de esta forma se llenaba un vacío que hasta ese momento existía en el amplio abanico de grupos de trabajo que en el seno de la Academia ya desarrollaban su actividad, fiel reflejo como ya hemos comentado de la complejidad y extensión de nuestra especialidad.
El campo de interés del GEDEAS se centraría en este último grupo de procesos. De esta forma tendrían interés especial las enfermedades autoinmunes que incluirían no solo las enfermedades sistémicas autoinmunes del tejido conectivo sino también aquellos procesos que desarrollan autoinmunidad limitada a la piel y que estarían representados fundamentalmente por las enfermedades ampollares, sin olvidar las vasculitis, las enfermedades autoinflamatorias, la enfermedad del injerto contra el huésped, las toxicodermias graves, las dermatosis reactivas como el pioderma gangrenoso o el síndrome de Sweet, las enfermedades paraneoplásicas hereditarias o no, entre otros.
Objetivos del GEDEAS:
- Promover la prevención, el estudio y el tratamiento de las enfermedades autoinmunes en sentido amplio (incluyendo las enfermedades ampollares autoinmunes) y de todas aquellas enfermedades que además de la piel puedan verse involucrados otros órganos internos.
- Fomentar estudios, trabajos y proyectos de investigación en este grupo de enfermedades.
- Facilitar la creación de protocolos y guías de actuación comunes en las enfermedades de este tipo que por su frecuencia o gravedad tengan una mayor repercusión en la clínica.
- Aglutinar a los profesionales con interés y dedicación a este grupo de procesos.
- Defender el papel de dermatólogo no solo en el diagnóstico sino también en el seguimiento y tratamiento de estas enfermedades, en especial cuando el principal órgano afecto sea la piel, sin olvidar que en muchas ocasiones precisan de una visión multidisciplinar.
- Facilitar la difusión y el conocimiento, a la sociedad en general, de estas enfermedades, incrementando la sensibilización hacia las mismas.
- Ofrecer nuestra colaboración activa con asociaciones de pacientes.
- Crear vínculos con los grupos de trabajo de otras sociedades que, como la de reumatología o medicina interna, reconocen el interés en este grupo de enfermedades.
Tras ser aceptada la propuesta de grupo de trabajo en el seno de la Asamblea General de la AEDV en el Congreso Nacional de Dermatología celebrado en Sevilla en el año 2015, la primera reunión del GEDEAS tuvo lugar en el año 2016 durante la celebración del Congreso Nacional de Dermatología en Zaragoza. Esta fue una reunión meramente administrativa con el fin de constituir el grupo mediante la aprobación del reglamento interno, del listado de los miembros fundadores y el nombramiento de un coordinador/a.
Aunque la realización de esta primera reunión en el seno del Congreso Nacional nos facilitó la infraestructura necesaria para su celebración, también supuso ciertas limitaciones en el tiempo destinado a la exposición de trabajos e incompatibilidades de horario de muchos de los miembros que no pudieron asistir. Es por ello que el próximo objetivo del grupo es intentar poner en marcha la celebración de las reuniones científicas del GEDEAS fuera del marco del Congreso Nacional, buscando un hueco en el denso calendario de reuniones científicas que a lo largo del año se llevan a cabo en nuestra especialidad.
Enfermedades Autoinmunes Específicas y Autoanticuerpos
Las enfermedades autoinmunes sistémicas son un grupo de patologías crónicas de causa desconocida cuyo mecanismo patogénico se basa en la disfunción del sistema inmunitario. Estas enfermedades pueden afectar a múltiples órganos o sistemas, lo que exige un enfoque multidisciplinar en su diagnóstico y tratamiento. Entre las EAS más frecuentes se encuentran el lupus eritematoso sistémico, la dermatomiositis, la esclerosis sistémica y el síndrome de Sjögren.
A continuación, se describen algunas enfermedades autoinmunes específicas y los autoanticuerpos asociados:
Síndrome de Sjögren (SS)
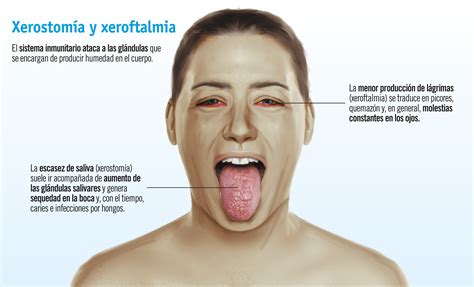
El síndrome de Sjögren (SS) es una de las enfermedades autoinmunes (EAI) más frecuentes. Se define como una epitelitis linfocitaria de las glándulas exocrinas y del epitelio de múltiples órganos. El compromiso de las glándulas lagrimales y salivales se expresa clínicamente con xerostomía y xeroftalmia (síndrome seco o sicca syndrome).
Hasta un tercio de los pacientes tiene complicaciones extraglandulares, que en ocasiones pueden ser graves. Puede presentarse solo (SS primario) o asociado a otras enfermedades reumáticas (SS secundario), principalmente al lupus eritematoso sistémico (LES), a la artritis reumatoide (AR) o en el contexto de diversos síndromes de solapamiento.
La hiperactividad de los linfocitos B es una característica primordial en el SS. Se expresa con una llamativa hipergammaglobulinemia y la producción de autoanticuerpos (AAc). Uno de sus rasgos distintivos es la alta prevalencia de AAc anti-SSA/Ro y anti-SSB/La; tanto es así que forma parte de los criterios diagnósticos del SS primario.
Se han propuesto varias clasificaciones para el diagnóstico de SS, siendo la más empleada y aceptada la del 2002. Entre los criterios se incluyen síntomas subjetivos de sequedad oral y ocular, además de pruebas dirigidas a objetivar la disminución de las secreciones glandulares salivales y lagrimales responsables de los síntomas de sequedad, la histopatología de las glándulas salivales y la presencia de Ac anti-SSA/Ro y anti-SSB/La. Recientemente, el American College of Rheumatology (ACR) ha propuesto una nueva clasificación, en un intento de optimizar el diagnóstico y poder establecer subgrupos de pacientes con una cierta homogeneidad. En esta los criterios son: 1) presencia de anti-SSA/Ro y/o anti-SSB/La o factor reumatoide positivo más anticuerpos antinucleares (ANA) a título ≤ a 1:320; 2) biopsia de glándula salival menor con focos de sialoadenitis linfocitaria; y 3) queratoconjuntivitis seca con un score de tinción ocular (con verde de lisamina o fluoresceína) ≤ de 3. Para establecer el diagnóstico de SS se deben cumplir al menos 2 criterios. Tiene una sensibilidad y especificidad del 93% y 95%, respectivamente.
Respecto a la clasificación del año 2002 se eliminaron los criterios relativos a los síntomas subjetivos de sequedad ocular y oral, así como las pruebas funcionales o morfológicas de las glándulas salivales (con baja especificidad) y el test de Schirmer para medir la producción lagrimal. La nueva clasificación no distingue entre SS primario y secundario. Debido a que aún no hay consenso, el ACR y la Liga Europea Contra el Reumatismo (EULAR) han designado un grupo de trabajo para unificar criterios.
Autoanticuerpos en el síndrome de Sjögren
Los ANA están presentes entre el 60% y el 80% de los pacientes con SS, y el patrón de inmunofluorescencia habitual es el nuclear moteado fino y el citoplasmático.
Las células epiteliales de las glándulas salivales parecen cumplir un rol en la iniciación y desarrollo de la respuesta inmune local en el SS, siendo capaces de intervenir en la exposición de los Ag SSA/Ro y SSB/La al sistema inmune mediante una apoptosis elevada y liberación de autoantígenos (AAg). Estos AAc son los únicos marcadores serológicos contemplados en la clasificación del ACR del año 2002. Sin embargo, la detección de ANA (a título≥1:320) más la presencia de factor reumatoide pueden ser considerados equivalentes a la presencia de anti-SSA/Ro y SSB/La según los nuevos criterios.
La presencia de anti-SSA/Ro 52 y 60kDa coexiste en una alta proporción de pacientes con SS. Por orden de frecuencia se detectan Ac anti-SSA/Ro 52 (67%), anti-SSA/Ro 60 (52%) y anti-SSB/La (49%). El Ac anti-SSA/Ro puede aparecer en solitario, pero es muy raro que lo haga el anti-SSB/La, que casi siempre aparece junto al anti-SSA/Ro. Sin embargo, se ha observado que la presencia del anti-SSB/La es el marcador inmunológico más específico. La presencia de estos AAc se ha relacionado con una mayor duración de la enfermedad antes del diagnóstico, extensa infiltración linfocitaria de las glándulas salivales menores, disfunción glandular exocrina grave y aumento recurrente del tamaño parotídeo. Asimismo, títulos elevados de anti-SSA/Ro y anti-SSB/La se han asociado con una alta prevalencia de afectación extraglandular, siendo la vasculitis la más alarmante. Los niveles de estos AAc se mantienen estables durante el curso de la enfermedad.
Dermatomiositis (DM)
La dermatomiositis (DM) es otra EAI que se asocia a la presencia de AAc. Pertenece al grupo de las miopatías inflamatorias idiopáticas (MII), junto a la polimiositis (PM) y a la miositis por cuerpos de inclusión. Afecta al músculo esquelético, a la piel y, a veces, a otros órganos como el pulmón, el corazón y las articulaciones. Hay variantes clínicas como la DM clásica, que tiene compromiso muscular y cutáneo; la DM amiopática, donde hay daño cutáneo característico en ausencia de miositis clínica o analítica; DM hipomiopática, cuando las manifestaciones cutáneas se asocian a evidencia de miositis subclínica (elevación de enzimas musculares); DM postmiopática, cuando pacientes con DM clásica previa presentan recuperación de la miositis, pero persisten las alteraciones cutáneas; y DM sine dermatitis, en la que no hay enfermedad cutánea evidente pero la biopsia muscular demuestra características histológicas de DM.
Ante la sospecha de una DM debe procederse a la determinación de ANA mediante IFI sobre células HEp-2, pero este no es un método sensible ni tampoco tiene un patrón de fluorescencia específico, aunque los más frecuentes son el nuclear moteado fino y el citoplasmático granular. Es por eso que en caso de sospecha de DM o cualquier MII, hay que investigar también la presencia de AAc específicos. En algunos laboratorios se procede de manera inversa, investigando primero la existencia de AAc específicos agrupando antígenos (Ag) en perfiles de inmunoblot para su detección, que tiene alta sensibilidad. En el caso de algunos AAc se puede confirmar su presencia mediante IFI sobre células HEp-2 porque presentan patrones específicos. Si hubiese dudas al respecto se emplea la técnica de inmunoprecipitación, que es el gold standard. Existen a día de hoy métodos de enzimoinmunoanálisis (ELISA) y quimioluminiscencia que permiten cuantificar algunas especificidades, como el anti-Jo1.
En pacientes con DM hay una fuerte asociación entre la presencia de determinados AAc y fenotipos clínicos diferentes. Se pueden encontrar 2 tipos de AAc. El primer grupo está representado por los AAc asociados a miositis (AAM) y suelen estar presentes en pacientes con otras EAI, como los síndromes de solapamiento. El segundo grupo corresponde a los AAc específicos de miositis (AEM), virtualmente ausentes en otras EAI y distrofias musculares. Estos AEM son habitualmente excluyentes entre sí. La presencia de un AAc no es un criterio diagnóstico de DM, pero su estudio es de utilidad para definir subgrupos clínicos más homogéneos y aportar valor pronóstico. Aún no queda claro por qué surgen y si desempeñan un papel patológico en el proceso de la enfermedad, pero hay indicios que apoyan su relevancia fisiopatológica.
Anticuerpos específicos de miositis
Se pueden encontrar varios tipos de anticuerpos específicos de miositis:
- Anticuerpos anti-Jo1 y otros anticuerpos antisintetasa
- Anticuerpos anti-Mi-2
- Anticuerpos anti-signal recognition particle
- Anticuerpos anti-MDA5/CADM 140
- Anticuerpos anti-p155/140 o anti-TIF1-gamma
- Anticuerpos anti-MJ/NXP2
Cada uno de estos anticuerpos se asocia con diferentes manifestaciones clínicas y pronósticos en pacientes con dermatomiositis.
Unidades de Enfermedades Autoinmunes
La razón de crear una Unidad de Enfermedades Autoinmunes se basa en el conocimiento de estas lesiones y para servir de punto de referencia de otras especialidades y de otros centros. En esta Unidad de Enfermedades Autoinmunes se controlan pacientes afectos de las connectivopatias más frecuentes, fundamentalmente pacientes con Lupus Eritematoso, Esclerodermia y Dermatomiositis. Otras enfermedades de origen autoinmune que integramos en esta Unidad son las Vasculitis, las Aftosis/Enfermedad de Behçet y la Sarcoidosi.
Para optimizar el funcionamiento de la Unidad y la colaboración con otras especialidades, se sigue una protocolización básica y común a todas las patologías. En primer lugar, todos los pacientes son registrados en una base de datos recogiendo las características epidemiológicas y clínicas, así como los estudios complementarios, tratamientos prescritos y la evolución. Los pacientes son explorados en cada visita y se valora practicar el mismo día de la visita una biopsia cutánea para el estudio histológico y de inmunofluorescencia directa si es conveniente. Asimismo se solicita un estudio analítico adecuado a cada patología. Otras exploraciones complementarias que se practican en el mismo Servicio de Dermatología son las de estudio de Fotobiología.
Posteriormente, la instauración del tratamiento y el seguimiento de estos pacientes se realiza en la misma Unidad de Enfermedades Autoinmunes, cogiendo como referencia diferentes guías de actuación publicadas a nivel nacional e internacional. Por otra parte, para un correcto seguimiento y tratamiento de los pacientes es básica y constante la colaboración con otras especialidades, sobre todo con Reumatología, Nefrología, Oftalmología y Neumología. Asimismo, es fundamental el conocimiento de nuestra Unidad a nivel internacional, colaborando actualmente con la EUSCLE (European Society of Cutaneous Lupus Erythematosus) para la integración de nuestros pacientes en una base de datos europea y para nuestra participación en ensayos clínicos.
Diagnóstico y Tratamiento
Es de vital importancia la coordinación interdisciplinar en el diagnóstico y tratamiento de los pacientes con enfermedades ampollosas autoinmunes.
El diagnóstico incluye:
- Diagnóstico histológico: En el mismo día en el que el paciente es evaluado clínicamente, se le realiza una biopsia de una de las lesiones de la piel o de las mucosas.
- Diagnóstico mediante inmunofluorescencia indirecta y ELISA: Una muestra de sangre que se obtiene del paciente en el momento de la consulta, permite cuantificar el título de autoanticuerpos circulantes.
Los tratamientos también pueden ser muy diversos, desde el farmacológico a la aplicación de pomadas y cremas, y hasta el recurso a la cirugía en algunos casos.
Algunos tratamientos incluyen:
- Rituximab
- Sulfona
- Tetraciclinas y nicotinamida
- Ciertos antibióticos, entre los que se incluyen derivados de tetraciclinas y eritromicina, poseen una acción antiinflamatoria además de la bactericida-bacterioestática. Este hecho ha permitido su utilización en procesos que tienen un mecanismo inmunológico en su desencadenamiento. Además, dada la ausencia de importantes efectos secundarios ha permitido su empleo en personas mayores.
Contamos con una amplia experiencia en tratamientos quirúrgicos de gran precisión, como la cirugía de Mohs.
tags: #dermatologia #enfermedades #autoinmunes