La dermatología especializada en labios abarca una amplia gama de tratamientos y diagnósticos para mantener la salud y estética de esta área facial tan importante. Desde rellenos con ácido hialurónico hasta el tratamiento de lesiones vasculares como los lagos venosos, los dermatólogos ofrecen soluciones personalizadas para cada paciente.

Rellenos de Ácido Hialurónico para Labios
Si buscas unos labios más grandes y de forma natural, esto se puede lograr gracias al ácido hialurónico. Los rellenos que utilizamos de Ácido Hialurónico contienen lidocaína, un anestésico local. Con el tiempo, los labios se agrietan y se vuelven más ásperos. Las arrugas verticales que aparecen en la parte superior del labio también se pueden tratar.
En nuestro centro, un profesional especialista en medicina estética te aconsejará el mejor tratamiento labial. Después de la intervención, se hará un masaje de la zona tratada, en algunos casos por el propio paciente, en las primeras 48 horas. No es necesario realizar ningún otro tratamiento posterior, salvo en aquellos casos que el dermatólogo lo indique. No es habitual ningún efecto secundario importante. Puede aparecer un pequeño hematoma o edema en el lugar de la inyección que dura unos pocos días. En función de la sustancia utilizada, tendremos tratamientos más o menos largos, siendo la duración media de 6 a 8 meses.
Además, el ácido hialurónico en el rostro se aplica para mejorar la piel de un modo natural. Es muy frecuente que con la edad y el peso de los pendientes esta zona quede adelgazada y con arrugas. Los resultados estéticos de los implantes de relleno con ácido hialurónico son inmediatos ya que la sustancia inyectada rellena las arrugas.
Los rellenos dérmicos actuales fluyen con suavidad, por lo que resulta fácil de inyectar y repartir uniformemente, pero además algunos contienen lidocaína para reducir la incomodidad que pudiera surgir durante el tratamiento. Después de la inyección puede observarse enrojecimiento, hinchazón y hematoma en el punto de aplicación de la aguja.
ÁCIDO HIALURONICO en LABIOS 🚫 | Día tras Día ! RESULTADOS REALES 🔥
Lagos Venosos Labiales: Diagnóstico y Tratamiento
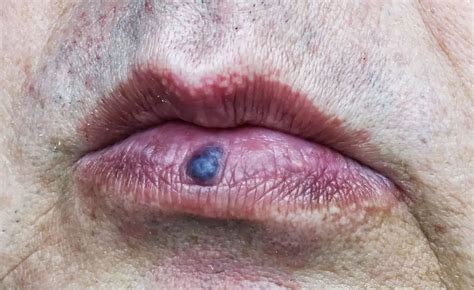
En la Unidad de Dermatología del Hospital La Moraleja contamos con un equipo de dermatólogos especializados en el diagnóstico y tratamiento de los lagos venosos en los labios. ¿Qué son los lagos venosos? Se trata de una lesión vascular benigna que se forma como consecuencia de la dilatación anormal de pequeños vasos sanguíneos superficiales. Su principal característica es que la sangre se acumula bajo la superficie de la piel, lo que le confiere a la pápula un tono color azul oscuro o púrpura que se blanquea temporalmente al ejercer presión sobre ella (diascopia positiva).
El lago venoso labial se puede llegar a confundir con otras lesiones cutáneas, pero tiene rasgos propios que evitan la confusión: su evolución es estable, no hay ulceración espontánea y no suele provocar complicaciones sistémicas ni transformarse en una lesión maligna. El lago venoso es frecuente en la zona de los labios, pero también puede aparecer en otras zonas expuestas habitualmente al sol como las orejas o el resto del rostro.
Causas de los Lagos Venosos en el Labio
Tratándose del lago venoso en el labio, las causas son variadas e incluyen factores degenerativos y ambientales que afectan a las venas superficiales y provocan la lesión. Su aparición se puede deber a:
- Exposición solar: El principal desencadenante es una exposición prolongada sin protección a la radiación ultravioleta. Esto genera un daño progresivo en las estructuras del soporte del endotelio venoso, lo que favorece la dilatación de los vasos. Algo que se podría evitar usando siempre en el rostro protección solar con un SPF alto y aplicando sobre los labios un bálsamo labial con factor de protección solar.
- Envejecimiento: Otro factor desencadenante de los lagos venosos en los labios es el envejecimiento fisiológico. A medida que pasan los años se produce una pérdida natural de la elasticidad de los tejidos, lo que afecta también a la pared vascular. Es esta pérdida de tonicidad la que favorece la acumulación de sangre en puntos determinados y acaba generando la formación del lago venoso.
- Otros factores: Además de los anteriores, se han identificado otros factores que pueden predisponer a la aparición de esta lesión. Entre ellos destacan los traumatismos mecánicos repetitivos en la región labial; el consumo de tabaco; procedimientos estéticos previos y la predisposición genética a padecer enfermedades vasculares.
Cómo Reconocer un Lago Venoso Labial
Es el especialista en dermatología el que está capacitado para determinar si una lesión en el labio es un lago venoso o se trata de otra cosa. Los síntomas que indican que se está en presencia de un lago venoso labial son:
- Hay una única lesión en forma de pápula redondeada en un tono azul o violáceo.
- Su tamaño está entre los 3 y los 10 milímetros de diámetro.
- Puede ser liso o presentar una ligera elevación sobre la superficie del labio.
- La textura es blanda.
- La lesión resulta indolora al tacto y tiene movilidad al desplazarla con los dedos.
- Al ejercer presión sobre ella se produce una palidez transitoria, lo que confirma que la lesión tiene un componente vascular.
Frente a otras lesiones pigmentadas o vasculares como los melanomas, los hemangiomas o los quistes mucosos, el lago venoso mantiene un patrón morfológico estable. No crece de forma rápida, no se ulcera espontáneamente ni produce secreciones. Mediante la observación y palpación de la lesión, el dermatólogo puede hacer su diagnóstico en consulta. No obstante, en caso de duda, se pueden hacer pruebas complementarias como una biopsia.
Tratamiento de un Lago Venoso en el Labio
En el lago venoso el tratamiento no siempre es necesario, porque en la mayoría de los casos no produce ninguna molestia. No obstante, si por su ubicación y tamaño el paciente siente presión o molestias al hablar o masticar, o si le causa problemas estéticos, se puede valorar su tratamiento.
El método terapéutico que más se aplica en la actualidad es el tratamiento con láser de Neodimio-YAG, que actúa mediante fototermólisis selectiva, destruyendo el vaso dilatado sin causar daño alguno en los tejidos circundantes. Este es un procedimiento ambulatorio mínimamente invasivo y con un alto porcentaje de éxito. En la mayoría de los casos basta con una o dos sesiones para hacer desaparecer el labio venoso totalmente.
Otra opción terapéutica es la escleroterapia, que consiste en inyectar en la lesión una sustancia esclerosante que hace que el vaso sanguíneo se cierre. Es una técnica eficaz, pero no se recurre tanto a ella por la especial sensibilidad de la zona del labio.
En aquellos casos en los que la lesión es particularmente grande, o si las técnicas menos invasivas no han sido eficaces, se puede recurrir a la extirpación mediante cirugía o a la electrocoagulación. Los efectos secundarios de estos tratamientos son leves y desaparecen en unos pocos días. En cualquier caso, deben aplicarse siempre bajo la supervisión de un profesional médico cualificado.
El lago venoso labial es una lesión que no debe generar preocupación en quien la padece, porque es totalmente benigna. Pero si genera molestias desde el punto de vista físico o estético, se puede eliminar mediante procedimientos que, en la mayoría de los casos, son mínimamente invasivos.
Características Generales de las Lesiones Benignas de la Mucosa Oral
Aunque en ocasiones es imprescindible el estudio histopatológico, en un alto porcentaje de casos la clínica permite diferenciar claramente las lesiones benignas de los procesos malignos más frecuentes en esta localización, el carcinoma epidermoide, o de otros como el melanoma, el angiosarcoma o el linfoma. El conocimiento de sus características permite tranquilizar de forma rápida al paciente, evitándole mantener el estado de preocupación importante que suelen comportar las lesiones orales.
Las características clínicas diferenciales fundamentales de las lesiones benignas de la mucosa oral respecto a las malignas son lógicamente las mismas que en cualquier otra zona. Deben establecerse en todos los casos mediante la anamnesis y la exploración física, tratando de recoger la información referente a todos los aspectos que se indican en la tabla II.
Por tratarse de una cavidad no visible de ordinario, salvo por un examen dirigido a este fin y a menudo inducido por alguna molestia o sensación especial cuando las lesiones alcanzan un cierto tamaño o causan alteraciones de la superficie, con frecuencia es imposible determinar el tiempo de evolución de una tumoración, ya que puede haber estado presente durante mucho tiempo sin que el paciente la haya detectado.
La localización de la lesión es importante, dadas las diferentes características y estructuras existentes en las distintas zonas de la cavidad oral. La mucosa que tapiza las paredes de la cavidad oral presenta glándulas salivales menores, pero es distinta la fibromucosa, con epitelio más fino y lámina propia más densa que la mucosa yugal del paladar blando y endolabial, que tiene más capas de células claras sin queratinización y tejido fibroso laxo. Los labios están recubiertos por una semimucosa con cierto grado de queratinización.
Es fundamental la exploración minuciosa de toda la mucosa oral, para lo que es imprescindible disponer de una luz que pueda iluminar esta cavidad, generalmente una simple linterna. Debe establecerse el color y las características de la superficie de la lesión en relación con las propias de la zona de la mucosa donde asienta. El raspado con un depresor muestra el carácter desprendible o no en las lesiones blancas e inmediatamente debe palparse la lesión para apreciar su consistencia blanda, semielástica o dura, su buena o mala delimitación y la infiltración del tejido circundante. Ante cualquier lesión de la mucosa oral, siempre debe realizarse también la exploración de los ganglios en las zonas submentoniana, submandibular, preauricular y retroauricular y las cadenas cervicales laterales y supraclaviculares.
Tipos de Tumoraciones Benignas de la Mucosa Oral
Las tumoraciones benignas que podemos encontrar en esta localización pueden provenir, lógicamente, de cualquiera de los componentes tisulares de la zona: epitelio, tejido conjuntivo, vasos, nervios, glándulas salivares y otros.
Proliferaciones Epiteliales
El epitelio oral puede proliferar inducido por diferentes agentes, sin que se la pueda considerar propiamente una tumoración, pero dando lugar a cuadros que debemos considerar, pues en ocasiones plantean diagnóstico diferencial con diversos tumores. Estas lesiones pueden deberse a agentes infecciosos de diverso origen (viral, micótico e incluso bacteriano), ser malformaciones névicas u obedecer a la presencia de componentes tisulares que no deberían estar en esta localización.
Cuadros Inducidos por Agentes Infecciosos
- Papiloma: Lesiones debidas al virus del papiloma humano (VPH) en las mucosas. Clínicamente aparecen como lesiones exofíticas papilomatosas en cualquier localización de la mucosa oral, pero son más frecuentes en los labios y en la lengua. Suelen tener color blanquecino por la hidratación de la capa córnea.
- Leucoplaquia oral vellosa: Proceso descrito en pacientes seropositivos, aunque se ha visto también en pacientes trasplantados sometidos a inmunosupresores e incluso en inmunocompetentes. La lesión no es una tumoración, pero puede plantear diagnóstico diferencial con una leucoplasia premaligna, puesto que se presenta como placas blancas asintomáticas con formaciones filiformes en su superficie, generalmente en las caras laterales de la lengua.
- Cuadros por infección candidiásica: Las formas hiperplásicas crónicas de candidiasis en pacientes diabéticos o con anemia ferropénica y en relación con prótesis dentarias, aparecen como placas blanquecinas con engrosamiento epitelial con presencia de cándidas en las capas superficiales.
- Papilitis foliada: Se debe a la inflamación de estructuras linfoides en la parte posterior de la cara lateral de la lengua. El paciente nota una alteración y en ocasiones sensibilidad en la zona, que muestra una superficie algo abollonada, con cierto empastamiento local.
Alteraciones Epiteliales No Infecciosas
- Nevo blanco esponjoso: Trastorno genético de las queratinas que se transmite de forma autosómica dominante. El cuadro suele empezar en la infancia con placas blanquecinas asintomáticas de consistencia elástica que presentan un desarrollo progresivo en la mucosa oral, y a veces también genital y esofágica.
- Leucoedema: Se trata de una variante anatómica relativamente frecuente de la mucosa, especialmente en la raza negra, que afecta de forma difusa fundamentalmente a la mucosa yugal. Se debe al aumento del grosor del epitelio, que además presenta edema intracelular.
- Mal de Fordyce: Es una alteración frecuente, especialmente en la semimucosa de los labios, y motivo frecuente de cancerofobia. Se presenta como lesiones blanquecinas milimétricas, generalmente múltiples, debidas a la existencia anómala de glándulas sebáceas en esta localización (heterotópicas).
- Lesiones melanocíticas benignas: En las mucosas no debe haber melanocitos habitualmente, pero no es extraño que pueda haberlos dando lugar a máculas parduscas de extensión variable que pueden ponerse de manifiesto en distintos momentos de la vida.
Proliferaciones del Tejido Conjuntivo
- Fibromas: Las lesiones que suelen designarse con ese nombre y constituyen las formaciones benignas más comunes de la mucosa oral no son auténticos tumores. Se tratan en realidad de hiperplasias fibrosas, con proliferaciones de fibroblastos y depósito de haces de colágeno debidos a la irritación mantenida o al mordisqueo de la mucosa.
En relación con el tejido conjuntivo, pero con peculiaridades debidas a su localización se consideran cuatro procesos:
- Hiperplasia gingival: No es propiamente una tumoración, pero puede llegar casi a ocultar los dientes. Presenta un aumento de las fibras colágenas y puede ocurrir sin una causa conocida o inducida por medicamentos, especialmente antiepilépticos (fenitoína) y ciclosporina, pero también verapamilo, nifedipino, diltiazem y otros muchos.
- Morsicatio bucarum: Consiste en la presentación de una zona sobreelevada en la mucosa geniana de ambas mejillas a nivel de la línea de cierre de la dentadura. Es el roce de los dientes, que a menudo se ven perfectamente marcados en la zona, lo que causa esta alteración inicialmente edematosa, pero que después se fibrosa y estabiliza.
- Diapneusia bucal: Es también una alteración de naturaleza hiperplásica que se presenta como un nódulo hemiesférico recubierto de mucosa normal, generalmente a nivel de la cara interna de las mejillas. Se produce por succión a través de un espacio en la dentadura, que al principio produce una sobreelevación de consistencia edematosa y posteriormente se organiza y endurece.
- Épulis: Con ciertas peculiaridades, y en estrecha relación con su localización dentro de la cavidad oral.
| Característica | Lesiones Benignas | Lesiones Malignas |
|---|---|---|
| Evolución | Lenta y estable | Rápida y progresiva |
| Dolor | Generalmente indoloras | Pueden ser dolorosas, especialmente en etapas avanzadas |
| Ulceración | Rara | Frecuente |
| Sangrado | No espontáneo | Puede ser espontáneo o fácil al tacto |
| Consistencia | Blanda o elástica | Dura e infiltrante |
| Delimitación | Bien delimitadas | Mal delimitadas |
En la clínica dermatológica De Felipe ofrecemos un servicio de financiación de tratamientos adaptado a todos nuestros pacientes. Para ayudarte a conseguir una piel más bonita y joven, hemos creado un concepto totalmente nuevo: una clínica para la piel que combina la experiencia de un dermatólogo cosmético con la habilidad de unas esteticistas clínicamente capacitadas.
Nuestro exclusivo y novedoso método con el que conseguimos llegar a las diferentes “capas de la piel”; accediendo, bien desde la epidermis con los cosméticos, desde el interior con el Nutricosmético o a la dermis superficial con el tratamiento de cabina y a la dermis profunda e incluso al músculo con el tratamiento médico.
La confluencia en la cavidad oral de distintos especialistas (dermatólogos, otorrinolaringólogos, estomatólogos, cirujanos maxilofaciales y especialistas de digestivo) a menudo crea en el paciente, e incluso en el médico general, dudas acerca de las competencias de cada uno ante determinados problemas.
La dermatología incluye las mucosas dermopapilares (las que tapizan cavidades en contacto directo con el exterior) entre los aspectos de los que debe ocuparse, y es el dermatólogo quien, por sus conocimientos en patología tumoral de la piel y anejos, quien mejor puede orientar respecto a la benignidad o malignidad de las lesiones tumorales de la mucosa oral.
Los problemas en la cavidad oral a menudo son vividos con gran ansiedad por los pacientes, que con frecuencia temen que se trate de lesiones malignas que llevan a un desenlace fatal tras una progresión penosa de la enfermedad. Por ello incluiremos en este trabajo algunos cuadros no propiamente tumorales, pero que por sus características son motivo de cancerofobia o que, con cierta frecuencia, nos remite el médico de familia para descartar malignidad.
tags: #dermatologo #especialista #en #labios