Si está leyendo este documento, es posible que a usted, a alguien de su familia o de su entorno le hayan diagnosticado de un melanoma y quiera buscar más información. En este documento intentaremos ayudarle a aclarar los procedimientos, por los cuales, un paciente con melanoma puede necesitar pasar. El siguiente documento no pretende (ni puede) sustituir a los consejos que sus médicos van a darle en las distintas etapas del diagnóstico y del tratamiento.
¿Qué es un Melanoma?
El melanoma es un tumor cuyo origen está en unas células llamadas melanocitos. La gran mayoría de melanomas suceden en la piel expuesta al Sol, ya sea por una exposición continuada (por ejemplo, personas que trabajan al aire libre en zonas de exposición solar, como el campo) o ya sea por exposiciones intermitentes (quemaduras solares en playa, piscina, o cualquier lugar cuando se toma el sol, por ejemplo). Cuando los daños producidos por esta radiación superan a la capacidad que nuestro propio cuerpo tiene de repararlos, se producen mutaciones en estas células que hacen que pierdan el control de su proliferación (la capacidad de multiplicarse). Si esta proliferación no es detenida por las propias células o si el sistema inmune no es capaz de detectarlas y destruirlas, entonces el melanoma aparece.
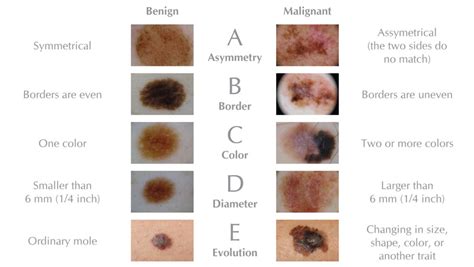
Signos ABCDE del melanoma
Incidencia y Prevención del Melanoma
Según datos de la Sociedad Española de Oncología Médica (SEOM), en España se diagnostican al año unos 6.179 casos nuevos al año de melanoma de piel. La mejor prevención es una exposición responsable al sol. Hay que evitar la exposición prolongada sobre todo en las horas centrales del día, y usar cremas con factor protector alto en las zonas expuestas al sol (sobre todo en verano).
Factores de Riesgo
- Coloración piel y cabello: Cuánto más clara es la piel, ojos y pelo, más riesgo existe de melanoma. Este riesgo es especialmente alto en personas rubias y pelirrojas.
- Presencia de nevus/lunares: Sólo un 20-25% de los melanomas surgen de un lunar (nevus) previo, la mayoría aparecen sobre la piel normal. A mayor número de nevus y sobre todo si son de gran tamaño y presentes desde el nacimiento (congénitos) se incrementa el riesgo de melanoma.
Regla ABCDE para la detección temprana
- A: Asimetría
- B: Bordes
- C: Color
- D: Diámetro
- E: Evolución
¿Puede afectar a mi familia?
Un estudio del Grupo Español de Melanoma ha determinado que aproximadamente un 7% de los casos de melanoma tienen algún criterio de riesgo familiar. Ante la presencia de algunos de estos factores de riesgo hereditario, se recomienda la derivación a una unidad de consejo genético oncológico que tenga además acceso a unidades de dermatología especializadas en lesiones pigmentadas.
Tipos de Melanoma
¿Son todos los melanomas iguales? No, existen diferentes tipos:
- Melanoma acral: Suelen aparecer en zonas distales del cuerpo, tales como palmas de manos y pies o debajo de las uñas.
- Melanoma de mucosas: Son más raros, se pueden presentar en la mucosa nasal, cavidad orofaríngea, aparato genital, aparato urinario o aparato digestivo.
- Melanoma uveal u ocular: Son muy raros y afectan a la capa interna del ojo (coroides) en la mayoría de casos, siendo más raro que afecte al iris (la zona que da color a los ojos).
#Melanoma lentiginoso acral un tipo de cáncer de piel
El melanoma es un tumor que tiene una gran complejidad molecular, siendo el tumor, o uno de los tumores, con mayor proporción de mutaciones. Estudiar algunas de estas mutaciones es importante a la hora de establecer estrategias de tratamiento, siendo sin lugar a dudas hoy en día fundamental el estudio de la presencia o ausencia de mutaciones en el oncogen BRAF, sobre todo cuando el melanoma se presenta con metástasis (ya sea en ganglios, ya sea en otros órganos). Entre un 40-50% de los pacientes tienen en su melanoma mutación en BRAF, siendo la más frecuente la mutación BRAF V600E, seguida de la BRAF V600K, las cuales son detectadas por la inmensa mayoría de equipos dedicados a este diagnóstico molecular.
Anatomía Patológica y Estadificación del Melanoma
Una vez que su dermatólogo, tras sospecha de diagnóstico de melanoma ha procedido a una biopsia y esta es positiva para melanoma, existe una información inicial que va a ser importante para los siguientes pasos de lo que denominamos estadificación. De forma resumida, hay 4 estadios posibles del melanoma: I, II, III y IV. La clasificación en cada uno de estos estadios va a depender de tres factores que se denominan TNM.
Factores TNM
- Espesor de Breslow: Es la medición de la capacidad invasora en profundidad del melanoma y se mide en milímetros. A mayor índice de Breslow, mayor riesgo de afectación de ganglios y/o de metástasis a distancia. También nos orientará a qué tamaño debe tener una posterior ampliación de márgenes (en una segunda intervención, para estar seguros de que se extirpa todo el melanoma) así como de la necesidad de realizar o no el ganglio centinela.
- Ulceración: Es la presencia o no de erosión en la capa epidérmica.
- Satelitosis microscópicas: Son nidos de células tumorales separados del tumor primario pero que no se pueden detectar con la exploración física.
- Niveles de invasión de Clark: Existen 5 niveles, siendo su interpretación más subjetiva.
- Índice mitótico: Es una medida de la proliferación del melanoma, y se mide por número de mitosis por mm2.
Melanoma Lentiginoso Acral (ALM)
El melanoma lentiginoso acral (ALM), también conocido como melanoma acral, es un subtipo de melanoma maligno que se presenta en las palmas de las manos, plantas de los pies, dedos y unidades ungueales (uñas). "Acral" proviene del griego, refiriéndose a las extremidades superiores de los miembros, y "lentiginoso" hace referencia al inicio del tumor como una mancha marrón plana (macular), similar a un lentigo benigno. El ALM fue identificado como un subtipo específico de melanoma maligno cutáneo (CMM) por primera vez en 1977. Representa solo el 2-3% de los melanomas diagnosticados. A diferencia de otros tipos de melanoma, el ALM no se relaciona significativamente con la exposición a la radiación UV. Se encuentra mayormente en las extremidades inferiores y, a menudo, se diagnostica en etapas avanzadas, lo que conlleva a alta morbilidad y mortalidad.
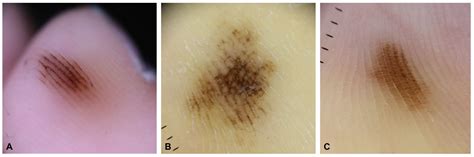
Melanoma lentiginoso acral
Epidemiología del ALM
El ALM representa entre el 2% y el 3% de los nuevos melanomas. La edad promedio de diagnóstico es de 62.8 años, y la incidencia aumenta con la edad, especialmente después de los 80 años. Aunque afecta a hombres y mujeres por igual, las mujeres son diagnosticadas en etapas más tempranas. Es más común en personas de etnias no blancas, aunque no es el tipo más frecuente de melanoma en ningún grupo racial en los Estados Unidos. En estudios basados en la población de EE. UU., se encontró que el ALM representaba entre el 33-36% de los melanomas malignos en negros y entre el 18-23% en asiáticos o isleños del Pacífico. En hispanos blancos, el ALM representaba el 9% de los casos de melanoma y solo el 1% en blancos no hispanos.
Genética del ALM
El ALM, al igual que los melanomas mucosos, tiene una baja carga mutacional y no muestra mutaciones inducidas por UV, comunes en otros melanomas. Las mutaciones más frecuentes incluyen KIT, BRAF, NRAS y NF1. Hasta un 36% de los ALM muestran alteraciones en el número de copias del gen KIT, lo que sugiere que este es uno de los principales conductores del ALM. También se observan otras alteraciones genéticas como las de la ciclina D1, relacionadas con la recurrencia local del tumor tras la escisión.
Patogénesis y Características del ALM
El ALM se caracteriza por una fase de crecimiento radial prolongada, durante la cual la neoplasia melanocítica permanece in situ. En esta fase, los melanocitos atípicos proliferan en la unión dermoepidérmica en un patrón lentiginoso. En lesiones más avanzadas, se pueden formar nidos de melanocitos atípicos. Estos nidos son más grandes y más variables en tamaño y forma que los melanocitos benignos. La invasión del tumor suele ocurrir años después del inicio de la lesión y consiste en la infiltración de melanocitos en la dermis. El ALM generalmente comienza como una mácula (mancha) que progresa a un parche pigmentado de marrón claro a oscuro, con bordes angulares. A medida que la lesión progresa, puede volverse nodular y oscura, adquiriendo una apariencia azul-negra, con ulceración en etapas avanzadas.
Diagnóstico del ALM
Cuando se sospecha un melanoma clínicamente, se recomienda una biopsia excisional de margen estrecho. En casos de lesiones acrales, donde la excisión completa puede ser poco práctica, una biopsia parcial puede ser suficiente, aunque existe el riesgo de un diagnóstico incompleto. La profundidad de la invasión (Breslow) es un factor clave para la evaluación pronóstica. Si la lesión está presente en las uñas, se requiere una muestra de la matriz ungueal, un procedimiento que debe ser realizado por especialistas en técnicas de biopsia de uñas.
Tratamiento del ALM
La escisión local amplia es el tratamiento estándar para el ALM. Los defectos grandes en áreas acrales a menudo requieren injertos de piel o colgajos reconstructivos debido a las dificultades de cierre primario. Aunque la radioterapia no suele ser la principal opción de tratamiento, se ha utilizado en pacientes con enfermedad recurrente o como paliativo. La quimioterapia tradicional con dacarbazina no ha mostrado claros beneficios de supervivencia, y el melanoma metastásico es menos susceptible a los inhibidores de puntos de control inmunitario. Sin embargo, el uso de inmunomoduladores como imiquimod ha mostrado prevenir la progresión en algunos casos.
Tabla Resumen del Melanoma Lentiginoso Acral
| Característica | Descripción |
|---|---|
| Tipo | Subtipo de melanoma maligno |
| Localización | Palmas, plantas, dedos y uñas |
| Causa | No relacionada significativamente con la radiación UV |
| Diagnóstico | Biopsia excisional o parcial |
| Tratamiento | Escisión local amplia |
tags: #melanoma #lentiginoso #acral #in #situ