La psoriasis es una enfermedad inflamatoria cutánea crónica relativamente frecuente que cursa en brotes y origina descamaciones blanquecinas o grisáceas en la superficie de la piel. Aunque se trata de una dermatosis relativamente frecuente, representa un gran impacto psicológico para el paciente y un gran deterioro de la calidad de vida. Es importante acudir a tu dermatólogo especialista en psoriasis, quien te explicará las recomendaciones generales, de hidratación y cuidado de la piel que conseguirán que mejores, además de pautarte tratamiento en caso de ser necesario.
¿Qué es la Psoriasis?
La psoriasis es una enfermedad de la piel que consiste en la aparición de placas rojas cubiertas por escamas blancas o grises bien adheridas. Es de carácter crónico y suele aparecer en la juventud o en la edad adulta. La psoriasis en sentido estricto no se cura, se trata. Es una dermatosis de curso variable y en brotes. El paciente puede mantener la predisposición a tener lesiones, siguiendo un curso en brotes, con épocas de empeoramiento y etapas de remisión.
Causas de la Psoriasis
La causa de la aparición de lesiones de psoriasis es muy compleja. No es hereditaria directa, esto es que porque tu padre o tu madre estén afectados de la enfermedad no significa que vaya a padecerla. Se puede heredar genéticamente la predisposición a tener placas de psoriasis, pero el mecanismo no es tan sencillo. La psoriasis tiene un fenómeno que los dermatólogos llamamos Koebner. Este fenómeno consiste en que, no siempre, pero en las zonas de piel lesionada, por un traumatismos o una herida, pueden al curar, aparecer lesiones de psoriasis.
La psoriasis es una enfermedad genética y consiste en una respuesta exagerada de la piel a los traumatismos o roces. Este sistema está tremendamente acelerado, por lo que en los procesos de reparación, cuando se produce un roce o microtraumatismo, producen esas placas características.
Síntomas de la Psoriasis
Existen muchos tipos de psoriasis según la localización y características de las lesiones. Los signos visibles de la patología dependen de la variante que se tenga. Estas lesiones se deben a que en los pacientes con psoriasis el ciclo de renovación de las células de la piel está demasiado acelerado. En condiciones normales, este proceso de regeneración dura alrededor de 28-30 días.
Además de afectar negativamente a la imagen y a la estética del paciente, las lesiones psoriásicas causan picor, ardor y dolor en las zonas con placas, así como en las articulaciones cercanas; afectación que conocemos con el nombre de artritis psoriásica.
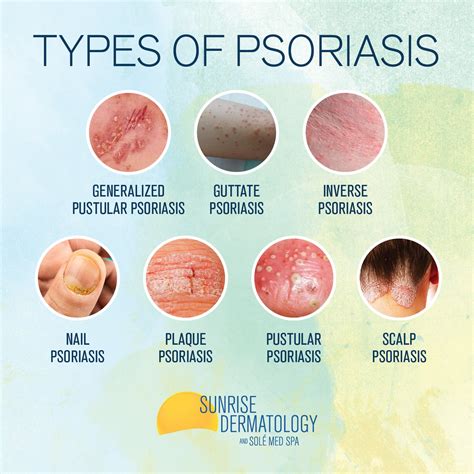
Tipos de Psoriasis
- Psoriasis vulgar: Es la forma más frecuente y se presenta con lesiones en forma de placas o acumulaciones de células muertas que se desprenden como escamas blancas o grisáceas.
- Psoriasis inversa: Provoca lesiones rojas en los pliegues de la piel, como axilas, ingles y debajo de los senos.
- Psoriasis guttata: Se caracteriza por la aparición repentina de lesiones en forma de gotas rojas que se extienden por el tronco y las extremidades.
- Psoriasis pustulosa: Se manifiesta con manchas rojizas y ampollas llenas de pus, causando escalofríos, picor intenso, fiebre y alteraciones gastrointestinales.
- Psoriasis eritrodérmica: La piel enrojece intensamente y se produce un sarpullido que se descama rápidamente, causando picor y ardor.
- Psoriasis ungueal: Afecta las uñas, clasificándose en psoriasis matricial (malformaciones e irregularidades en la superficie) y psoriasis del lecho ungueal (manchas amarillentas o marrones debajo de la uña).
Artritis Psoriásica
La psoriasis común puede dar lugar a otra patología concomitante denominada artritis psoriásica. Esta enfermedad provoca inflamación y dolor en las articulaciones muy similares a los de la artritis reumatoide: rigidez, hinchazón, pérdida de fuerza, calor local… Generalmente, la artritis psoriásica se da en pacientes que ya tienen psoriasis común o familiares con esta afección cutánea. Las articulaciones más afectadas por la artritis psoriásica son las de las rodillas, aunque también puede presentarse en los dedos de manos y pies, así como en la pelvis, el sacro y la cresta ilíaca (en la zona de la cadera). Esta enfermedad puede afectar a una sola articulación o a varias al mismo tiempo.
Diagnóstico de la Psoriasis
Los síntomas indicados anteriormente suelen ser suficientes para diagnosticar psoriasis en consulta. Buena parte de los pacientes desarrollan artritis psoriásica después de la afectación cutánea, por lo que es importante hacer un cribado de marcadores de la enfermedad con analíticas específicas. El análisis ecográfico de las uñas es de gran utilidad para hacer un diagnóstico correcto en casos dudosos. También ayuda a realizar un mejor seguimiento de las lesiones psoriásicas localizadas en esta zona.
Tratamiento de la Psoriasis
El tratamiento de la psoriasis ha experimentado un gran avance en los últimos años de modo que hasta las formas más graves pueden ser controladas. El tratamiento de la psoriasis (ya sea tópico, sistémico o biológico) debe ser personalizado para cada paciente. Deben tenerse en cuenta distintos aspectos del paciente como la edad, el sexo, los hábitos, los antecedentes patológicos, el tipo de psoriasis y los tratamientos realizados previamente.
Existen diversas opciones de tratamiento para la psoriasis, que pueden ser administradas por vía oral o inyectable, dependiendo de la gravedad de la enfermedad y las necesidades del paciente. Algunos tratamientos orales requieren un control médico estricto, especialmente en mujeres que planean un embarazo, ya que ciertos medicamentos pueden afectar al feto.
En los casos moderados y graves, donde otros tratamientos no han sido efectivos o no son adecuados, se dispone de terapias farmacológicas más avanzadas que actúan de forma muy específica sobre rutas moleculares concretas del sistema inmunológico y permiten obtener generalmente grandes resultados. Estas opciones de última generación suelen considerarse como una segunda o tercera línea de tratamiento para ofrecer una respuesta más ajustada en pacientes que lo requieran.
Tipos de Tratamiento
- Medicamentos tópicos: Cremas, emulsiones, lociones o espumas aplicadas directamente sobre la piel para aliviar la inflamación y controlar los brotes.
- Fototerapia: Exposición a radiaciones ultravioleta en cabinas de cuerpo total o de palmas/plantas.
- Terapia sistémica convencional: Indicada en formas moderadas-graves, casos resistentes a la terapia tópica o fototerapia. Los fármacos más empleados son metotrexate, acitretino y ciclosporina.
- Nuevas terapias orales.
- Terapia biológica: Ha sido creada en las últimas décadas mediante la tecnología del ADN recombinante. Está indicada en pacientes con ineficacia, contraindicación o intolerancia a los fármacos convencionales mencionados previamente o la fototerapia.
Medicamentos que se aplican sobre la piel (tópicos): Es la terapia empleada para formas leves y moderadas de la psoriasis. Los agentes más utilizados son los corticoides y los derivados de la vitamina D (calcipotriol) solos o en combinación.
Terapia sistémica convencional: Está indicada en formas moderadas-graves, casos resistentes a la terapia tópica o fototerapia y situaciones con especial repercusión en la calidad de vida de los que la padecen (ej. psoriasis genital, afectación de la cara, palmas y plantas,..). Los fármacos más empleados son metotrexate, acitretino y ciclosporina. Se administran por vía oral.
Terapia biológica: La terapia biológica ha supuesto una auténtica revolución en el control de la psoriasis. Ha sido creada en las últimas décadas mediante la tecnología del ADN recombinante. Está indicada en pacientes con ineficacia, contraindicación o intolerancia a los fármacos convencionales mencionados previamente o la fototerapia. Con ella se consiguen aclaramientos completos o casi completos en un elevado porcentaje de pacientes. Todos se administran mediante inyecciones subcutáneas excepto uno por vía intravenosa (infliximab). Tienen un perfil de seguridad muy favorable.
Acitretin (Neotigason®): Regulan el crecimiento y diferenciación de los queratinocitos y poseen propiedades antiinflamatorias. Especialmente indicado en psoriasis pustulosa generalizada, en psoriasis palmo-plantar y en psoriasis de placas gruesas. Muy adecuado en combinación con el sol natural o artificial. Efectos secundarios generales: teratogenicidad (daño fetal); precisa control regular de enzimas hepáticas y lípidos en sangre. Cutáneos: sequedad de ojos, labios y boca, caída de cabello.
Metotrexate: Es de elección en artritis psoriásica especialmente incapacitante. Resulta muy útil en las formas extensas de psoriasis de piel, especialmente cuando son de rápida aparición, o en psoriasis menos extensas pero que se han mostrado rebeldes y resistentes a todo tipo de terapias. También en los casos en que la enfermedad condiciona mucho psicológicamente al paciente. Posee una acción principalmente antiinflamatoria. Se administra de forma oral o intramuscular una sola vez cada semana, normalmente durante 8 a 12 semanas. Se elimina por el riñón, por tanto no debe darse a quienes tengan insuficiencia renal crónica. Puede dañar el hígado, por lo que tampoco debe administrarse a pacientes con alteraciones hepáticas ni a personas alcohólicas. Posibilidad de toxicidad de médula ósea en tratamientos prolongados.
Ciclosporina: Es un medicamento inmunosupresor (baja las defensas) y antiinflamatorio. Indicado en psoriasis en placas crónica, severa, con gran mejoría de uñas y artritis en su administración prolongada. El efecto secundario más frecuente y temible es la afectación renal, que depende sobre todo de la dosis diaria recibida, especialmente cuando supera los 3 mgrs. por kilogramo de peso y día. Afortunadamente y gracias a la detección precoz, esta alteración renal es completamente reversible tras la suspensión del tratamiento. También puede producir hipertensión arterial, que igualmente baja al interrumpir el tratamiento.
PUVA: Siglas que se refieren al uso de Psoralenos (P) orales y exposición a rayos UVA. Se administra al paciente un fotosensibilizante en pastilla o supositorio (8 -metoxipsoraleno, trimetoxipsoraleno) y dos horas después se expone a la cámara de UVA controlando la dosis de rayos según la sesión y el color de la piel del paciente.
Etanercept (Enbrel®): Presenta una acción terapéutica sobre las lesiones cutáneas de la psoriasis y también sobre el componente inflamatorio de las articulaciones (artritis psoriásica).
Unidad de Psoriasis del Grupo Pedro Jaén
La Unidad de Psoriasis del Grupo Pedro Jaén es referente nacional e internacional en el tratamiento de la psoriasis. Es el único centro privado en España que ofrece acceso a estas terapias si el paciente lo requiere. En nuestra unidad, combinamos tecnología avanzada, investigación clínica y un equipo multidisciplinar para ofrecer tratamientos de precisión adaptados a cada paciente.
Además de los tratamientos farmacológicos, utilizamos fototerapia UVB de banda estrecha y láseres específicos para reducir la inflamación y mejorar la textura cutánea. Nuestro compromiso con la innovación nos permite estar a la vanguardia en el estudio, diagnóstico y tratamiento de la psoriasis.
Los especialistas de nuestra unidad participan en investigaciones nacionales e internacionales sobre las causas de la psoriasis y los factores que influyen en su evolución. Esto permite desarrollar terapias más eficaces, con mejor perfil de seguridad y adaptadas a cada tipo de paciente. Nuestro equipo analiza y aplica los últimos avances científicos en psoriasis para ofrecer a cada paciente un abordaje actualizado y personalizado.
En nuestra unidad, realizamos una valoración integral que incluye estudios como la ecografía arterial femoral, capaz de detectar signos patológicos en fases tempranas. La unidad está formada por especialistas en psoriasis e investigadores reconocidos que lideran estudios sobre su relación con comorbilidades como patologías cardiovasculares, la artritis psoriásica, diabetes tipo 2 e hígado graso. Estos tratamientos, desarrollados a partir de organismos vivos, modulan la respuesta inmunológica y reducen la inflamación crónica de manera específica.
Psoriasis y Riesgo Cardiovascular
Especialistas del Grupo Pedro Jaén han participado en diversas investigaciones internacionales que revelan que la psoriasis aumenta la probabilidad de sufrir ciertas enfermedades cardiovasculares, especialmente si el afectado presenta otros factores de riesgo como sobrepeso, grasa abdominal, obesidad, diabetes tipo 2, colesterol elevado o tabaquismo. Los pacientes con psoriasis presentan mayor riesgo de desarrollar hígado graso y fibrosis hepática.
Por otro lado, la afectación dermatológica es un factor de riesgo independiente para el desarrollo de enfermedad arterial coronaria e infarto agudo de miocardio.
Según la experiencia que hemos ido acumulando a lo largo de estos años, podemos concluir que un buen control de la psoriasis influye positivamente en los marcadores de riesgo cardiovascular y, de hecho, ya se están publicando las primeras evidencias de que tratar la enfermedad dermatológica influye directamente en un mejor pronóstico de la patología cardiovascular.
En paralelo, hay que hacer una labor esencial con el paciente para que sea consciente de que la adherencia al tratamiento está estrechamente ligada a su eficacia. El temor a tomar medicación durante periodos prolongados o los mitos que circulan en torno a la seguridad de algunos de ellos y el hecho de que esta enfermedad de la piel curse en brotes, son factores que favorecen el abandono de las terapias cuando el paciente se ve mejor o aprecia que las placas han desaparecido.
Cuidado de la Piel con Psoriasis
Existen muchas aproximaciones para hidratar la piel con psoriasis. Si lo que buscamos es comodidad, aliviar el picor e hidratar la piel podemos utilizar bases de petrolatum, ceramidas o vaselinas. Si las placas están muy gruesas o con escamas se puede añadir urea entorno al 10% o salicílico al 5%. Se llaman queratolíticos y buscan retirar las escamas.
Una duda frecuente, el lavado debe ser diario, para retirar las escamas con suavidad y sin frotar las lesiones. ¿Cómo me lavo la piel si tengo psoriasis? Lo ideal es no frotar las lesiones ya que podrían irritarse o inflamarse. Puedes utilizar geles o jabones hidratantes o en bases oleosas, llamados syndets. Lava las placas con suavidad para retirar las escamas sin traumatizarlas.
Independientemente de la terapia que esté siguiendo, el paciente con psoriasis debe prestar especial atención al cuidado de su piel para aliviar el picor, desprender las escamas que se van acumulando, evitar las ...
Recomendaciones Adicionales
- No todas las formas de psoriasis mejoran en verano, aunque sí la mayoría.
- Fumar empeora la psoriasis, y dejar de fumar la mejora.
- Hay estudios de la dieta en la psoriasis, resumiría las recomedadiones de forma general en la dieta Mediteranea, rica en frutas, verduras y pescados, especialmente los azules.
- Disponemos de evidencias de que el ejercicio aeróbico moderado, al menos 30 minutos 3 veces en semana es beneficioso para los pacientes con psoriasis.
- Los baños de mar son beneficiosos en la mayoría de los pacientes con psoriasis, se conoce como climatoterapia, ya que influye la humedad, las sales del mar y la exposición al sol en una combinación beneficiosa.
Mitos y Realidades sobre la Psoriasis
Es cierto que los especialistas en psoriasis pueden recomendar a sus pacientes tomar el sol de manera controlada, ya que los rayos ultravioleta tienen un efecto beneficioso sobre las placas psoriásicas y el resto de síntomas de la piel. No obstante, esto no quiere decir que los pacientes con psoriasis puedan tomar el sol sin control y sin fotoprotector. Además, hay que tener en cuenta que algunos medicamentos que se usan para el tratamiento de la psoriasis no son compatibles con la luz solar.
Varios de los fármacos que se emplean para tratar la psoriasis se emplean también para tratar otras patologías graves y esto hace que los pacientes los perciban como peligrosos o con demasiados efectos secundarios. Sin embargo, estos fármacos tienen un alto perfil de seguridad y las ventajas de usarlos sobrepasan los riesgos de no hacerlo.
La psoriasis tiene un componente hereditario, pero no es constante ni fijo. De esta manera, no es seguro que los descendientes vayan a heredar la patología.
El maquillaje ayuda a sentirse bien con uno mismo y mejora la autoestima. Asimismo, ofrece la posibilidad de disimular imperfecciones cutáneas e, incluso, muchos cosméticos vienen contienen ingredientes terapéuticos. No obstante, es importante escoger cosméticos de calidad, no comedogénicos, testados dermatológicamente y recomendados por el especialista.
La psoriasis no es contagiosa ni se transmite por estar cerca o convivir con alguien que la sufra.
La psoriasis es una enfermedad inflamatoria que afecta al ciclo de renovación celular de la piel y no guarda ninguna relación con la higiene del paciente.
La psoriasis es una enfermedad que puede provocar fuertes dolores en las articulaciones, pero además causa picor, quemazón, escozor y dolor intenso cuando la piel se agrieta. No es cierto, o al menos, no siempre.
La psoriasis nunca es contagiosa. Las personas del entorno del paciente deben saber que no pueden contraer la enfermedad en contacto con un psoriásico.

La edad de comienzo es variable, más frecuente entre los 15 y 35 años. La evolución de la psoriasis es imprevisible, caprichosa y caótica, aunque siempre es benigna. Evoluciona en forma de brotes cuya duración varía de algunas semanas a algunos meses. Entre los brotes, las placas desaparecen total o parcialmente, e incluso a veces parece que la persona se ha curado completamente.
PSORIASIS - Todo lo que necesita saber
tags: #dermatologo #experto #en #psoriasis