Las alteraciones cutáneas son una consulta frecuente en la farmacia, y diferenciarlas correctamente es clave para recomendar el tratamiento adecuado. Aunque pueden compartir síntomas como enrojecimiento y picor, una reacción alérgica y una irritación simple tienen causas y mecanismos distintos. La palabra dermatitis significa, en términos generales, inflamación de la piel.
El tipo de dermatitis varía en función de la siguiente palabra que le acompaña y, por tanto, la dermatitis atópica y la dermatitis alérgica son dos tipos distintos de patología.
La dermatitis o eccema es una enfermedad de la piel caracterizada por la inflamación y el picor. No tiene una única causa, y puede tener desencadenantes internos o externos. Es un problema muy frecuente, en especial en los países desarrollados. No es contagiosa.
Identifica y trata las alergias de tus hijos. #EntevistaConElEspecialista #Alergias
¿Qué es la Dermatitis Atópica?
La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel, no contagiosa, que se caracteriza por lesiones eccematosas de distribución y morfología características, piel seca y picor intenso. La DA es la forma más frecuente de eccema en niños, aunque puede afectar a cualquier edad. Se asocia, con frecuencia, a asma, rinitis y alergia alimentaria.
La DA es benigna pero puede llegar a alterar la calidad de vida de una forma notoria. Los recursos personales, sociales, emocionales y financieros de los pacientes, de sus cuidadores y del sistema de salud se ven inmensamente afectados por la carga que supone esta enfermedad si no se trata adecuadamente.
Las primeras manifestaciones de la DA suelen aparecer en la infancia. Un 60 % de los niños afectados la manifiesta en el primer año de vida y el 90 %, antes de los 5 años. Numerosos estudios sugieren que la DA afecta a ambos sexos por igual.
La mayor parte de los niños con DA presentan una enfermedad de transcurso leve (67 %) y el restante 33 %, una DA moderada o grave. En los estudios publicados en la década de 1980 se sugería que aproximadamente en el 84 % de los pacientes la enfermedad remitía durante la adolescencia. Sin embargo, estudios más recientes ofrecen resultados mucho menos alentadores, ya que, en el mejor de los casos, solo un tercio de los pacientes queda libre de lesiones durante la adolescencia. En lo que coinciden todos los estudios es en que existe una disminución de la gravedad de la enfermedad durante este período. No obstante, en muchos casos puede volver a manifestarse en la edad adulta.
La dermatitis atópica es una enfermedad cutánea que se manifiesta en forma de enrojecimiento, inflamación y picazón en la piel de varias zonas del cuerpo, entre otros síntomas. Es uno de los tipos más comunes de eczema, el término que abarca diferentes tipos de hinchazón en la piel. No es contagiosa y puede ser duradera, es decir, crónica. Ocurre más comúnmente en bebés y niños; sin embargo, puede afectar a personas de todas las edades.
En los casos más extremos, puede lograr una gran extensión a lo largo de la piel de todo el cuerpo, pero se observa con más frecuencia en la parte interior de las rodillas y los codos y en el rostro.
Causas de la Dermatitis Atópica
La DA es una enfermedad compleja y todavía se siguen estudiando sus causas. Se debe tanto a factores genéticos como a factores ambientales. Se han descrito una variedad importante de alteraciones inmunitarias, como la respuesta defectuosa a la sensibilidad retardada, el aumento de la susceptibilidad a determinadas infecciones y el desequilibrio inmunológico que conlleva una alteración en la síntesis de la IgE. Así, en un 80 % de los pacientes, se registra una elevación de la IgE sérica total y de eosinófilos en la sangre.
Otras teorías defienden que la DA se debe a un defecto del sistema inmunitario que, secundariamente, afecta a la piel (teoría de dentro-para-afuera) o, por el contrario, que es el resultado de una afectación de la barrera cutánea (teoría de fuera-para-adentro) la que da lugar al cuadro clínico. Al mismo tiempo, también se ha postulado que la piel de los pacientes con DA se puede hacer vulnerable a la sensibilización por la exposición a la polución atmosférica.
Síntomas de la Dermatitis Atópica
Las características clínicas esenciales de la DA son: piel seca, presencia de picor y lesiones eccematosas con una distribución típica, que cursan de forma crónica o en brotes, junto con los antecedentes de enfermedad atópica. El prurito (picor) es la característica fundamental de la DA. Su intensidad es variable, suele empeorar por la noche y provoca rascado compulsivo, lo que deriva en liquenificación; los pacientes con dermatitis atópica presentan una disminución del umbral del picor.
No existe una única lesión cutánea. Las lesiones pueden variar en su forma según la fase de eczcema (aguda, subaguda y crónica), y en su distribución, en función de la edad del paciente (fases de lactante, infantil y del adulto).
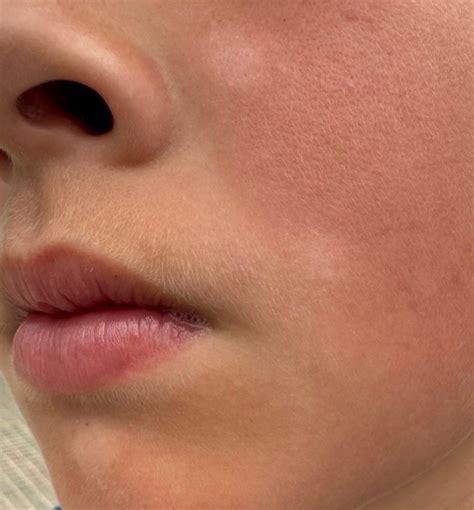
Pitiriasis alba
En el lactante suele comenzar con un enrojecimiento de las mejillas que evoluciona a pequeñas vesículas, que dan lugar a la formación de costras. Estas lesiones pueden progresar hacia la frente, pabellones auriculares, mentón, cuello y cuero cabelludo. Se respeta el triángulo nasolabial que destaca por su color blanco a diferencia del enrojecimiento difuso del resto del rostro.
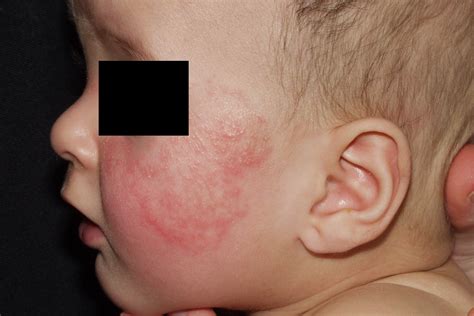
Dermatitis atópica en fase del lactante
En niños y adultos se afectan fundamentalmente los pliegues de las superficies flexoras de brazos y piernas. Otras localizaciones son: las muñecas, tobillos, cuello, pliegues de los glúteos y la cara, sobre todo las zonas cercanas a la boca y los párpados. En ocasiones, la afectación se mantiene en las zonas extensoras, característica de la fase del lactante, y se denomina eccema de patrón inverso.
Afectación flexural
En el adulto el eccema crónico de manos puede ser la principal manifestación. En los casos de larga evolución aparece liquenificación. En ocasiones, el eccema aparece localizado en zonas específicas como son: labios (queilitis descamativa), orejas (con formación de fisuras), areola mamaria, mitad distal de las plantas del pie y la superficie plantar de los dedos (dermatitis plantar juvenil), manos (eccema inespecífico, eccema dishidrótico o pulpitis digital crónica; esta última, más frecuente en niños), párpados, o como fenómeno postinflamatorio (pitiriasis alba).
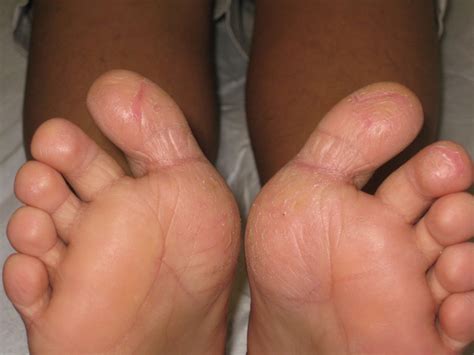
Dermatitis plantar juvenil
La pitiriasis alba o dartros se caracteriza por la presencia de lesiones parcheadas, secas y despigmentadas en las áreas previamente afectadas de dermatitis; es una alteración reversible, aunque puede persistir durante varios meses.
Hiperlinearidad palmar

Pliegue infraorbitario de Dennie Morgan

Pliegue infraorbitario de Dennie Morgan y dermatitis cervical
La sequedad cutánea es común en los pacientes y persiste a lo largo de toda la vida, independientemente de la actividad de la enfermedad, empeorando en invierno y mejorando en primavera. La queratosis pilar está condicionada por un exceso de formación de queratina que obtura el folículo piloso y se objetiva como pápulas rugosas.
Diagnóstico de la Dermatitis Atópica
No existe ninguna prueba de laboratorio específica para el diagnóstico de DA. Por tanto, el diagnóstico se basa en la presencia de un conjunto de síntomas y signos clínicos, junto con varias características asociadas, datos de la historia personal y familiar, factores desencadenantes, datos serológicos e incluso la presencia de complicaciones de la propia enfermedad.
Hanifin y Rajka establecieron en 1980 los criterios diagnósticos de la DA que constan de 4 criterios mayores y 23 menores.
La estimación de la gravedad de la dermatitis es difícil, dado que no existe ningún marcador objetivo. Los métodos más extendidos para graduar la gravedad de la dermatitis son los índices SCORAD (SCORing Atopic Dermatitis) y EASI (Eczema Area and Severity Index) que combinan criterios objetivos (extensión e intensidad de las lesiones). Además, el índice SCORAD añade criterios subjetivos (picor durante el día y alteración del sueño).
El picor intenso y la distribución típica son claves para el diagnóstico.
La dermatitis atópica no necesita pruebas analíticas para el diagnóstico, porque los síntomas, la localización y la aparición de brotes son suficientes para poder realizar el diagnóstico. Lamentablemente, no suele ser posible prevenir los brotes porque no se sabe con exactitud la causa que los provoca.
| Criterios diagnósticos de Hanifin y Rajka |
|---|
| DA: Dermatitis atópica; IgE: Inmunoglobulina E.Adaptado de: Eichenfield, L. F., et al. |
Tratamiento de la Dermatitis Atópica
En la DA debemos individualizar cada tratamiento; identificar y reducir los efectos causales o exacerbantes. Es imprescindible establecer una buena relación entre médico-paciente y sus familiares; conviene explicar las características de la enfermedad y su evolución a brotes. Es vital una adecuada hidratación de la piel y una reducción de los factores desencadenantes de la dermatitis.
Así, deben evitarse cambios bruscos y extremos de temperatura y humedad, duchas frecuentes, ejercicio, estrés, sudoración, ciertos tipos de tejidos (lana, fibras sintéticas), contacto con detergentes, etc. Son preferibles los baños a las duchas, con una temperatura templada (el calor puede aumentar el picor) y usar emulsiones sin jabón.
Antes de salir del agua, puede resultar beneficiosa la aplicación de un aceite dermatológico que forme una película grasa y retenga la humedad cutánea. El secado tras el baño se efectuará sin frotar, con un tejido de algodón suave.
Hay que aplicar una crema, leche corporal o pomada hidratante y emoliente inmediatamente después del baño para mantener la hidratación de la piel. Se aconseja aplicar las cremas hidratantes dos veces al día y aumentar la frecuencia cuando la piel esté más seca, por ejemplo, en los meses más fríos. Las cremas más grasas son más eficaces en su función de hidratación pero son menos cosméticas y, por consiguiente, peor aceptadas por el paciente.
En los pacientes en los que se ha comprobado de forma objetiva la exacerbación de la DA por un alimento concreto, se beneficiarán de la evitación de los alimentos implicados. Sin embargo, se deben evitar las dietas restrictivas indiscriminadas que conllevan una grave alteración de la calidad de vida y riesgo de malnutrición.
No se ha establecido claramente la causa del picor en la DA. Se sugiere que la histamina no es el principal mediador químico por lo que los antihistamínicos no siempre son eficaces. Para controlar el picor es más adecuada una correcta hidratación y el control de los brotes de la enfermedad.
Durante los brotes, el tratamiento de primera línea son los corticoides tópicos, que son muy efectivos pero no están exentos de efectos secundarios tales como la atrofia cutánea, entre otros. Es necesario instruir en su buen uso y evitar el miedo exagerado (cortisonofobia). También conviene insistir en el modo de aplicación del corticoide tópico: una capa fina bien extendida con un ligero masaje.
En general, se utilizan en forma de pomadas y ungüentos en zonas secas y liquenificadas por su mayor penetración. En lesiones más agudas y en áreas pilosas se administran en forma de cremas y lociones.
El tratamiento consiste en antiinflamatorios tópicos (corticoides, inmunomoduladores) o inmunosupresores orales en los casos más graves y medidas de mantenimiento consistentes en higiene e hidratación diarias con productos especialmente indicados para la dermatitis atópica.
¿Qué es la Dermatitis Alérgica?
La dermatitis alérgica, también conocida como dermatitis de contacto alérgica, es una reacción inflamatoria de la piel causada por el contacto con una sustancia a la cual se ha desarrollado sensibilidad o alergia. Esta afección ocurre cuando el sistema inmunológico del cuerpo reacciona de forma excesiva a una sustancia específica, desencadenando una respuesta alérgica en la piel.
Puede ser causada por una amplia variedad de sustancias, conocidas como alérgenos. Cuando una persona sensible entra en contacto con uno de estos alérgenos, el sistema inmunológico libera sustancias químicas, como histaminas, que causan inflamación y síntomas característicos de la dermatitis alérgica.
La dermatitis alérgica de contacto (DAC) puede aparecer a cualquier edad y en cualquier momento. Normalmente la dermatitis ocurre solo en la zona de contacto y tras una exposición mantenida.
La DAC es una reacción inflamatoria de la piel que se produce en individuos sensibilizados a un alérgeno a las 24-96 horas. Se da en la zona cutánea de contacto con dicho alérgeno acompañándose habitualmente de intenso picor. A diferencia de las dermatitis irritativas, también pueden darse lesiones a distancia.
La evolución habitual de la lesión cutánea es inicialmente eritema y edema. Estos son seguidos cronológicamente de pápulas, vesículas, exudación y costras con descamación final de la piel.
Causas de la Dermatitis Alérgica
La dermatitis alérgica está provocada por un agente externo. Puede ser causada por una amplia variedad de sustancias, conocidas como alérgenos.
Un gran número de sustancias diferentes pueden causar dermatitis de contacto: metales como el cromo o el níquel, presentes en bisutería; el cromo también se encuentra en el cemento y en algunos calzados; sustancias usadas en las gomas de los guantes y de los calzados; productos utilizados en cremas, detergentes, jabones, champús, cosméticos, perfumes, pomadas, medicamentos, tintes de peluquería o de ropa, tatuajes, pegamentos, pinturas, etc.
Algunas de las causas más comunes incluyen:
- Metales como el níquel (presente en bisutería y relojes).
- Perfumes y cosméticos con fragancias artificiales.
- Látex en guantes o dispositivos médicos.
- Plantas urticantes, como la hiedra venenosa.
Síntomas de la Dermatitis Alérgica
En la persona que está sensibilizada, si vuelve a tener contacto con la sustancia culpable, al cabo de unas 24-48 horas aparecen las lesiones de dermatitis: picor, enrojecimiento, hinchazón, y si se mantiene el contacto, fisuras y grietas en la piel. Para que aparezca la lesión se suele necesitar un contacto prolongado; un contacto muy corto, o con lavado de la sustancia después del contacto, no provoca síntomas.
Los síntomas característicos incluyen:
- Eritema e inflamación con picor intenso.
- Aparición de ampollas o vesículas en la zona afectada.
- Posible descamación tras varios días.
El rostro y, más concretamente, las orejas y los párpados, las manos o el cuero cabelludo son zonas del cuerpo que pueden verse afectadas por el eczema de contacto. Están directamente vinculadas al contacto con el producto alergénico.
Diagnóstico de la Dermatitis Alérgica
Se sospecha cuando una persona presenta lesiones de piel mantenidas, o repetidas, con desaparición entre los distintos episodios. Sobre todo si es en zonas típicas, como manos, pies, orejas, párpados, y si es en personas que por motivos profesionales usan productos sospechosos, en construcción, peluquería, sanidad, labores del hogar, etc. En niños se sospecha sobre todo por metales de bisutería, tatuajes, lesiones de piel localizadas tras aplicar cremas o vendajes, o relacionadas con materiales escolares.
Para estudiarla se emplean las llamadas pruebas epicutáneas, o pruebas de parche o patch tests. Consisten en la aplicación de parches, con las sustancias sospechosas. Generalmente se ponen en la espalda, y se mantienen durante 48 horas; durante ese tiempo hay que tener precaución para que no se despeguen por la acción del agua, del sudor o del roce. Se despegan a las 48 horas y se observa si se ha producido alguna reacción en la piel, y se vuelve a observar a las 24-48 horas de retirar los parches.
Se estudian las sustancias que se sabe que son más frecuentes. Hay comercializados parches que sirven para estudiar simultáneamente 29 sustancias. Los más utilizados en España se denominan True.test. Si se sospecha de alguna sustancia que no se encuentra en los parches comercializados, se hacen pruebas individuales con esa sustancia.
El diagnóstico suele ser clínico, pero en algunos casos pueden realizarse pruebas epicutáneas para identificar el alérgeno específico.
Tratamiento de la Dermatitis Alérgica
El tratamiento consiste en evitar el contacto con la sustancia culpable. Se debe informar de los productos en los que está presente para evitarlos. Es conveniente mantener la piel bien hidratada y protegida con cremas. Si se tiene contacto con la sustancia, los corticoides tópicos son el tratamiento de elección para disminuir la inflamación y las lesiones. Si las lesiones se infectan por rascado o por otro motivo, puede necesitarse tratamiento antibiótico por vía oral o tópica.
Para tratar la dermatitis alérgica de contacto es imprescindible retirar la sustancia que da alergia. Desaparece en 2-3 semanas si se logra identificar la sustancia que da alergia, y antes si además se trata con corticoides tópicos.
Desde la farmacia, se pueden recomendar distintos abordajes según el tipo de reacción:
Reacción alérgica
- Evitar el alérgeno: Identificar la sustancia desencadenante y evitar el contacto.
- Uso de corticoides tópicos de baja potencia: Pueden reducir la inflamación y aliviar el picor.
- Antihistamínicos orales: En casos de alergia más extensa, pueden ayudar a controlar la reacción.
Diferencias Clave entre Dermatitis Atópica y Dermatitis Alérgica
La diferencia fundamental es el origen de la dermatitis. Mientras que la dermatitis atópica es de origen desconocido, la dermatitis alérgica está provocada por un agente externo.
Aquí hay una tabla que resume las diferencias clave:
| Característica | Dermatitis Atópica | Dermatitis Alérgica |
|---|---|---|
| Origen | Desconocido, factores genéticos y ambientales | Agente externo (alérgeno) |
| Edad de aparición | Suele aparecer en la infancia (a partir de los 3 años) | Puede aparecer a cualquier edad |
| Localización | Cuello, cara, tronco, flexuras de codos y rodillas | Zona de contacto con el alérgeno, puede extenderse |
| Síntomas | Piel roja, áspera, descamación, picor | Piel caliente, inflamada, sarpullido, ampollas, picor |
| Diagnóstico | Basado en síntomas y antecedentes | Pruebas de contacto (parches cutáneos) |
| Tratamiento | Antiinflamatorios tópicos, inmunomoduladores, hidratación | Evitar el alérgeno, corticoides tópicos |
Otros tipos de Dermatitis o Eczemas
En general, los eczemas se clasifican en endógenos (de causa interna o no identificable) y exógenos (debidos a causas externas).
Eczemas Endógenos
- Dermatitis atópica: Es un problema muy frecuente en el mundo desarrollado. Su frecuencia va en aumento en paralelo con otras enfermedades de naturaleza alérgica como la rinitis alérgica, el asma o las alergias alimentarias.
- Eczema dishidrótico o dishidrosis: Se manifiesta como vesículas o ampollas que pican mucho, y pueden aparecer en las palmas, en la cara lateral de los dedos de las manos y también en la planta de los pies. Sus desencadenantes no son únicos y no son del todo identificables. En algunos pacientes la dishidrosis aparece como reacción ante el sudor o el calor. En otros, los brotes ocurren en épocas de estrés emocional.
Eczemas Exógenos
- Dermatitis irritante de contacto: Es un problema muy frecuente en profesiones que someten las manos a un continuo lavado con jabones o detergentes. Por ello se ha denominado también “dermatitis del ama de casa”. El eczema se produce por un daño químico directo en la piel, sin un mecanismo de alergia.
- Dermatitis alérgica de contacto: Está provocada por sensibilización alérgica en las personas predispuestas. Existen numerosas sustancias capaces de provocar alergia de contacto. El diagnóstico se realiza mediante pruebas de alergia específicas (pruebas epicutáneas).
- Eczema asteatósico o eczema craquelé: Está provocado por sequedad de la piel. La causa más frecuente es el uso de jabones o detergentes no adecuados y la falta de hidratación de la piel. Es especialmente frecuente en personas de edad avanzada.
tags: #diferencia #entre #dermatitis #y #alergia