Durante el verano, la exposición solar aumenta considerablemente, lo que, sin una protección adecuada, puede tener efectos negativos sobre la piel. Esto no sólo sucede por pasar más tiempo al aire libre, o porque haya más horas de luz que en otros meses, sino porque también es la época del año donde la radiación del sol llega de forma más directa. En esta época del año, los rayos inciden más perpendicularmente sobre la Tierra, por lo que se debe incidir todavía más en el cuidado de la piel para prevenir la aparición de manchas, quemaduras y otros problemas de salud más graves.
Según la Organización Mundial de la Salud (OMS), tomar el sol entre 10 y 20 minutos al día es recomendable para absorber unos niveles adecuados de vitamina D. Este tiempo, no obstante, dependerá de diferentes factores como la estación del año, la hora del día, o la edad y el fototipo de piel. Hay que tener en cuenta que siempre es necesario tomar el sol con fotoprotección. Y es que, una exposición al sol sin protección puede producir quemaduras, promover el fotoenvejecimiento, ser un factor de riesgo para el desarrollo de cáncer de piel, así como causar diferentes lesiones dermatológicas por la radiación solar e, incluso, empeorar diferentes enfermedades.
Para minimizar el riesgo de aparición de manchas en la piel, así como de diferentes tipos de cáncer (como el melanoma) u otras lesiones cutáneas, es fundamental evitar el sol en las horas donde los rayos UV son más fuertes, estar a la sombra lo máximo posible, asegurar una buena hidratación y usar protector solar con un SPF alto, aplicándolo cada dos horas y después de mojarse. Asimismo, existe ropa protectora, como sombreros, gafas o prendas diseñadas para minimizar las consecuencias de una exposición directa.
Existen diferentes enfermedades que empeoran con el sol. Es por ello que desde Cigna Healthcare hemos querido alertar sobre los riesgos que puede suponer la época estival en aquellas personas con:
- Vitíligo
- Rosácea
- Herpes
- Lupus
- Pitiriasis versicolor
- Melasma
Rosácea: Enrojecimiento Facial y Más
El enrojecimiento en las zonas sebáceas de la cara se conoce como rosácea. La rosácea es una enfermedad crónica de la piel que afecta generalmente a las áreas centrales de la cara (frente, nariz, mejillas) y aparece, sobre todo, a partir de los 30 años. Los pacientes pueden presentar granitos como en el acné pero, a diferencia de éste, el trasfondo es rosado y empeora a medida que nos hacemos mayores.
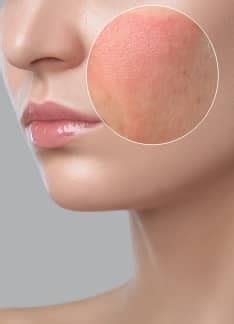
La rosácea o acné rosácea, consiste en la inflamación de los folículos sebáceos. A diferencia del acné vulgar, en la rosácea se producen pequeños granos rojos en las zonas más sebáceas de la cara. Es cierto que no existe una prueba específica para diagnosticar la enfermedad. Será el médico especialista en rosácea el encargado de examinar la piel y determinar el diagnóstico en base a los antecedentes y síntomas que presente el paciente.
Hay que tener en cuenta la rosácea es responsable de que un paciente pueda presentar ‘piel sensible’, es decir, una epidermis que reacciona de forma exagerada frente a diversos estímulos. En casos más severos, surgirán lesiones que simulan el acné, con granos rojos o incluso con pus.
Tipos de Rosácea
- Eritematosa: Se trata de aquella rosácea que se manifiesta únicamente mediante el enrojecimiento de la cara del paciente. Se produce en los estadios más iniciales y personas jóvenes.
- Papulosa: Aparece en edades medianas de la vida cuando se produce la infección por el Demodex. A veces, se denomina también acné rosácea.
- Cuperosis: Se trata de un término descriptivo, pues no existe como tal una enfermedad llamada cuperosis.
- Rinofima: A medida que avanza la rosácea, el poro se va dilatando, la glándula sebácea sufre una hiperplasia y se produce una alteración de la superficie de la piel, aunque es más común en la nariz.
La causa concreta de la aparición de la rosácea no está completamente aclarada. Aunque su origen es desconocido, se sospecha de un sistema inmunitario hiperactivo, de factores hereditarios o de hipersensibilidad a factores del entorno, o internos.
El diagnóstico precoz de la rosácea es importante tanto para paliar lo antes posible las molestias del paciente como para evitar su progresión. Esta enfermedad básicamente compromete el área facial, por lo que supone un impacto psicológico, social y laboral considerable para el paciente que la sufre.
A día de hoy no existe un tratamiento que cure definitivamente la rosácea. Por tanto, el objetivo es mantenerla lo mejor controlada posible. En rosáceas leves se iniciará el tratamiento con medicamentos tópicos (aplicados sobre a la piel) como metronidazol, ácido azelaico o sulfacetamida sódica. Recientemente se han empezado a usar ciertas sustancias tópicamente como la brimonidina o la oximetazolina para reducir el enrojecimiento asociado a la rosácea.
El diagnóstico de la rosácea generalmente se puede establecer por las manifestaciones que presenta, pero en casos determinados se precisará la realización de pruebas complementarias. La rosácea es una enfermedad hereditaria crónica multifactorial.
Aunque la rosácea tiene una variedad de causas, hay algunos desencadenantes que es importante tener en cuenta para evitar los "brotes" tanto como sea posible. Los desencadenantes son generalmente factores ambientales, que pueden variar de persona a persona. Los más comunes son la exposición al sol, el estrés emocional, los cambios de temperatura, el consumo de alcohol o bebidas calientes, ciertas comidas picantes, actividades deportivas intensivas y productos cosméticos irritantes. El primer paso es tratar de identificar sus desencadenantes y evitarlos.
Si bien ambos se caracterizan por enrojecimiento, manchas rojas (pápulas) y manchas blancas (pústulas) en el rostro, el acné también se caracteriza por la presencia de puntos negros (comedones) y puede causar cicatrices y marcas (hiperpigmentación postinflamatoria). La presencia de vasos pequeños es específica de la rosácea. La edad del paciente también puede guiar el diagnóstico, ya que el acné es muy común en los adolescentes.
El término "cuperosis" se utiliza para describir uno de los signos clínicos de la rosácea, es decir, la dilatación permanente de los vasos sanguíneos pequeños.
Lupus: Una Enfermedad Autoinmune Compleja
El lupus, o lupus eritematoso, es una enfermedad inflamatoria crónica en la que el sistema inmunitario ataca y destruye las propias células del cuerpo. Según la Sociedad Española de Reumatología, esta enfermedad afecta a más de 75.000 adultos en España. El lupus puede tener diferentes tipos de presentaciones; sin embargo, una de las más características es el eritema malar, también conocido como rash en alas de mariposa.
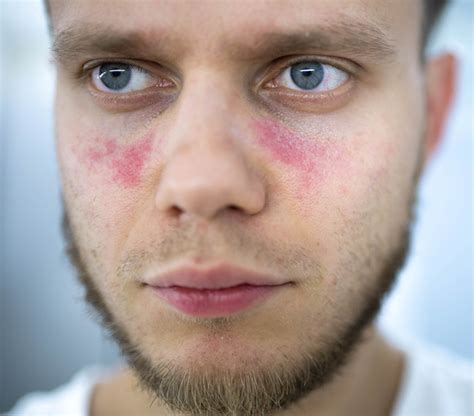
Este rash compromete el tercio medio del rostro (mejillas y nariz) y empeora considerablemente con el sol. Adicionalmente, una sobreexposición a la luz solar puede agravar otros síntomas del lupus como pueden ser el dolor muscular y articular. Por ello, los pacientes con lupus nunca deben olvidarse de protegerse del sol en cualquier época del año, pero sobre todo en verano, evitando las horas de mayor índice de radiación UV, y usando todo tipo de barreras contra el sol: crema, ropa, sombreros etc.
El lupus puede afectar a varios órganos, incluida la piel. En la piel, se caracteriza por una erupción en forma de máscara de lobo (del latín lupus) en la nariz y las mejillas. Se puede confundir con la rosácea porque es probable que se manifieste como enrojecimiento en la zona central del rostro. Además, al igual que la rosácea, se desarrolla con mayor frecuencia en mujeres entre la pubertad y la menopausia, pero a diferencia de la rosácea, también conduce a la ulceración de las membranas mucosas (principalmente en el paladar, dentro de las mejillas, en las encías y en la nariz) y también puede afectar otras partes del cuerpo (articulaciones, riñones, membrana externa del corazón, sistema nervioso, pulmones, sangre, etc.).
El Lupus es una enfermedad muy heterogénea. Sin embargo, el término lupus en sí mismo puede llegar a confundir, puesto que una lesión exclusiva de la piel puede ser lúpica (por ejemplo: el lupus cutáneo discoide) sin que necesariamente se acompañe de afectación de otros órganos (como cuando afecta a los riñones, el corazón, los nervios, el tracto gastrointestinal o el sistema nervioso central). Si bien es cierto que en función de qué tipo de lupus hablemos, habrá mayor o menor riesgo de que éste se asocie con un cuadro sistémico (es decir, que no sólo la piel sino cualquier órgano se vea afectado).
Tipos de Lupus Cutáneo
- Un ejemplo sería el típico rash malar (o eritema en alas de mariposa) que afecta a la zona de las mejillas y la nariz, y característicamente respeta los surcos nasolabiales. Suele asociarse en mayor medida a un lupus sistémico. A veces se confunde con formas de rosácea o dermatitis seborreicas, que suelen ser más frecuentes en la población.
- Lupus eritematoso cutáneo crónico. En este grupo aparece la forma de lupus cutáneo más frecuente, el lupus discoide. Se presenta habitualmente en mujeres en la cuarta y quinta décadas de la vida. Generalmente afecta a cuello y cabeza, sobre todo cuero cabelludo, pabellones auriculares y mejillas.
El Lupus eritematosos sistémico (LES) es una enfermedad autoinmune de causa desconocida con una evolución crónica y que puede afectar a cualquier órgano del cuerpo.
La exposición solar es un claro factor desencadenante de un brote de la enfermedad cutánea y sistémica. Está comprobado, que los sujetos que no realizan una buena fotoprotección, presentan una enfermedad peor controlada. Es por ello que se debe recomendar a los pacientes con lupus que eviten las horas de mayor luz del día, así como que utilicen cremas fotoprotectoras con un factor mayor de 50.
Los ANA son unos autoanticuerpos que reconocen componentes propios de la célula, tanto del núcleo como del citoplasma. En un paciente con un cuadro específico que sugiere afectación sistémica (dolor articular, lesión cutánea, clínica sugerente de afectación de la pleura o del peritoneo y cuadro general) la determinación de los ANA es una de las pruebas iniciales. Estos autoanticuerpos, pueden ir dirigidos contra diferentes estructuras, órganos o tejidos. Sin embargo, la presencia de ANA no indica necesariamente el diagnóstico de una enfermedad autoinmune, puesto que también pueden estar presentes en sujetos sanos o en infecciones comunes.
Tabla Comparativa: Lupus vs. Rosácea
Para resumir las diferencias clave entre el lupus y la rosácea, la siguiente tabla proporciona una comparación lado a lado de los aspectos más importantes de cada condición:
| Característica | Lupus | Rosácea |
|---|---|---|
| Naturaleza de la enfermedad | Enfermedad autoinmune sistémica | Enfermedad inflamatoria de la piel |
| Eritema Malar | Común, en forma de "alas de mariposa" | Puede haber enrojecimiento, pero no en la misma forma |
| Afectación de órganos internos | Posible | No |
| Ulceración de membranas mucosas | Común | No |
| Sensibilidad al sol | Alta | Moderada |
| Tratamiento | Inmunosupresores, corticosteroides | Medicamentos tópicos, terapias con láser |
Si sufres rosácea, no te resignes; déjanos ayudarte a diseñar un protocolo a tu medida.
Es importante recordar que el diagnóstico y tratamiento adecuados deben ser determinados por un profesional de la salud. Si experimenta síntomas preocupantes, consulte a un médico para obtener una evaluación precisa y un plan de tratamiento adecuado.
ROSÁCEA Dermatología - Síntomas, Causas, Tratamiento 📝👨🏻⚕️
tags: #diferencia #entre #lupus #y #rosacea