Hoy exploraremos las diferencias entre dos afecciones cutáneas comunes: el herpes zóster y la psoriasis. Aunque ambas pueden causar molestias significativas, sus causas, síntomas y tratamientos son distintos. A continuación, te presentamos una guía completa para entender y diferenciar estas dos enfermedades.
¿Qué es el Herpes Zóster?
El herpes zóster, también conocido como culebrilla, es una infección viral causada por la reactivación del virus de la varicela-zóster (VVZ), el mismo que causa la varicela. Una de cada tres personas de entre 50 y 90 años va a presentar un episodio de herpes zóster a lo largo de su vida.
El herpes zóster comparte con otros virus del grupo de herpes la capacidad de reactivarse después de un periodo latente o asintomático tras la primera infección. Es crucial destacar que la presencia del herpes zóster está directamente vinculada a haber experimentado la varicela en la niñez.
La reactivación de este virus puede estar asociada a diversos factores predisponentes. Estos factores pueden desencadenar la reactivación del virus latente, dando lugar a la aparición del herpes zóster.
Los principales factores de riesgo para la reactivación del virus herpes zóster están asociados a la disminución de la inmunidad de tipo celular, específicamente los linfocitos T y B. De manera específica, el herpes zóster se ha convertido en uno de los criterios utilizados recientemente para realizar pruebas de detección en pacientes jóvenes con VIH.
También, este virus se utiliza como uno de los criterios para estatificar la gravedad o el estadio de la enfermedad en el contexto del síndrome de inmunodeficiencia adquirida (SIDA). Por otro lado es importante destacar que en mi experiencia como dermatóloga experta en herpes, no todos los pacientes tienen un factor de riesgo claro, desencadenante.
Recientemente, se ha introducido recientemente una vacuna contra el herpes zóster que utiliza fragmentos de ARN del virus inactivados. Esta innovadora formulación es considerada más segura que las vacunas anteriores que utilizaban virus vivos. El riesgo asociado con las vacunas que utilizan fragmentos de virus vivos está vinculado a la posibilidad de introducir la enfermedad en el organismo.
Actualmente, esta vacuna se ha integrado en el calendario vacunal de la población, al igual que otras vacunas fundamentales como la de la gripe o la del COVID-19. Además, se considera esencial para la prevención en pacientes de riesgo, especialmente aquellos que se encuentran en situaciones de inmunosupresión.
El tratamiento de la infección por el virus herpes zóster, o culebrilla, es más eficaz cuando se inicia en las primeras 72 horas, según han demostrado estudios, lo que resulta en una duración más corta de la infección y menos complicaciones. El tratamiento se lleva a cabo con medicamentos en forma de pastillas capaces de inhibir la replicación del virus. Existen varios tipos dentro de este grupo de fármacos, y en casos más graves, se pueden administrar de forma intravenosa.
Para aliviar el dolor, se utilizan analgésicos que también ayudan a reducir la fiebre y el malestar general. En el caso de la neuralgia postherpética, se requiere una evaluación en consulta.
También llamada culebrilla, el herpes zóster está causado por la reactivación del virus de la varicela-zóster (VVZ), el mismo que causa la varicela. En la edad adulta, el sistema inmunitario se debilita, aumentando la posibilidad de padecer herpes zóster.
Roxana Biadei, Policy and Advocacy Program Lead en IFA, ha comentado que “Estos resultados muestran una clara necesidad de fortalecer nuestros esfuerzos educativos sobre el riesgo y el impacto del herpes zóster.
Raquel Alfaro, especialista de Medicina Familiar y Comunitaria en el Servicio Andaluz de Salud y secretaria del Grupo de Trabajo de Enfermedades Infecciosas, Migrante, Vacunas y Actividades Preventivas (IMVAP) de SEMERGEN, ha dicho que: “Aunque en esta encuesta no ha participado España, sí que los datos reflejan en su mayoría la realidad que vivimos en la consulta los profesionales sanitarios de nuestro país.
Hay muchas dudas en torno al herpes zóster y muchos pacientes tienen la idea equivocada de que el herpes zóster es únicamente una erupción cutánea autolimitada, y es mucho más que eso. El herpes zóster puede causar complicaciones de diversa gravedad, desde complicaciones como la sobreinfección de las lesiones hasta complicaciones a nivel del sistema nervioso como ictus, sordera, afectación de fibras nerviosas… siendo la complicación más frecuente la neuralgia postherpética, la cual aparece en el 10 % de los pacientes que sufren herpes zóster y, dentro de éstos puede llegar a aparecer hasta en un 50 % de los pacientes mayores de 60 años y en un 75 % de los mayores de 70 años”.
Y comenta que, “el haber sufrido un herpes zóster no supone inmunidad a volver a padecerlo de nuevo”. Para finalizar recuerda que “cada vez vivimos durante más tiempo y hemos conseguido cronificar muchas enfermedades gracias a los avances científicos.
El rol de la Atención Primaria también es ayudar a nuestros pacientes a que vivan plenamente durante más años, no solamente con un enfoque terapéutico o curativo, sino buscando la mejor calidad de vida y promoviendo estilos de vida saludables“.
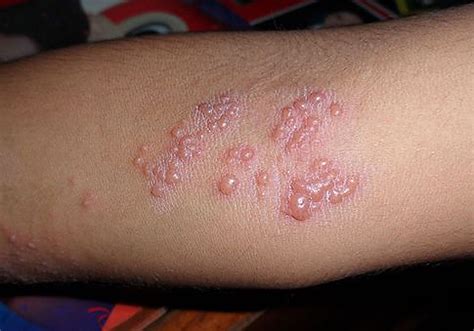
El primer indicio del herpes zóster comúnmente se manifiesta a través de dolor en una región lateral del cuerpo y una sensación de hormigueo. La intensidad de estas molestias puede variar significativamente de un paciente a otro y, en algunos casos, se acompañan de lesiones cutáneas de base urticarial, las cuales pueden confundirse con otras afecciones.
Sin embargo, el diagnóstico del herpes zóster se vuelve claro con la aparición posterior de vesículas enrojecidas o eritematosas. Estas lesiones poseen una distribución característica, siguiendo una disposición lineal y unilateral, de acuerdo con la metámera del nervio sensitivo de la piel. Es importante destacar que el herpes zóster no surge al azar, sino que se manifiesta en el ganglio correspondiente a la región donde la varicela fue más intensa. Aunque puede afectar diversas áreas del cuerpo, las localizaciones más frecuentes son la cara y las dorsales.
El herpes zóster, en principio, es una infección cutánea que generalmente resuelve sin consecuencias, especialmente si se trata de manera oportuna. En algunas ocasiones, se puede presentar sobreinfección de las lesiones por bacterias, aunque esto no es común.
Otra complicación, que afecta hasta al 15% de los pacientes, especialmente en aquellos con una enfermedad avanzada, es la neuralgia postherpética. Esta condición puede ser muy molesta, manifestándose días después de la aparición del herpes zóster y persistiendo hasta cuatro a seis meses. La neuralgia postherpética puede interferir significativamente en la calidad de vida de los pacientes, generando sensaciones tipo latigazo, dolor persistente y dificultades para dormir.
Otra complicación potencial es el síndrome de Ramsay Hunt, que se presenta cuando las vesículas del herpes zóster afectan la punta de la nariz, pudiendo provocar complicaciones oculares. La afectación ocular debe ser evaluada por un oftalmólogo. También existen formas de herpes zóster necrótico, en las cuales las vesículas pueden provocar afectación vascular de la piel, resultando en úlceras, necrosis y costras. Estas formas son más propensas a ocurrir en pacientes con algún grado de compromiso inmunológico y pueden dejar cicatrices.
Síntomas del Herpes Zóster
- Dolor en una región lateral del cuerpo.
- Sensación de hormigueo.
- Lesiones cutáneas de base urticarial.
- Vesículas enrojecidas o eritematosas con distribución lineal y unilateral.
Complicaciones del Herpes Zóster
- Sobreinfección de las lesiones por bacterias.
- Neuralgia postherpética (dolor persistente).
- Síndrome de Ramsay Hunt (complicaciones oculares).
- Herpes zóster necrótico (úlceras y necrosis).
Herpes Zóster ¡todo lo que debes saber!
¿Qué es la Psoriasis?
La psoriasis es una enfermedad inflamatoria crónica de la piel caracterizada por lesiones eritematosas, rojas, en placas y descamativas, que se localizan normalmente en los tobillos, los codos, la espalda o diseminadas. En los últimos años en España ha aumentado, de manera considerable, el número de personas que tiene psoriasis, superando el millón (un 2% de la población).
Es una patología con efecto autoinmune y gran predisposición genética, pero no es contagiosa. Es importante su tratamiento, para minimizar los molestos síntomas, pero hay que saber que al ser una enfermedad crónica la psoriasis no se cura.

La psoriasis es una enfermedad crónica de la piel que se caracteriza por la aparición de zonas enrojecidas, irritadas, engrosadas y que descaman, preferentemente en codos, rodillas, cuero cabelludo y parte media del cuerpo. Se cree que la psoriasis es un trastorno del sistema inmunológico y que tiene un componente hereditario, por lo que en ningún caso es una enfermedad contagiosa.
En la actualidad, la psoriasis no tiene cura, por lo que el objetivo de los diferentes tratamientos disponibles en el de controlar los síntomas cuando se producen brotes y evitar que se produzcan infecciones. Existen fármacos específicos (de uso tópico y por vía oral) para controlar los brotes y recientemente se han incorporado al arsenal terapéutico una serie de medicamentos biológicos que se utilizan cuando no hay respuesta terapéutica. También se pueden utilizar productos de higiene especiales.
Tipos de Psoriasis
Las lesiones pueden distribuirse en diferentes zonas del cuerpo y, en dependencia de su localización, reciben un nombre u otro. Los tipos de psoriasis son:
- Vulgar: Placas grandes diseminadas en tronco y extremidades. Es la psoriasis más frecuente.
- Palmo-plantar: Lesiones que sólo se localizan a nivel de las palmas de la mano y las plantas de los pies. Son molestas para el paciente porque dificultan la actividad diaria de quien las tiene. Suelen ser ampollares, pustulosas y húmedas y pueden agrietar la piel.
- Invertida: Aparecen sólo a nivel de los pliegues de las ingles, axilas o en la zona submamaria. Por si color rojizo en ocasiones se confunden con un intertrigo por hongo.
- En gota o guttata: Puntitos diseminados en todo el cuerpo. Se sabe que existe un alto porcentaje de pacientes diagnosticados que presentan estas lesiones a consecuencia de bacterias que colonizan la nasofaringe. En la mayoría de los casos con un tratamiento antibiótico se resuelve.
- Cuero cabelludo: Esta psoriasis se puede confundir con una dermatitis seborreica y su tratamiento es muy similar.
- Ungueal: Las lesiones aparecen en las uñas y muchas veces se confunden con hongos.
Síntomas de la Psoriasis
Las placas de la psoriasis producen picor, dolor, grietas y escozor y problemas estéticos que afectan psicológicamente al paciente. Aunque ya hemos dicho que no son contagiosas, la persona que tiene las lesiones se siente mal y tiene tendencia a rechazo social. El 36% de los pacientes con esta patología reconoce tener falta de autoestima y el 24% siente tristeza a causa de la enfermedad, según los datos facilitados por Acción Psoriasis (Asociación de Pacientes de Psoriasis, Artritis Psoriásica y Familiares).
Tratamientos de la Psoriasis
Existen dos tipos de tratamientos para la psoriasis: locales y sistémicos. No obstante, si conocemos la existencia de un factor desencadenante que esté produciendo estrés en el paciente que le haya provocado la aparición o empeoramiento de las lesiones es importante que el paciente acuda al especialista en psiquiatría o al psicólogo para bajar esos niveles de estrés. Esta enfermedad no está relacionada con la alimentación.
Tratamientos Locales
- Mantener hidratada la piel las 24 horas del día. Se recomienda utilizar muchas cremas humectantes, de tipo vaselina, e incluso aceite de oliva. De esta forma se consigue mantener la piel lo más grasa posible, para contrarrestar las lesiones secas que producen mucho picor.
- Corticoides tópicos, cortisonas en forma de ungüento
- Derivados de la vitamina D, como el Calcipotriol
- Tratamientos con Rayos UVA
- Derivados de la brea de ulla aplicados de forma local
- Tratamientos inmunomoduladores
- Retinoides, que son análogos de la vitamina A y tienen un efecto antiinflamatorio
- Tratamientos locales con queratolíticos. Son medicamentos que hacen que disminuyan las costras, desprendiendo el exceso de grosor de la piel.
Tratamientos Sistémicos
- Los inmunomoduladores suprimen la capacidad de las células inmunes para reproducirse.
- Ciclosporina, suprime elementos del sistema inmunológico, haciendo más lentos los procesos de psoriasis
- Metotrexate, ralentiza el proceso de crecimiento de las células de la piel
- Ácido retinoico
- Agentes biológicos, como tratamiento alternativo
Remedios Naturales
- Heliotalasoterapia: La mezcla de mar, sol y agua
- Aceite de árnica aplicado en las zonas en las que haya placas o descamaciones
- Aloe vera para aliviar el picor
- Aguacate frotado en las zonas afectadas
Causas de la Psoriasis
Esta enfermedad puede aparecer en cualquier momento de la vida, aunque cuando lo hace en niños tiene mejor pronóstico. No se conoce exactamente qué causa la psoriasis, pero se sabe que existe una predisposición a padecerla y está muy relacionada con situaciones de estrés. Hay personas que tienen lesiones en un momento puntual y después desaparecen, pero eso no implica que en un futuro no puedan tener otro brote. También hay quien las tiene constantemente y se agravan o minimizan en función del estrés que tengan. Las principales causas son:
- Estrés
- Causas genéticas
- Causas ambientales
Es importante acudir al dermatólogo si aparecen lesiones o placas que puedan hacer sospechar de un inicio de psoriasis. Este es el especialista encargado de tratar esta enfermedad, aunque en ocasiones los médicos de familia también hacen un seguimiento. El diagnóstico se realiza por la forma de las lesiones.
Tabla Comparativa: Herpes Zóster vs. Psoriasis
| Característica | Herpes Zóster | Psoriasis |
|---|---|---|
| Causa | Reactivación del virus varicela-zóster (VVZ) | Enfermedad autoinmune con predisposición genética |
| Contagio | Puede transmitir el VVZ a personas no inmunes a la varicela | No contagiosa |
| Síntomas Principales | Dolor, hormigueo, vesículas en distribución lineal | Placas rojas, descamativas, picazón |
| Tratamiento | Antivirales, analgésicos | Tratamientos tópicos, sistémicos, fototerapia |
| Complicaciones | Neuralgia postherpética, sobreinfección, problemas oculares | Problemas psicológicos, artritis psoriásica |
La información contenida en este artículo es solo para fines informativos y no debe considerarse como un consejo médico. Siempre consulte a un profesional de la salud para obtener un diagnóstico y tratamiento adecuados.
tags: #difference #entre #zona #et #psoriasis