El vitíligo es una enfermedad crónica de la piel que afecta aproximadamente del 0,5 al 2% de la población mundial. Se caracteriza por la presencia de manchas blancas que suelen tener una distribución simétrica en la superficie corporal. A menudo, los pacientes llegan preocupados a la consulta debido a la aparición de manchas blancas en la piel, pero, como enfatiza la especialista, no todas las manchas blancas son necesariamente indicativas de vitíligo.
¿Qué es el Vitíligo?
El vitíligo es una pérdida de melanocitos cutáneos que causa despigmentación de la piel de diferentes tamaños. La progresión del vitíligo es impredecible; las manchas blancas pueden detenerse, expandirse o, en ocasiones, la piel recupera su color. Es importante entender que el vitíligo no desaparecerá por completo, pero cualquier mejora en la calidad de vida y el bienestar emocional es valiosa.
Tal vez hayas observado unos puntitos blancos sobre tu piel morena, en forma de manchitas blancas en brazos y piernas. Si es así, este artículo te interesará. Te hablo sobre la hipomelanosis en gotas desde mi experiencia como dermatóloga.
Tipos de Vitíligo
Puede clasificarse en dos tipos, dependiendo en cómo y en qué regiones del cuerpo ocurre la despigmentación.
- Segmentario: llamado también vitiligo unilateral, comúnmente aparece a temprana edad, con parches de descoloración en sólo un área del cuerpo. Puede darse en una pierna, un lado de la cara, o en varias áreas en sólo un lado del cuerpo. Aproximadamente la mitad de los que sufren este tipo de vitíligo pueden experimentar la caída del pelo en las regiones donde hay descoloración.
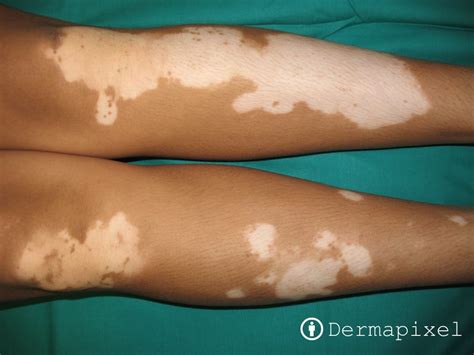
- No segmentario: es la forma más común de la condición. Se conoce también como vitiligo generalizado o bilateral. Con este tipo los parches aparecen simétricamente en ambos lados del cuerpo.
Esta clasificación también tiene subtipos:
- Acrofacial: que afecta la cara, cabeza, manos y pies.
- Mucosal: afecta la mucosa oral y genital.
- Universal: es la condición más severa, pero también la más rara. Se extiende en un 80% a 90% de la piel.
Causas del Vitíligo
La causa exacta del vitíligo no se comprende completamente, pero se cree que es multifactorial. Se desconoce la causa exacta, pero es probable que existan factores genéticos y autoinmunitarios.
La etiología del vitíligo no es clara, aunque hay falta de melanocitos en algunas áreas. Los mecanismos propuestos incluyen la destrucción autoinmunitaria, disminución de la superviviencia y defectos primarios de los melanocitos. El vitíligo puede ser familiar (autosómico dominante, con penetrancia incompleta y expresión variable) o adquirido.
Según la experta, la predisposición genética al vitíligo no implica necesariamente que la enfermedad se desarrolle. Otro factor desencadenante es el estrés emocional. En muchos casos, se ha observado que los eventos estresantes preceden a la aparición de manchas blancas en la piel, lo que sugiere una relación entre el estrés y el vitíligo.
En ocasiones, el vitiligo ocurre luego de una lesión física directa en la piel (p. ej., como respuesta a una quemadura solar). El vitíligo también puede ser consecuencia de la exposición a ciertas sustancias químicas que se encuentran en productos y colorantes para el hogar. Los pacientes pueden establecer una asociación entre la aparición del vitiligo y el estrés emocional.
La inmunoterapia para el melanoma (p. ej., inhibidores de BRAF, inhibidores del receptor de muerte programada 1 [PD-1]) puede desencadenar vitiligo como efecto adverso inmunológico.
Síntomas del Vitíligo
El vitiligo se caracteriza por la presencia de áreas hipopigmentadas o despigmentadas, en general bien demarcadas y que suelen ser simétricas. La despigmentación puede ser localizada, comprometer 1 o 2 áreas puntuales o segmentos corporales enteros (vitiligo segmentario); raras veces puede ser generalizado, con compromiso de la mayoría de la superficie corporal (vitiligo universal).
Sin embargo, el vitiligo afecta con más frecuencia la cara (sobre todo en las áreas periorificiales), dedos, dorso de las manos, superficies flexoras de las muñecas, codos y rodillas, pantorrillas, dorso de los tobillos, axilas, área inguinal, área anogenital, ombligo y pezones. La desfiguración estética puede ser especialmente grave y emocionalmente devastadora en los pacientes de piel oscura.
El diagnóstico diferencial incluye hipopigmentación posinflamatoria, piebaldismo (un trastorno autosómico dominante poco frecuente en el que se observan zonas despigmentadas en parches rodeadas de zonas hiperpigmentadas, con mayor frecuencia en la frente, el cuello, la parte anterior del tronco y la parte media de las extremidades), morfea (esclerodermia localizada, en la que la piel suele ser esclerótica), lepra (en la que las lesiones suelen ser hipoestésicas), liquen escleroso, pitiriasis alba, leucodermia química y leucodermia debido a melanoma.
Diagnóstico del Vitíligo
El diagnóstico del vitíligo se realiza mediante una evaluación visual de las manchas blancas en la piel por parte de un dermatólogo. Aunque no hay guías basadas en la evidencia, se considera razonable evaluar un hemograma completo, glucemia en ayunas, función tiroidea y anticuerpos antiperoxidasa tiroidea (con frecuencia presentes en la tiroiditis de Hashimoto) según lo indique la revisión clínica de los sistemas.
Tratamiento del Vitíligo
El manejo del vitíligo es complejo y no tiene una solución definitiva. Aunque existen numerosos tratamientos disponibles, hay poca evidencia científica que respalde su efectividad. El objetivo es detener el avance de la enfermedad y ayudar a devolverle el color a la piel o hacer que su tono sea más uniforme. Sin embargo, incluso con estas opciones de tratamiento, no hay garantía de repigmentación, y la ubicación de las manchas y el tiempo de evolución del vitíligo influyen en los resultados. El curso del vitíligo es impredecible y su tratamiento es un desafío constante.
El tratamiento tradicional de primera línea son los corticosteroides tópicos de alta potencia, que pueden también causar hipopigmentación o atrofia de la piel adyacente como efecto adverso del uso crónico de corticosteroides. Los inhibidores de la calcineurina (tacrolimús y pimecrolimús) pueden ser alternativas particularmente útiles para tratar áreas de la piel como la cara y la ingle donde son más frecuentes los efectos adversos de los corticoides tópicos. El calcipotrieno mezclado con dipropionato de betametasona también puede ser útil y más exitoso que la monoterapia con cualquiera de los fármacos.
Los rayos UVB de banda estrecha (NB-UVB) suelen ser el tratamiento inicial de elección para el vitiligo generalizado, especialmente en pacientes en los que está contraindicada la inmunosupresión. El láser excímero (308 nm) puede ser útil, sobre todo para la enfermedad localizada que no responde al tratamiento tópico inicial. Cuando se considera la fototerapia, el aumento teórico del riesgo de cáncer de piel debe analizarse con los pacientes. Los pacientes sometidos a fototerapia pueden beneficiarse con estudios regulares de detección sistemática del cáncer de piel.
En pacientes con vitiligo que progresa rápidamente (durante semanas o meses), se puede considerar una dosis baja de corticosteroides orales durante un par de semanas para limitar la propagación. Debido a que los corticosteroides orales no repigmentan la piel, se pueden agregar NB-UVB para facilitar la repigmentación.
La cirugía es una opción razonable sólo para pacientes con enfermedad estable y limitada cuando ha fallado el tratamiento médico. Las terapias utilizadas incluyen microinjerto autólogo, injerto con aspiración de ampollas y tatuaje; el tatuaje es especialmente útil en áreas difíciles de repigmentar como los pezones, labios y puntas de los dedos.
Puede realizarse la despigmentación de la piel no afectada para lograr un tono de piel más homogéneo con éter monobenzilo de hidroquinona al 20% aplicado 2 veces al día. Este tratamiento está indicado solo cuando la mayor parte de la piel está afectada y el paciente está preparado para la pérdida permanente de pigmento y el subsiguiente riesgo de daños cutáneos fotoinducidos (p. ej., cáncer de piel, fotoenvejecimiento). Este tratamiento puede ser extremadamente irritante, de manera que debe probarse en un área pequeña antes de utilizarlo en áreas más extensas. Puede ser necesario prolongar el tratamiento durante ≥ 1 año.
El inhibidor tópico de la Janus cinasa (JAK) ruxolitinib (JAK 1 y 2) está disponible para el tratamiento del vitiligo. Otro inhibidor de JAK, tofacitinib (JAK 1 y 3) se investiga en la actualidad. Sin embargo, la despigmentación puede repetirse después de que estos agentes se suspenden.
Opciones de tratamiento
A continuación, se presenta una tabla con las opciones de tratamiento comunes para el vitíligo:
| Tratamiento | Descripción | Consideraciones |
|---|---|---|
| Corticosteroides Tópicos | Cremas de alta potencia para reducir la inflamación. | Pueden causar hipopigmentación o atrofia de la piel adyacente. |
| Inhibidores de Calcineurina | Tacrolimús y pimecrolimús para áreas sensibles como la cara y la ingle. | Menos efectos adversos que los corticosteroides en áreas delicadas. |
| Fototerapia UVB de Banda Estrecha (NB-UVB) | Tratamiento inicial para vitíligo generalizado. | Requiere múltiples sesiones y monitoreo para riesgo de cáncer de piel. |
| Láser Excímero | Para enfermedad localizada que no responde a tratamientos tópicos. | Efectivo para promover la repigmentación en áreas específicas. |
| Ruxolitinib Tópico | Inhibidor de JAK para reducir la inflamación y promover la repigmentación. | Puede causar irritación y acné en el sitio de aplicación. |
| Cirugía (Injertos de Piel) | Microinjertos autólogos para casos estables y limitados. | Opción para pacientes que no responden a tratamientos médicos. |
La FDA aprueba nuevo tratamiento contra el vitíligo: estos son los efectos en la piel del Opzelura
Nuevos Avances en el Tratamiento del Vitíligo
Ruxolitinib obtuvo la aprobación en Estados Unidos hace un año y ha demostrado ser efectivo en el tratamiento de la dermatitis atópica. En junio de 2023, la EMA aprobó la crema de ruxolitinib para su uso en Europa. Después de un largo periodo sin avances en el tratamiento del vitíligo, finalmente contamos con un medicamento respaldado por evidencia científica y aprobado para tratar esta enfermedad.
La opinión positiva del CHMP se basó en los resultados de los ensayos clínicos TRuE-V1 y TRuE-V2, que involucraron a más de 600 pacientes con vitíligo no segmentario. La crema se aplica dos veces al día y generalmente tiene un buen perfil de efectos adversos, con irritación y la aparición ocasional de granitos como efectos secundarios.
Como explica la especialista, es probable que el tiempo de evolución del vitíligo no sea ser un factor determinante en la respuesta al tratamiento con Ruxolitinib. Los estudios muestran que incluso en pacientes que han tenido vitíligo durante 10 o 12 años, no se observa una diferencia significativa en la respuesta al nuevo medicamento. En la actualidad, se está llevando a cabo una considerable investigación en esta dirección, lo que brinda esperanza para los pacientes.
Impacto Psicológico y Manejo del Estrés
El impacto psicológico del vitíligo no debe subestimarse. Las personas que lo padecen a menudo experimentan estrés, ansiedad, depresión y una disminución de la autoestima debido a la apariencia de las manchas blancas en su piel. El vitíligo, a pesar de no causar dolor ni molestias físicas, tiene un impacto negativo importante en la calidad de vida de los pacientes.
Un aspecto fundamental que subrayo con frecuencia es que el estrés se ha identificado como un factor desencadenante del vitíligo. Además, la preocupación de los pacientes por la relación entre su nerviosismo y la aparición de nuevas manchas puede aumentar aún más su nivel de estrés, lo que crea un ciclo preocupante. Según comenta la doctora Tévar, a menudo, los pacientes regresan a consulta para compartir sus experiencias positivas después de haber recibido terapia psicológica o haber adoptado técnicas de manejo del estrés.

Hipomelanosis Idiopática en Gotas (HIG)
Tal vez hayas observado unos puntitos blancos sobre tu piel morena, en forma de manchitas blancas en brazos y piernas. Si es así, este artículo te interesará. Te hablo sobre la hipomelanosis en gotas desde mi experiencia como dermatóloga.
¿Qué son las manchitas blancas en los brazos y las piernas? - Síntomas
La hipomelanosis idiopática en gotas, o guttata es más frecuente en personas de piel clara. Se manifiesta como manchas blancas, de tamaño milimétrico aparecen salpicadas en la piel de las piernas y los brazos de personas de edad media o mayores. Suelen ser más evidentes cuando uno se pone moreno. No producen síntomas, ni pican ni duelen. En este enlace puedes ver más fotos de HIG
¿Por qué aparecen manchas blancas en los brazos y las piernas? - Causas
La hipomelanosis en gotas es consecuencia de la exposición al sol. No al sol del último verano, o el de los últimos años, o aquella quemadura que recordamos porque fue más intensa, no. Es consecuencia de años y años de rayos ultravioleta. Esta de alguna manera altera la capacidad de producir pigmento de las células de la piel y hace que trabajen de modo irregular. La hipomelanosis guttata es una mezcla de sol y edad. De hecho, con el paso de los años, suele aumentar el número de «gotitas». Las manchas blancas en la piel de los niños suele ser debida a dermatitis atópica y no tienen nada que ver con este cuadro.
¿Cómo se diagnostican las manchitas blancas en los brazos y las piernas (HIG)? - Diagnóstico
La hipomelanosis en gotas solemos diagnosticarla con una exploración clínica dermatólogica. Es interesante que la piel sea evaluada por un dermatólogo (presencial o dermatólogo online). Así se podrá diferenciar estas manchitas de otras enfermedades como el vitíligo o las verrugas planas y valorar los diferentes motivos que puedan causar manchas blancas en verano. En mi experiencia como dermatóloga, la mayoría de los casos no requieren ninguna prueba ni examen médico.
¿Cómo se trata la hipomelanosis idiopática en gotas? - Tratamiento
Primero, como dermatóloga puedo asegurarte que esta condición no tiene ningún relevancia a nivel médico. Sin embargo, sí puede tener cierta repercusión estética, por lo que es normal tratemos de buscar una solución. Sin embargo, los médicos no disponemos de tratamientos totalmente efectivos. Por raro que parezca, no existe un láser milagroso que pueda borrar estas pequeñas manchas.
Segundo, tampoco disponemos de ningún tratamiento tópico (crema) con evidencia científica. Se han probado los corticoides tópicos, los inhibidores de la calcineurina, con resultados variables. Por último, algunas publicaciones han mostrado una ligera mejoría con crioterapia o láseres fraccionados, pero los resultados no son en ningún caso completos. En general, en mi experiencia como dermatóloga no suelo aconsejar tratamiento alguno, pues la opción de mejoría es casi inexistente.
¿Cómo se previenen las manchitas blancas en los brazos y piernas? - Prevención
Sabemos que la aparición de estas pequeñas manchas blancas en los brazos y las piernas es fruto de una exposición al sol a lo largo de los años. La «carga» solar acumulada no la podemos borrar. Sin embargo, sí podemos evitar acumular más cantidad de daño solar. Por esto, si padeces hipomelanosis en gotas es aconsejable que refuerces tus hábitos de protección solar.
Por otro lado, si aún no has visto aparecer estas manchitas en tus brazos o piernas y has leído este artículo, refuerza la prevención y usa fotoprotector de forma rigurosa. Así tendrás muchas menos probabilidades de sufrir una hipomelanosis en gotas en el futuro.