¿Se pregunta qué enfermedades de la piel provocan ampollas (bulas, en términos médicos)? Algunas formas de eczema pueden crear ampollas de agua en las manos, los pies y otras partes del cuerpo. Es lo que se conoce como eczema bulloso. A continuación, exploraremos en detalle qué es el eccema bulloso, cómo se trata y cómo diferenciarlo de otras afecciones similares.
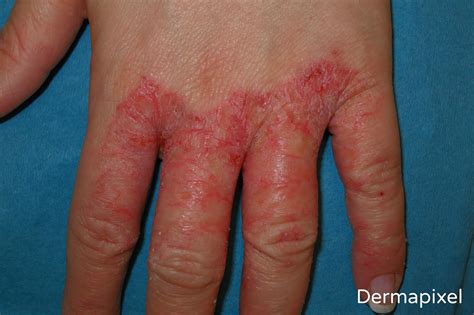
¿Qué es el Eccema Bulloso?
El eccema bulloso es una forma particular de eccema causada por la coalescencia de vesículas que forman ampollas. Cabe señalar que se trata de una forma de eczema agudo, en ocasiones muy intenso. A diferencia de lo que se suele pensar, el eczema bulloso no se limita a las manos y los pies. Puede aparecer en cualquier parte del cuerpo. Por tanto, el eczema bulloso no es sinónimo de dishidrosis.
Manifestaciones del Eccema Bulloso
El eccema bulloso se manifiesta con la aparición de frágiles “ampollas de agua” que se rompen dando lugar a una zona supurante. Estas vesículas suelen ir acompañadas de una inflamación subyacente o de placas rojas, así como de un intenso picor. El eccema bulloso puede aparecer en distintas zonas del cuerpo al mismo tiempo.
¡Cuidado! Es importante distinguir entre las ampollas causadas por este eczema y otras enfermedades de la piel que provocan la formación de ampollas, en particular el impétigo bulloso de los lactantes. En este caso, el eczema puede evolucionar de forma crónica o estacional (sobre todo en verano). Es posible que no se pueda identificar la causa.
Eccema Bulloso vs. Dishidrosis
La dishidrosis y el eczema bulloso suelen confundirse por error. La dishidrosis es un eczema que afecta a las manos y los pies, mientras que el eczema bulloso puede aparecer en cualquier parte del cuerpo (piernas, brazos, cara, etc.). Por lo general, la dishidrosis se manifiesta en forma de vesículas en las palmas de las manos, los laterales de los dedos, las plantas y los dedos de los pies. Puede adquirir una apariencia bullosa a medida que las vesículas se unen.
Como se ha indicado antes, la transpiración es un factor importante cuando la dishidrosis aparece en verano, pero puede deberse, al igual que el eczema bulloso, a una alergia de contacto.
| Característica | Eccema Bulloso | Dishidrosis |
|---|---|---|
| Localización | Cualquier parte del cuerpo | Manos y pies |
| Apariencia | Ampollas frágiles que se rompen | Vesículas en palmas, dedos y plantas |
| Causas | Desconocidas, a veces alérgica | Transpiración, alergia de contacto |
Tratamiento del Eccema Bulloso
El principal tratamiento para el eczema bulloso es la aplicación de una crema a base de corticoides, al igual que para el eczema de contacto atópico y todas las formas de eczema. Si las ampollas de agua del eczema bulloso son demasiado grandes, pueden perforarse, sin olvidar aplicar un antiséptico.
Como todos los eczemas, el eczema bulloso se cura sin dejar cicatrices. Pueden producirse recaídas si no se elimina el alérgeno responsable, o en caso de dishidrosis estacional.
Importancia de la hidratación en el tratamiento del eccema.
¿Es Contagioso el Eccema?
Se trata de una idea preconcebida que acompaña a la mayoría de enfermedades de la piel, pero que debe combatirse en el caso del eczema. No, el eczema no es contagioso, ni debido a una falta de higiene, ni según su forma: eczema atópico, eczema de contacto, eczema crónico de las manos, eczema durante el embarazo. El eczema no se transmite dando la mano o dando un beso. No « se coge » bañándose en la misma piscina que una persona afectada de eczema o compartiendo la toalla.
El Eccema en Niños
Un niño afectado de eczema puede ir al colegio con normalidad sin riesgo de contagiar a sus pequeños compañeros de clase. Desgraciadamente, la mirada de otros niños y de otros padres, incluso del profesor puede resultar dura a veces. Hay que dedicar tiempo a explicar la enfermedad, su carácter crónico pero no contagioso, su tratamiento. En este punto, puede ser interesante solicitar una entrevista con el profesor o presentar un certificado médico para acabar con las dudas sobre si el eczema es contagioso.
No obstante, el eczema en ocasiones puede sobreinfectarse y, en ese caso, el niño puede tener que ausentarse temporalmente de las clases. Las principales sobreinfecciones son de origen bacteriano: las lesiones de eczema se vuelven supurativas y se cubren de costras de color amarillento. En estos casos suele prescribirse un tratamiento local y, en ocasiones, también un tratamiento mediante antibióticos.
Las sobreinfecciones víricas son fundamentalmente debidas al virus del herpes y pueden llegar a ser muy graves.
¿Cómo se propaga el Eccema por el cuerpo?
Aunque el eccema no puede propagarse entre individuos, ciertamente puede extenderse por distintas zonas de tu propio cuerpo. Comprender cómo y por qué ocurre esto es crucial para controlar eficazmente esta afección cutánea persistente.
Qué ocurre durante un brote
Un brote de eccema comienza con una inflamación que hace que tu piel se vuelva cada vez más roja (o más oscura que tu tono de piel habitual, según el color de la piel), te pique y te duela. Si tienes la piel más oscura, puedes notar que las manchas se oscurecen, mientras que los que tienen la piel más clara suelen ver enrojecimiento.
Durante un brote, el eccema pasa por distintas fases. Inicialmente, la fase aguda conlleva un picor intenso, a menudo incluso antes de que aparezca la erupción. Posteriormente, observarás ampollas llenas de líquido que pueden supurar, junto con enrojecimiento, hinchazón, dolor y sensibilidad extremos.
Si no se trata, un brote puede "descontrolarse", haciendo más difícil que tu piel recupere su estado anterior. A medida que la enfermedad pasa a la fase subaguda (de curación), los síntomas cambian a grietas en la piel, descamación y sensación de quemazón o escozor en lugar de picor.
Sin un tratamiento adecuado, el eccema puede progresar a la fase crónica, caracterizada por manchas engrosadas y coriáceas debidas a la inflamación continua. Estos cambios pueden durar varios meses o más, incluso después de que se hayan resuelto otros síntomas.
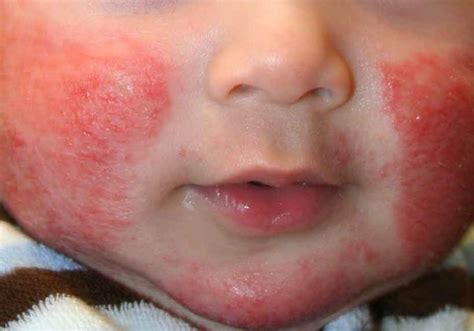
Zonas habituales de propagación del eccema
El eccema afecta a distintas partes del cuerpo según la edad. En los lactantes, suele aparecer en las:
- Mejillas y frente
- Cuero cabelludo
- Cuello
- Piernas
En niños y adultos, las localizaciones más frecuentes son:
- Cara y cuello
- Parte superior del pecho
- Manos, muñecas y dedos
- Parte posterior de las rodillas y pliegues de los codos
- Tobillos y pies
Algunos tipos de eccema afectan a zonas concretas. El eccema dishidrótico provoca pequeñas ampollas que pican intensamente en los dedos de las manos, los pies, las palmas de las manos o las plantas de los pies. Además, la dermatitis seborreica afecta a zonas grasas como el cuero cabelludo, la cara o el pecho, mientras que la dermatitis por estasis suele aparecer en la parte inferior de las piernas.
En particular, el eccema también puede extenderse a la zona genital, lo que se conoce como eccema genital. Estas localizaciones no son aleatorias: suelen corresponder a zonas propensas a la humedad, la fricción o la exposición ambiental.
Por qué rascarse lo empeora
El ciclo picor-rascado es quizá el factor más importante en la propagación del eccema. Este ciclo se produce cuando el picor conduce al rascado, que libera sustancias inflamatorias, lo que provoca más piel seca y un aumento del picor. En consecuencia, rascarse la piel dañada desencadena más inflamación, lo que hace que las erupciones se expandan.
Rascarse no sólo extiende el eccema, sino que también crea complicaciones. En primer lugar, daña la barrera cutánea, haciéndola más susceptible a irritantes y alérgenos. En segundo lugar, puede dar lugar a una piel engrosada y correosa mediante un proceso denominado liquenificación.
Lo más preocupante es que el rascado puede romper la superficie de la piel, creando heridas abiertas vulnerables a la infección. Una vez que una zona se infecta, las bacterias pueden propagarse a otras zonas agrietadas o secas si te rascas en ambos lugares. Los signos de infección incluyen un exceso de líquido, costras amarillas y piel caliente, hinchada y sensible.
El tratamiento de los brotes de dermatitis atópica en niños
Factores Desencadenantes de la Propagación del Eccema
Entender qué causa que el eccema empeore y se extienda por la piel es crucial para tratar eficazmente esta difícil afección. Múltiples factores pueden desencadenar brotes, convirtiendo una pequeña mancha en una erupción más extendida.
Irritantes y alérgenos ambientales
Tu entorno cotidiano desempeña un papel importante en el comportamiento del eccema en la piel. Los productos domésticos comunes -como jabones, detergentes y productos de limpieza agresivos- pueden comprometer la barrera cutánea, permitiendo que el eccema se extienda a zonas que antes no estaban afectadas. Asimismo, ciertos tejidos, como la lana y el poliéster, pueden desencadenar una irritación mecánica en una piel ya de por sí sensible.
La calidad del aire también influye sustancialmente en la gravedad del eccema. Los estudios demuestran que los niños que crecen cerca de carreteras con mucho tráfico tienen un mayor riesgo de desarrollar enfermedades atópicas. Los contaminantes del aire pueden penetrar en capas más profundas de la piel, comprometiendo su barrera epidérmica y desencadenando respuestas inflamatorias. Los irritantes de interior plantean amenazas similares, siendo el humo del tabaco especialmente nocivo: afecta a los hijos de padres atópicos más gravemente que a los de padres no atópicos.
Factores genéticos y del sistema inmunitario
La predisposición genética es la base del desarrollo y propagación del eccema. Si tienes un progenitor con eccema, asma o fiebre del heno, tus probabilidades de desarrollar eccema aumentan en un 50-70%. Este riesgo salta al 80% cuando ambos progenitores están afectados.
El gen FLG desempeña un papel especialmente crucial, con mutaciones presentes en el 20-30% de las personas con eccema, en comparación con sólo el 8-10% de la población general. Los individuos portadores de dos copias alteradas de este gen suelen experimentar síntomas más graves y una mayor propagación que los que tienen una sola copia alterada.
La respuesta de tu sistema inmunitario también influye en la extensión del eccema. Las personas con eccema suelen tener un sistema inmunitario hiperactivo en lugar de debilitado. Esta reacción exagerada se manifiesta cuando tu cuerpo produce más células inmunitarias Th2, lo que provoca:
- Aumento de la pérdida de agua de la barrera cutánea
- Mayor vulnerabilidad a la entrada de alérgenos como el polen o los ácaros del polvo
- Mayor susceptibilidad a irritantes como el jabón o el detergente
Estrés emocional y cambios hormonales
El estrés es un potente desencadenante de la propagación del eccema, estableciendo un ciclo desafiante. Cuando estás estresado, tu cuerpo libera cortisol, que suprime el sistema inmunitario y favorece la inflamación. Esta inflamación empeora el eccema, creando más estrés, lo que perpetúa el ciclo. En consecuencia, las investigaciones muestran que a más del 30% de las personas con dermatitis atópica se les ha diagnosticado depresión y/o ansiedad.
Las fluctuaciones hormonales a lo largo de la vida también influyen en el comportamiento del eccema. Durante la pubertad, las hormonas aumentan y afectan a la piel de forma diferente: los estrógenos refuerzan la barrera cutánea, mientras que la progesterona y los andrógenos pueden debilitarla. Muchas personas notan que el eccema empeora durante la menstruación debido a estos cambios hormonales. Aproximadamente la mitad de las mujeres con eccema experimentan un empeoramiento de los síntomas durante el embarazo.
La calidad del sueño también influye fundamentalmente en la propagación del eccema. Cuando los adolescentes se quedan despiertos hasta tarde debido al estrés o al tiempo que pasan frente a una pantalla, sus niveles de cortisol aumentan, lo que afecta negativamente tanto a la salud de la piel como al bienestar general. Por tanto, establecer rutinas de sueño saludables es esencial para controlar la extensión del eccema por todo el cuerpo.
Cómo reconocer los signos del eccema diseminado
Detectar el eccema cuando empieza a expandirse requiere prestar mucha atención a las señales cambiantes de tu piel. Identificar estos signos a tiempo te permite intervenir antes de que se intensifiquen los brotes.
Cambios en la textura y el color de la piel
El eccema afecta a distintos tonos de piel de formas distintas. En la piel clara, el eccema extendido suele aparecer como manchas inflamadas rojas o rosadas. En cambio, en los tonos de piel más oscuros, las zonas afectadas pueden tener un aspecto púrpura, gris, marrón o ceniciento.
A medida que el eccema progresa, puedes notar hiperpigmentación (manchas más oscuras) o hipopigmentación (manchas más claras). Estos cambios de color suelen persistir incluso después de que remita el brote de eccema, y a veces tardan meses o años en desaparecer por completo.
Los cambios de textura son igualmente reveladores. Observa si la piel se vuelve seca, escamosa o correosa. El rascado crónico produce liquenificación: zonas engrosadas con marcas visibles de rascado. En algunos casos, se produce prominencia folicular, donde el eccema aparece como pequeñas protuberancias que pican, principalmente en el tronco y los antebrazos.
tags: #eczema #bulleux #est #il #contagieux