Si tu hijo tiene dermatitis atópica (DA), es fundamental informarse sobre esta enfermedad para manejarla adecuadamente. También llamada eccema atópico, es la enfermedad de la piel más frecuente en la infancia. Cursa en brotes con inflamación de la piel que precisan tratamiento médico para un buen control.
En este artículo, exploraremos las causas de la dermatitis atópica (DA) y las medidas higiénico-dietéticas que podemos aplicar para aliviar los síntomas y mejorar la calidad de vida de los niños afectados.
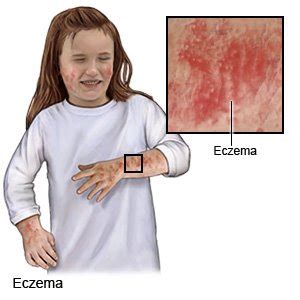
¿Qué es la Dermatitis Atópica (DA)?
La dermatitis atópica, también conocida como eccema atópico, es la enfermedad de la piel más común en la infancia. Gracias al avance en lo que se sabe de la forma en que se produce, hoy en día se sabe que la DA es una enfermedad que afecta a distintas partes del cuerpo, mediada por linfocitos T-helper2 (TH2). Por esto mismo, se engloba dentro del concepto de atopia, que significa “reacción exagerada”.
Causas de la Dermatitis Atópica
La causa de la DA es múltiple y con frecuencia los pacientes que la tienen presentan además otros problemas. Los factores que influyen en que se produzca son:
- Factores genéticos
- Factores ambientales
- Problemas de la barrera de la piel y del sistema inmunitario
- Problemas del microbioma
Hoy en día existe la teoría de que la inflamación comienza con la alteración de la barrera de la piel, debida a que los pacientes con atopia presentan alteración de genes y proteínas que forman la piel, como por ejemplo la filargina. Esta proteína es esencial para que las células de la piel estén unidas. Estos defectos implican una pérdida de la barrera cutánea inmune de la piel ante factores ambientales “extraños” (radiación ultravioleta, polución, productos de limpieza…), siendo más fácil la infección e inflamación de esta.
A este proceso se le añade que los niños con DA tienen respuestas del sistema inmune más “exageradas” a los factores ambientales, dando un proceso inflamatorio como respuesta. Las células de defensa (linfocitos) producen sustancias (interleucinas) que estimulan y perpetúan la inflamación y que favorecen la aparición de picor, así como la producción de proteínas IgE (inmunoglobulina E) y eosinofilia, que se relacionan mucho con los procesos alérgicos.
En cuanto al microbioma, que son los microorganismos que viven en la piel de forma natural, se ha visto que los pacientes con DA tienen un disbalance en la flora de la piel. La bacteria Staphylococcus aureus es la que domina en la DA y puede provocar infecciones en la piel.
Otros Problemas Asociados a la Dermatitis Atópica
La reacción exagerada del sistema inmunitario afecta a distintas partes del cuerpo: el sistema respiratorio (a nivel bronquial se puede manifestar en forma de asma), mucosas como la ocular y nasal (produciendo rinitis y conjuntivitis…) y alergias (alergias alimentarias…).
El riesgo de padecer estos problemas es mayor cuanto más grave es la DA. Los estudios recientes constatan que los niños con DA tienen 2-3 veces más riesgo de tener asma a los 6 años. Así pues, se estima que entre el 40-80% de los niños atópicos tendrán rinitis alérgica. Los problemas en los ojos se calcula que están presentes hasta en el 30% de los casos y más o menos el 16% de los niños atópicos tendrán alguna alergia alimentaria.
Así se produce la marcha atópica, que no es más que el riesgo que se ve en los pacientes atópicos de presentar estos problemas por la respuesta exagerada del sistema inmune ante factores ambientales.
Así mismo, no podemos olvidar el síntoma guía de la DA, el prurito o picor, que, junto a lo anterior, afectan de forma negativa la calidad de vida de los niños, ya que provocan problemas de sueño y por tanto de su rendimiento escolar. A su vez, se ha descrito un aumento de alteraciones en la esfera neuropsiquiátrica, mostrándose en forma de depresión, ansiedad, trastornos de conducta…
Signos de sospecha de la dermatitis atópica
- Piel seca
- Pequeñas fisuraciones en el pliegue del lóbulo de la oreja
- Pequeñas fisuraciones en los dedos de manos y pies
- Enrojecimiento y descamación del dorso de los dedos de los pies o las boqueras
- Hiperqueratosis pilar, que da aspecto de “piel de gallina”, se localiza en glúteos, región deltoidea, cara externa de muslos, tronco y una placa eritematosa en mejillas
Tratamiento y Medidas Esenciales
El fin del tratamiento de la DA es reparar la barrera cutánea y disminuir los brotes. Para ello, es crucial incidir en las medidas de higiene de cuidado de la piel.
Se recomienda hacer baños o duchas cortas con agua tibia, usando jabones con pH 5-6 (igual que la piel) y sin perfumes ni detergentes. Otra opción son los baños con lejía diluida (bajo recomendación médica). Así pues, es de vital interés evitar frotar/friccionar la piel. Tras el baño hay que aplicar un emoliente para asegurar una correcta hidratación.
En cuanto a los factores ambientales, los irritantes como el cloro de las piscinas, el humo del tabaco, perfumes… deben evitarse en la medida de lo posible.
Del mismo modo, en cuanto a la ropa, son mejores los tejidos de algodón y no se recomienda el uso de suavizante para su lavado.
A nivel dietético, se recomienda una dieta equilibrada y variada. No se deben retirar alimentos ni hacer dietas de exclusión, salvo que haya una alergia documentada y lo indique el médico.
Para el manejo del disbalance del microbioma, son clave las medidas citadas antes, ya que la terapia emoliente produce un aumento de la diversidad de la flora de la piel. El tratamiento con agentes antiestafilocócicos pueden mejorar los síntomas de la DA. En el caso de aparición de sobreinfección, se deberá tratar según su causa.
Medidas generales para pacientes con dermatitis atópica:
- Evitar el calor excesivo en casa y, sobre todo, en el dormitorio y mantener un nivel de humedad moderada-alta.
- La ropa en contacto con la piel debe ser de algodón, amplia y blanca, evitando lana y fibras sintéticas.
- Quitar las etiquetas interiores de la ropa.
- Lavar la ropa con un detergente suave, sin lejía ni suavizante.
- Baño/ducha diario de unos cinco minutos de duración, con agua tibia a unos 33º y jabones de pH ácido sin detergente.
- Si hay lesiones muy secas, los aceites de baño o baños en avena coloidal un par de veces en semana, además de limpiar la piel, facilitan la posterior hidratación.
- No frotar con esponja.
- Secar con toques suaves, sin frotar.
- Con la piel aún húmeda y de forma rápida, hidratar la piel con una crema emoliente, podemos optar por la vaselina.
- Aplicar la crema de forma habitual dos veces al día, pudiendo reducirse si hay una mejora, pero reintroduciendo crema emoliente y tratamiento con corticoides o immunomoduladores precozmente para conseguir un control rápido de la inflamación si hay un brote.
- Los baños de mar, evitando la exposición prolongada al sol, son recomendables.
- No se deben poner en marcha dietas de exclusión de forma empírica.
- Si sospechamos de la relación entre la dermatitis atópica y la ingesta de un alimento, hay que demostrarlo mediante un estudio alergológico con test de provocación.
- No está indicada la prescripción de leches especiales si no se demuestra la sensibilización a proteínas de leche de vaca.
- Algunos alimentos picantes o ácidos pueden actuar como irritantes locales y sólo deben retirarse en los brotes.
- Los niños con dermatitis atópica deben recibir las vacunaciones del calendario vacunal del niño sano, retrasando unos días o semanas una dosis si hay un brote agudo. Su respuesta inmunológica y sus complicaciones son similares a las de la población general.
El picor o prurito es uno de los síntomas principales del eczema. Para reducir el picor, utilizaremos en niños mayores de 6 semanas hidroxicina (2 mg/kg/día fraccionados en dos dosis) por el efecto sedante, que añade a su acción antihistamínica. Escalonaremos el tratamiento en función de la gravedad de los síntomas.
Clásicamente, se utilizan corticoides tópicos para controlar la inflamación. La elección del preparado varía en función de la edad, la extensión y la gravedad de las lesiones. En lactantes y en la cara y axilas, preferiremos la hidrocortisona en crema, dos dosis diarias. En lesiones cronificadas en extremidades, se pueden utilizar los corticoides de potencia alta en pomada o ungüento.
Inhibidor selectivo de las citocinas inflamatorias producido por el Streptomyces hygroscopicus con indicación para dermatitis atópica leve-moderada. Su efectividad, que es rápida, no disminuye con el tiempo, ni se produce efecto rebote al suspenderlo. Presenta un patrón de seguridad muy bueno, aplicándolo en crema al 1% en dos dosis diarias un tiempo máximo de seis semanas. Cuando ya se ha utilizado el producto y se ha controlado el brote, en un nuevo rebrote pueden ser suficientes tratamientos precoces de 2-3 días. Su ficha técnica lo indica a partir de los 2 años. Se puede utilizar en cara y cuello. El emoliente debe aplicarse después.
Es un macrólido producido por el hongo Streptomyces tsukabaensis. Tiene una potencia antiinflamatoria similar a la de los corticoides tópicos de potencia alta. Se debe utilizar al 0,03% en niños de 2 a 16 años en dos aplicaciones diarias durante tres semanas como máximo. En el brote y actualmente se recomiendan tratamientos de mantenimiento (proactivos) 2 veces por semana, separados por tres días para controlar la inflamación subclínica.
La Agencia Europea del Medicamento ha aprobado la indicación del tacrolimus al 0,03% en pomada como tratamiento de mantenimiento de la dermatitis atópica moderada a grave en niños mayores de 2 años en pacientes con 4 o más brotes por año. Hay que advertir que, al aplicarlo sobre lesiones en estado agudo, produce escozor durante unos minutos, que desaparece con la mejoría de las lesiones en 3 o 4 días. Debe aplicarse una hora después del baño, con la piel bien seca, y utilizar los emolientes después, ya que su uso previo disminuye la penetración del producto.
Se administrarán antibióticos tópicos y/o sistémicos en función de la gravedad y extensión. Tópicamente, elegiremos el ácido fusídico, por su baja concentración mínima inhibitoria y su capacidad de penetración. Si lo asociamos con corticoides, lo haremos con hidrocortisona o betametasona al 1%.
Aproximadamente, el 80% de los niños con DA tienen trastornos del sueño y el 60% refieren alteración de sus actividades diarias.
Preguntas Frecuentes sobre Dermatitis Atópica en Niños
¿Es contagiosa la dermatitis atópica?
¡No! El eczema es un problema atópico (alérgico) que viene de familia y afecta principalmente a bebés y niños. Por lo tanto, contagiar un eczema no es posible.
¿La dermatitis atópica se cura?
Es frecuente que el niño mejore mucho o se cure antes de llegar a la pubertad, pero esto no es siempre así y tampoco se puede predecir de forma fiable.
¿Es necesario que le hagan pruebas de alergia?
Si el niño no muestra otras manifestaciones (como asma, rinitis o conjuntivitis alérgica, diarreas...), en general no están indicadas. Sólo en niños pequeños con dermatitis atópica importante es necesario descartar alergia a ciertos alimentos como el huevo o la leche de vaca. Su especialista le orientará adecuadamente en caso necesario.
¿Qué debo saber respeto su higiene corporal?
En niños pequeños, el baño debe ser corto y usando agua caliente-tibia, sin hacer uso de jabones. Es preferible utilizar aceites de baño infantiles, que proporcionan hidratación y protección a su piel. No debemos usar esponjas ni ningún utensilio para frotar la piel; el agua y las manos del cuidador (padre, madre, abuelo...) son suficientes. En niños más grandes, es preferible la ducha que el baño, y deben usarse jabones de tipo "syndet" (que quiere decir, "sin detergentes"). En algunos casos más severos, se puede recurrir al baño, añadiendo aceites de baño -como en niños pequeños- o polos de avena coloidal; en este último caso, el niño debe permanecer 10-15 minutos dentro de la bañera. Para secarse, las toallas o albornoces deben ser de algodón y no haber sido tratados con suavizantes durante su lavado. Es mejor secar simplemente por contacto, esto es, sin frotar la piel del niño para no irritarla. Cuando el niño salga de la bañera o plato de ducha, y tras secarlo brevemente (con la piel levemente húmeda), es necesario aplicar una loción o crema hidratante infantil por todo el cuerpo. Son preferibles aquellas cremas sin perfumes ni ciertos conservantes y, en general, al folletín del producto se especificará que es apto para el uso en bebés y niños de corta edad. Su médico o farmacéutico puede aconsejarle cuáles son los productos más adecuados.
¿Hay alguna medida ambiental que pueda ayudar a que el niño esté mejor?
Las temperaturas extremas no son buenas. Se recomienda mantener una temperatura ambiente en casa de 20-22 grados. Temperaturas superiores pueden aumentar la irritación y el picor del niño. Especialmente durante el invierno, época en la cual el niño con dermatitis atópica suele estar peor, las calefacciones bajan mucho la humedad ambiental; en este caso, el uso de humificadores es muy aconsejable (siempre y cuando se mantengan bien limpios). Alfombras, libros, muebles, juguetes de ropa, ositos de terciopelo, colchones antiguos, ropa de cama con plumas, pósters, y en general, cualquier cosa que pueda retener polos, puesto que la presencia de ácaros en el polvo doméstico puede empeorar la piel del niño. Animales domésticos (si el niño muestra signos de empeoramiento mientras está con ellos).
¿Puede ir a la piscina?
Excepto en casos graves de dermatitis atópica, no hay demasiado problema. Sí que es cierto que el agua de la piscina es bastante irritante para el niño con dermatitis atópica. Aun así, un buen enjuague a la ducha posterior y la aplicación inmediata de una crema hidratante pueden contrarrestar estos efectos indeseables de las piscinas. En caso de brotes más graves de eczema, puede ser necesario interrumpir temporalmente la actividad. Hace falta recordar que el ejercicio físico es muy positivo para la salud de estos niños, como lo es para cualquier otro.
¿Son buenos el sol y los baños en el mar?
El sol puede mejorar los síntomas de la dermatitis atópica, pero debido a sus efectos prejudiciales sobre la piel, no se puede recomendar sistemáticamente. En cambio, los baños en agua de mar sí son beneficiosos. Es necesaria una protección solar adecuada, con cremas solares pediátricas de índice de protección superior a 40 (aplicar siempre 20-30 minutos antes de la exposición y repetir la aplicación después de los baños y cada 60-90 minutos), evitar las horas centrales del día (de 11 a 16 horas), mantener una buena hidratación del niño con agua o zumos, y recordar que los parasoles, la ropa y las gorras o viseras son también elementos de protección imprescindibles. Los niños menores de 3 años no deberán tomar el sol en ningún caso.
¿Tiene que seguir alguna dieta especial?
No.
¿Qué ropa tiene que usar?
Hay que evitar la lana y ciertas fibras sintéticas. Se recomienda el uso de algodón para toda la ropa, incluyendo la de la cama. Al lavar la ropa, es preferible hacer un enjuagado adicional con agua -para eliminar residuos de detergentes- y evitar los suavizantes en exceso.
El médico le ha recetado cremas con corticoides (cortisona) u otros medicamentos para mejorarle el eczema: ¿es imprescindible que las use?
En ciertos momentos, las medidas de higiene y hidratación de la piel del niño no son suficientes para tratarlo. En estos casos, es necesario el uso de medicamentos, como por ejemplo, cremas con cortisona y otros principios activos. No hay razón para tener miedo de estos medicamentos si se hace un uso responsable atendiendo a las instrucciones de vuestro médico. En general, son productos seguros que se usan de forma intermitente, y que se dejan de aplicar al curar la zona con eczema. Confiad en las recomendaciones de vuestro pediatra o dermatólogo.
El médico le ha rectado antihistamínicos: ¿los tiene que tomar necesariamente?
La toma de pastillas antihistamínicas se recomienda en casos de dermatitis atópica cuando el niño tiene mucho picor, se rasca mucho y está irritable. En general, se toman durante periodos de tiempos cortos y de forma intermitente.
En resumen, la dermatitis atópica es una condición crónica que requiere un manejo integral. Con el cuidado adecuado y el seguimiento médico, los niños con DA pueden llevar una vida plena y activa.