El eczema de la espalda no es muy frecuente, pero puede afectar seriamente a la calidad de vida debido al prurito y lo difícil que resulta acceder a esta zona de la piel. Un sarpullido en la espalda es una erupción cutánea que se manifiesta con protuberancias, ampollas, parches rojos o irritación en esta zona del cuerpo.
¿A quién le afecta el eczema de la espalda?
El eczema en la espalda puede afectar a bebés, niños y adultos. Puede aparecer en la parte superior de la espalda y los hombros, en la parte inferior de la espalda y las nalgas, o incluso en toda la espalda. Es difícil rascarse cuando se sufre de eczema en la espalda. Los bebés se frotan contra las sábanas, pero los niños mayores y los adultos a duras penas pueden rascarse contra una pared o un árbol.
¿Cuáles son las causas del eczema de la espalda?
El eczema en la espalda puede obedecer a una dermatitis atópica y sumarse a otras placas de eczema en el cuerpo. También puede proceder de un eczema de contacto. Una causa típica son los cierres de los sujetadores, que a menudo contienen uno o varios componentes metálicos. En este caso, el eczema de la espalda se encuentra muy concentrado. El eczema en la parte inferior de la espalda puede deberse al contacto con una sustancia alergénica presente en un cinturón o un elástico de la ropa interior.
El eczema en la espalda se ve favorecido por factores como la sudoración y la fricción. Hay que evitar que los productos capilares goteen sobre la espalda al aclararlos, ya que puede favorecer la aparición de placas.
Tipos de dermatitis o eczemas
La dermatitis o eczema es una enfermedad de la piel caracterizada por la inflamación y el picor. No tiene una única causa, y puede tener desencadenantes internos o externos. Es un problema muy frecuente, en especial en los países desarrollados. No es contagiosa.
En general, los eczemas se clasifican en endógenos (de causa interna o no identificable) y exógenos (debidos a causas externas).
Endógenos
- Dermatitis atópica o eczema atópico: Es un problema muy frecuente en el mundo desarrollado. Su frecuencia va en aumento en paralelo con otras enfermedades de naturaleza alérgica como la rinitis alérgica, el asma o las alergias alimentarias. La dermatitis atópica es especialmente frecuente en la infancia, y se manifiesta por eczemas que afectan a los pliegues de los brazos y las rodillas, la cara y otras zonas del cuerpo. Por regla general, la dermatitis atópica mejora con la edad, excepto los casos de dermatitis atópica del adulto, una enfermedad que puede llegar a ser grave y extremadamente invalidante. En el eccema atópico infantil deberán descartarse posibles factores desencadenantes, como son los procesos infecciosos y ciertos alimentos. En la mayoría de los casos, cuando llega la pubertad el eccema atópico desaparece quedando únicamente sequedad cutánea, y en alguna ocasión otras manifestaciones de atopia -urticaria, rinitis alérgica, asma, etc.-.
- Eczema dishidrótico o dishidrosis: Se manifiesta como vesículas o ampollas que pican mucho, y pueden aparecer en las palmas, en la cara lateral de los dedos de las manos y también en la planta de los pies. Sus desencadenantes no son únicos y no son del todo identificables. En algunos pacientes la dishidrosis aparece como reacción ante el sudor o el calor. En otros, los brotes ocurren en épocas de estrés emocional.
Exógenos
- Dermatitis irritante de contacto: Es un problema muy frecuente en profesiones que someten las manos a un continuo lavado con jabones o detergentes. Por ello se ha denominado también “dermatitis del ama de casa”. El eczema se produce por un daño químico directo en la piel, sin un mecanismo de alergia. Todos los pacientes que se expongan a sustancias con una capacidad irritante importante podrán presentar un eccema de contacto ortoérgico. No se necesita un periodo de sensibilización.
- Dermatitis alérgica de contacto: Está provocada por sensibilización alérgica en las personas predispuestas. Existen numerosas sustancias capaces de provocar alergia de contacto. El diagnóstico se realiza mediante pruebas de alergia específicas (pruebas epicutáneas). Por el contrario, el eccema alérgico de contacto aparecerá solamente en aquellos pacientes sensibilizados -alérgicos- a una sustancia concreta -alergeno-, que presentarán las lesiones cutáneas cada vez que se expongan a él. Es necesario un periodo de sensibilización previo -contacto con la sustancia problema- antes de desarrollar el eccema alérgico de contacto.
- Eczema asteatósico o eczema craquelé: Está provocado por sequedad de la piel. La causa más frecuente es el uso de jabones o detergentes no adecuados y la falta de hidratación de la piel. Es especialmente frecuente en personas de edad avanzada.
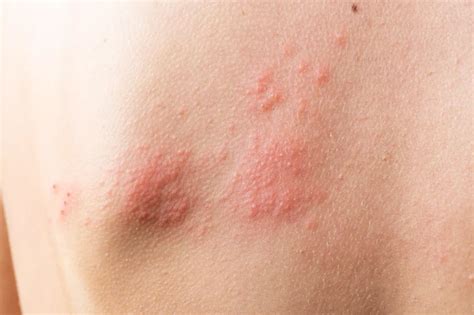
Síntomas del eczema
Todos los tipos de eczema tienen un síntoma común: el picor. Además, la piel muestra alteraciones variables que van desde la piel roja (eritema), a la descamación, la formación de zonas rugosas o rascadas y la aparición de granitos o ampollas con agua en su interior.
La primera manifestación clínica del eccema es el prurito, de intensidad variable, desde un ligero escozor o quemazón a un picor intensísimo. En cuanto a las lesiones, su morfología va depender del momento evolutivo.
Aunque todas las lesiones, en mayor o menor grado, pueden presentarse simultáneamente, desde un punto de vista práctico, se pueden diferenciar tres fases o estadios: eccema agudo, subagudo o crónico.
Fases del eccema
Las lesiones son diferentes dependiendo del momento evolutivo en que se encuentre el proceso. No existe una lesión patognomónica del eccema, aunque la más característica es el edema intraepidérmico o espongiosis, llamado así porque, observado al microscopio, da lugar a una imagen que recuerda a una esponja. Este edema se produce tanto en el interior de las células como en el espacio intercelular, el cual se ensancha y, cuando el edema es suficientemente intenso, se producen vesículas o ampollas intradérmicas. Cuando se rompen las vesículas se produce la salida del exudado que, al desecarse, da lugar a la formación de costras de fibrina. A medida que la lesión evoluciona, los fenómenos inflamatorios darán lugar a una queratinización anómala como consecuencia de la cual se producirá la descamación. En la dermis puede haber también cierto grado de edema, además de la congestión y vasodilatación del plexo papilar que se traducirá clínicamente en un eritema. Si la lesión cura tras la fase aguda quedará una piel normal sin cicatrices.
En las lesiones crónicas se produce una hiperqueratosis, papilomatosis y acantosis, con el consiguiente engrosamiento de la epidermis y formación de placas de liquenificación. Estos cambios son debidos, en parte, al rascado provocado por el prurito.
Cuadro clínico: En las formas agudas predomina la vesiculización y exudación. El comienzo suele ser un eritema y edema, localizado en forma de máculas o pápulas aisladas más o menos difuso. Vesículas pequeñas y agrupadas es la forma más frecuente de presentación de éstas, aunque en ocasiones también aparecen ampollas grandes, incluso con contenido hemático. En otras ocasiones no aparecen vesículas o éstas son tan pequeñas que no se aprecian a simple vista y es necesario utilizar una lupa para verlas. La rotura de las vesículas, dará lugar a un exudado y a la formación de costras.
En las formas crónicas hay más descamación y liquenificación con engrosamiento de la piel. En las placas de liquenificación pueden apreciarse pliegues cutáneos marcados y formarse fisuras o grietas. En las formas crónicas son también frecuentes las lesiones por rascado, el eritema y alteraciones en la pigmentación.
Tratamiento del eczema en la espalda
Cuando se tienen placas de eczema en la espalda, es difícil tratarlas por sí solo. ¡Lo mejor es pedir ayuda! Al salir de la ducha, sobre la espalda limpia y seca, se debe aplicar la crema con cortisona recetada por el médico sobre las placas rojas, rugosas y con picor.
En general un dermatólogo puede reconocer el eczema a simple vista, aunque a veces tenga que recurrir a una biopsia de la piel (toma de muestra cutánea y examen al microscopio) para diferenciarlo de otras enfermedades. En el caso de algunos eczemas exógenos como la dermatitis de contacto alérgica, el diagnóstico completo y la identificación de los desencadenantes se hace mediante pruebas de alergia. La prueba se denomina prueba del parche o epicutánea, que consiste en provocar reacción ante diferentes sustancias pegando un parche con ellas en la piel. La batería de pruebas estándar, de 24 sustancias, incluye los desencadenantes más frecuentes en nuestro medio (metales, gomas, medicamentos, tintes, perfumes, conservantes, etc.). Existen además baterías de pruebas más específicas según la sospecha en cada caso individual.
Para los casos más graves o urgentes, el Seguro de Salud MAPFRE pone a tu disposición un servicio telefónico, tanto para orientación pediátrica como orientación médica. Un equipo de especialistas te informará sobre todo lo que necesites referente a enfermedades, tratamientos, centros, etc., para resolver tus dudas de la forma más rápida y eficaz.
Remedios caseros para aliviar el sarpullido en la espalda
- Compresas frías: Aplicar compresas frías sobre el sarpullido puede ayudar a reducir la inflamación, la picazón y el malestar.
- Baños de avena: Los baños de avena pueden ayudar a calmar la piel irritada y con picazón. Añade harina de avena molida al agua tibia de la bañera y sumérgete durante 15-20 minutos.
- Lociones o cremas calmantes: Aplica lociones o cremas específicas para piel sensible o con problemas cutáneos sobre el sarpullido en la espalda.
- Aceites naturales: Algunos aceites naturales como el aceite de coco, el aceite de jojoba o el aceite de caléndula pueden ayudar a hidratar y calmar la piel irritada.
- Bicarbonato de sodio: Prepara una pasta con bicarbonato de sodio y un poco de agua, y aplícala sobre el sarpullido en la espalda. Deja actuar durante unos minutos antes de enjuagar con agua tibia.
- Evitar irritantes: Identifica y evita cualquier sustancia o producto que pueda estar causando o empeorando el sarpullido en tu espalda.
Qué ALIMENTOS EMPEORAN la DERMATITIS | La mejor dieta para dermatitis atópica | Nutrición clínica
Eczema y estrés
Un sinfín de factores pueden favorecer la aparición de dermatitis. Y el estrés es uno de ellos. En definitiva, cuando un acontecimiento nos genera agobio o estrés, ya sea por motivos personales, familiares o laborales, el cuerpo entra en estado de alarma y segrega estas hormonas. No en vano, el cortisol es conocido como la hormona del estrés. Y si sus niveles están por encima de la media, desencadena una disminución de colágeno y elastina. Al mismo tiempo, el propio estado de ánimo del paciente puede manifestarse a través de reacciones en la piel. Por esta razón, en los momentos de mayor agobio y ansiedad, los brotes de dermatitis por estrés pueden ser más intensos y frecuentes. Por otra parte, la piel está expuesta al entorno de modo constante a través de la barrera epidérmica.
Sea como sea, la dermatitis por estrés es una realidad. En una persona con predisposición genética a sufrir alguna enfermedad cutánea los picos de estrés pueden desencadenar brotes de la misma. Por eso, aquellas personas diagnosticadas, a veces desde la infancia, de determinadas patologías como dermatitis atópica o psoriasis sufren agravamiento de su enfermedad en relación con acontecimientos vitales que les producen estrés.
Es importante señalar que cuidar la piel a diario, prestarle la atención que merece, ayuda a prevenir los síntomas cutáneos del estrés. Por eso, además de hidratar la piel diariamente, es conveniente realizar duchas cortas con agua tibia, usando geles con PH neutro y sin perfumes o limpiadores sin jabón, como Syndet. Las temperaturas extremas son malas compañeras: el calor irrita el cutis y el frío potencia la sequedad de la piel. En ambos casos, las personas con dermatitis por estrés sentirán la necesidad de rascarse. Y, por último, hay que prestar atención a la hora de seleccionar la ropa.
Cuando una persona se enfrenta a la dermatitis por estrés, no basta con atacar los síntomas. El primer paso consiste en identificar el motivo responsable del estrés. ¿Qué es lo que está alterando nuestro estado de ánimo? A continuación, hay que encontrar el modo de solucionar el problema o aprender a lidiar con él de una forma sana para que no mine la salud mental. Y recurrir a un psicólogo puede resultar de gran ayuda en este proceso.
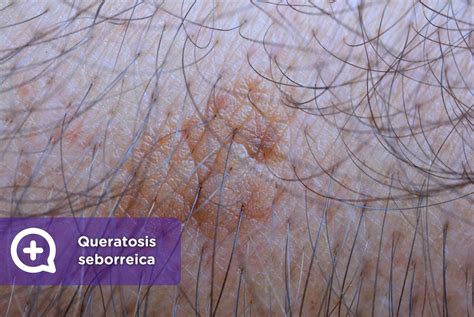
Eccema seborreico
El eczema seborreico o dermatitis seborreica es un trastorno inflamatorio benigno de la piel asociado a la seborrea y a infecciones bacterianas o fúngicas. Es una alteración muy frecuente en la población general y tiene un carácter crónico.
El eczema seborreico acostumbra a afectar a los lactantes y los adultos. Se manifiesta en forma de areas bien definidas de rojez, descamación y prurito, en ocasiones también con seborrea intensa asociada. La dermatitis seborreica aparece en el cuero cabelludo, zona central de la cara (frente, cejas, alrededor de la nariz, mentón), orejas, centro del pecho, parte alta de la espalda, achilas e ingles.

En el cuero cabelludo, en ocasiones el eczema seborreico es tan intenso que se produce una crosta que dificulta la salida del cabello. El eczema seborreico en el recién nacido acostumbra a resolverse espontáneamente sin consecuencias.
En los adultos, la dermatitis seborreica acostumbra a tener una evolución crónica, con fases de mejora sin lesiones y fases de empeoramiento con brotes más intensos, sin dejar cicatrices ni manchas en la piel.
Para el tratamiento del eczema seborreico se recomienda higiene diaria con productos adecuados que eliminen el exceso de sebo y la descamación.
Tratamientos para el eczema seborreico
- Astringentes.
- Antiinflamatorios: como el corticoide de baja potencia.
- Antimicóticos: como los derivados de los azoles.
Fuera de los periodos de brotes se pueden utilizar productos cosméticos matificantes y reguladores de la secreción sebácea.
tags: #eczema #dans #le #dos #signification