La dermatitis atópica, también conocida como eczema, es una de las enfermedades inflamatorias de la piel más frecuentes en pediatría. Entre un 10 y un 20% de los niños la va a padecer. Se calcula que un 67% tiene síntomas leves, un 26% moderados y un 7% grave. Los primeros síntomas pueden aparecer desde los 4 meses de vida y al año de edad ya afecta a un 13% de los niños. El eczema o dermatitis atópica es una enfermedad de la piel que aparece en niños y adultos con una piel especialmente sensible.
La palabra atopia significa alergia, pero la dermatitis atópica no se comporta como las alergias habituales. Lo que está claro es que la dermatitis atópica se asocia con otras enfermedades alérgicas, sobre todo alergia alimentaria, asma y rinitis alérgica.
Se acepta que la dermatitis atópica tiene un gran componente genético, es decir, que hay una alteración en la composición normal de la piel que se hereda dentro de la familia. La dermatitis atópica, la rinitis y el asma tienen también una base genética en común. Tanto en la dermatitis atópica como en el asma hay alteraciones en la respuesta inmune, en la forma en que las defensas reaccionan frente a las infecciones.
La dermatitis atópica muy frecuente en la infancia (1/5). Afecta hasta un 25% de los niños menores de 7 años y a un 7-10% de adultos. La mayor parte de los niños comienzan antes del primer año de la vida (50% antes de los 6 meses, el 85% se diagnostican en <5 años). Lo más frecuente es que mejoren a lo largo de la infancia (hacia los 5-6 años), remitiendo el 75% antes de la adolescencia y únicamente un pequeño porcentaje de adultos tenga dermatitis atópica.
Es más prevalente en niños (10-20%) que en adultos (1-3%) y, en el 90% de los casos, aparece en la infancia (un 45% durante los 6 primeros meses de vida y el 60% antes del año). La mayoría de los casos se pueden considerar como leves, pero un 10% de los pacientes sufren una enfermedad grave y este porcentaje de casos graves es más alto en la población adulta.
Además, la DA y especialmente la DA grave, implica un gasto económico importante, tanto directo (visitas médicas, coste farmacológico) como indirecto (pérdida de horas lectivas y productividad), y tanto a nivel personal como para los sistemas sanitarios, lo que acentúa la necesidad de evaluar su impacto en el entorno familiar y en el de los cuidadores de los pacientes.
La piel sin lesiones muestra también perfiles inmunológicos diferentes al de la piel normal (17% más de células T que la piel normal y un aumento de la expresión de linfocitos Th1, Th2 y Th22). Los antígenos que atraviesan la piel llegan a los ganglios (vía células dendríticas) y estimulan la respuesta Th2 con el consiguiente aumento de producción de IgE y de diversos mediadores procedentes también de diversas células inflamatorias e incluso epidérmicas.
Los pacientes con DA muestran cambios importantes en el microbioma cutáneo, fundamentalmente una disminución de Staphylococcus Epidermidis y una colonización dominante de Staphylococcus Aureus (hasta un 90% en las lesiones), que se correlaciona con la gravedad de la enfermedad.
El tratamiento de los brotes de dermatitis atópica en niños
La Marcha Atópica: Evolución de las Enfermedades Alérgicas
Como cada una de estas enfermedades se presenta a una edad diferente, se llama marcha atópica a la evolución de las mismas, que se van produciendo sucesivamente durante los primeros años de vida. Mientras unos síntomas van mejorando, otros nuevos van apareciendo.
El concepto de marcha alérgica se definió hace unos 15 años para nombrar la típica progresión entre distintos síntomas alérgicos que se siguen unos a otros. Un factor de riesgo es el comienzo precoz de la dermatitis. También cuando la dermatitis atópica se asocia a la sensibilización a alérgenos inhalados o alimentarios. Aunque las alergias alimentarias no están estrictamente incluidas en el concepto de marcha atópica, sí que existe una gran relación entre la dermatitis atópica y la alergia alimentaria.
Conocer las causas que producen la marcha atópica es muy importante para conseguir prevenir la evolución de estas enfermedades. Teóricamente si pudiéramos influir en los factores causales durante el embarazo o los primeros años de vida podríamos interrumpir la evolución de la enfermedad.
De todo lo dicho, si hay antecedentes familiares de asma, el niño tiene una dermatitis atópica desde los primeros meses de vida y además una alergia alimentaria, ya sabemos que es muy probable que en el futuro desarrolle una rinitis alérgica o asma.
Factores de Riesgo
- Comienzo precoz de la dermatitis.
- Asociación con sensibilización a alérgenos inhalados o alimentarios.
- Antecedentes familiares de asma, dermatitis atópica o alergias alimentarias.
Síntomas de la Dermatitis Atópica
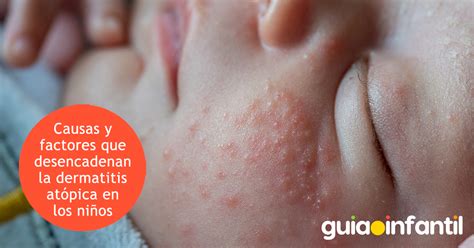
Característicamente, las lesiones típicas de eccema atópico son áreas de piel eritematosas, a menudo, mal definidas, con intenso picor, pero la distribución y características de las mismas cambia con la edad. En algunos casos, puede ser necesaria la realización de biopsias (linfomas cutáneos de células T y psoriasis) o la realización de pruebas de contacto (dermatitis alérgica de contacto o aerotransportada), o estudios especiales (enfermedades fotosensibles, enfermedades por deficiencias del sistema inmune, eritrodermias por otras causas, etc.).
La dermatitis atópica (DA) y la alergia alimentaria tienen predilección por lactantes y niños pequeños; mientras que, el asma prevalece en niños mayores y la rinoconjuntivitis predomina en los adolescentes.
Los síntomas de la dermatitis atópica, que alterna siempre episodios de mejoría con otros de empeoramiento, abarcan:
- Piel reseca y escamosa.
- Comezón o prurito.
- Grietas detrás de las orejas.
- Sarpullidos en las mejillas, brazos y piernas.
- Erupciones en el cutis y en la piel detrás de las rodillas, en las manos y los pies y en el área interior de los codos.
Las zonas donde se han producido lesiones persistentes pueden quedar blanquecinas, debido a una pérdida del pigmento transitorio o prolongado. En casos muy graves, la piel de los niños puede infectarse con bacterias, virus o distintos tipos de herpes u hongos. Además, el rascado al que con frecuencia impulsa el picor puede provocar enrojecimiento, hinchazón, rajaduras, llagas con secreciones de líquido claro, costra y piel gruesa.
Diagnóstico de la Dermatitis Atópica
El diagnóstico de la DA es fundamentalmente clínico. No existe ninguna prueba específica para diagnosticar la dermatitis atópica. Generalmente, se realiza una exploración física y un estudio de la historia clínica y de los antecedentes familiares.
Es posible que el paciente sea remitido al dermatólogo o al alergólogo, con el fin de practicarle pruebas de alergia. Esta medida es especialmente recomendable para pacientes con lesiones graves que no mejoran, aquellos que presentan síntomas alérgicos asociados (alergia a alimentos o asma alérgica) o los que tienen antecedentes de estas afecciones en familiares cercanos.
Tratamiento para Aliviar el Eczema en Bebés
Lo más importante para el bienestar del bebé es tratar y aliviar lo antes posible los brotes de eczemas que pueda tener. Aquí te damos algunos consejos que te ayudarán a aliviar el eczema, así como los problemas de piel extremadamente seca o sensible de tu bebé:
- Evita lo que creas que puede causarle picores a tu bebé, como el polvo, la hierba, la maleza, las prendas de lana y ciertos jabones, detergentes, suavizantes para la ropa o perfumes. Podría ayudar que llevaras diario en el que anotaras a lo que ha estado expuesto para poder determinar la causa.
- Dale baños cortos, de no más de 5 o 10 minutos, en agua templada, que no queme.
- Utiliza limpiadores suaves o champús especiales para bebés con la piel sensible. Sé muy cuidadosa con las zonas más expuestas.
- Seca su piel después del baño con una toalla suave e inmediatamente después aplica una loción hidratante como Johnson's Cottontouchtm. No frotes.
- Hidrata su piel con frecuencia a lo largo del día, especialmente después del baño.
- Usa una crema emoliente, masajeando suavemente para que penetre en la piel sin frotar.
A pesar de que el eczema del bebé puede ser una afección molesta, sobre todo en los periodos en los que aparecen las escamas, estos trucos te ayudarán a que tu bebé se sienta más cómodo, al tiempo que despiertas su sentido del olfato y del tacto.
Medicación
Lo que sí se sabe es que el correcto tratamiento de la dermatitis atópica resulta muy importante. Aplicar emolientes adecuados en cuanto empiecen los primeros síntomas y aplicar los tratamientos adecuados precozmente. No hay que tener miedo a usar corticoides cuando el médico lo indique si es necesario, ni retrasar su aplicación. Porque la piel irritada facilita la entrada de alérgenos y puede desencadenar otras enfermedades alérgicas como asma o rinitis atópica.
El médico le ha recetado cremas con corticoides (cortisona) u otros medicamentos para mejorar el ecema. En ocasiones, una higiene adecuada y una estricta hidratación cutánea pueden no ser suficientes. En estos casos, hará falta el uso de medicamentos, como por ejemplo cremas con cortisona y otros principios activos. No hay ninguna razón para tener miedo a estos medicamentos (siempre que se utilicen de forma adecuada y responsable atendiendo las instrucciones del médico. En general, son productos seguros que suelen utilizarse de forma intermitente, y que se dejan de aplicar al curar el eczema.
El médico le ha recetado antihistamínicos. El tratamiento con antihistamínicos orales se recomienda en la dermatitis atópica cuando el niño presentra un picor intenso, se rasca muy y está irritable. En general, se toman durante periodos cortos de tiempo y de forma intermitente.
El objetivo del tratamiento de la dermatitis atópica es sanar la piel y prevenir los brotes. Este tratamiento debe individualizarse identificando y reduciendo los efectos que causan la dermatitis (alérgenos, infecciones e irritantes). Según la Asociación de Familiares y Pacientes de Dermatitis Atópica (ADEA), de forma general y de acuerdo a la gravedad de la dolencia, el tratamiento consiste en las siguientes medidas:
- Cuadros leves: Cuidados generales de la piel relativos a su hidratación y a prevenir la irritación.
- Cuadros moderados o con picor intenso: A las medidas anteriores, se añade la administración de un antiinflamatorio -generalmente un corticoide- en crema o pomada (por vía tópica) y un antihistamínico por vía oral.
- Cuadros intensos, muy extensos y rebeldes al escalón previo: En este caso, se recurre a los corticoides por vía oral. Han de administrarse durante periodos de tiempo breves y a las menores dosis posibles.
Otras alternativas son el tratamiento con luz ultravioleta o el uso de inmunosupresores como la ciclosporina por vía oral, a los que se puede recurrir si los ciclos de corticoides se repiten en exceso o no pueden realizarse.
Consejos Adicionales para el Cuidado de la Piel Atópica
- Higiene: En niños pequeños, el baño debe ser corto y usando agua caliente-tibia, sin hacer uso de jabones. Es preferible utilizar aceites de baño infantiles, que proporcionan hidratación y protección a su piel. En niños mayores, es preferible la ducha al baño, y deben usarse jabones de tipos «syndet» (es decir, «sin detergentes»). Para secarse, las toallas o albornoces deben ser de algodón y no haber sido tratados con suavizantes durante su lavado. Cuando el niño salga de la bañera o de la ducha, y tras secarlo levemente (con la piel levemente húmeda), puede aplicarse una loción o una crema hidratante en todo el cuerpo.
- Temperatura: Las temperaturas extremas no son buenas. Se recomienda mantener una temperatura ambiental en casa de entre 20 y 22 grados. Temperaturas superiores pueden aumentar la irritación y el picor del niño. Especialmente durante el invierno, una época en la cual el niño con dermatitis atòpica suele estar peor, las calefacciones reducen la humedad ambiental; por lo que puede ser aconsejable el uso de humificadores (siempre y cuando se mantengan limpios).
- Entorno: Alfombras, libros, muebles, juguetes de ropa, ositos de terciopelo, colchones antiguos, ropa de cama con plumas, pósters, y en general, cualquier cosa que pueda retener polvo, ya que la presencia de ácaros en el polvo doméstico puede empeorar la piel del niño.
- Piscinas y Mar: Excepto en casos graves de dermatitis atópica, la piscina no representa ningún problema. Sí que es cierto que el agua de la piscina es bastante irritante para un niño con dermatitis atópica. Aun así, un buen enjuague en la ducha posterior y la aplicación inmediata de una crema hidratante pueden contrarrestar estos efectos indeseables de las piscinas. En cambio, los baños en agua de mar sí son beneficiosos.
- Ropa: No. Deben evitarse la lana y ciertas fibras sintéticas. Se recomienda el uso de algodón, incluyendo la de cama.
Prevención de Brotes
En la prevención de los brotes, la educación de los niños y de los padres, aunque consuma mucho tiempo, es particularmente importante. Esta educación, además de enseñar las características y evolución probable de la enfermedad y las medidas básicas para prevenir los brotes, debe tener en cuenta que, en una sociedad como la actual, en la que “todo el mundo” opina, hay muchas cosas que no están demostradas y que, por tanto, no hay que hacer.
- Solo en pacientes con alergia demostrada a alimentos, las dietas de exclusión han demostrado cierta utilidad, aunque no consiguen controlar al completo los brotes de DA. Únicamente, son fiables las pruebas de provocación a doble ciego y controladas con placebo. Con la exclusión de los alérgenos más comunes (leche de vaca, huevo, frutos secos, soja y pescado) en niños de alto riesgo o en sus madres durante el embarazo y la lactancia, se ha visto que, aunque se observa una disminución de la prevalencia de atopia durante los primeros 2 años de vida, estas diferencias no se mantienen a largo plazo. Estas dietas tan restrictivas son además muy difíciles de mantener en niños e incluso pueden ser perjudiciales (se ha demostrado, por ej.: el aumento de alergia al cacahuete al retrasar su introducción)(12).
- Se recomienda la lactancia materna exclusiva hasta los 4 meses, como prevención frente a la alergia alimentaria asociada a la DA, pero con un nivel de evidencia C; es decir, solo un escalón por encima de la opinión de los expertos (D).
- No hay evidencias suficientes de que la utilización de antihistamínicos no sedantes reduzcan el picor en pacientes con DA; sin embargo, pueden ser útiles antes del ejercicio, porque disminuyen el picor causado por la sudoración.
Cuando las recidivas son frecuentes, es útil aplicar entre los brotes, en las áreas habitualmente afectadas por la dermatitis atópica, inhibidores de la calcineurina o corticoides tópicos (dos/tres veces por semana).
Aunque los brotes de eccema tienden a la curación espontánea en 1-2 semanas, es necesario tratar todos los brotes; porque, si no se hace, tienden a hacerse subintrantes y las lesiones a extenderse.