El intestino y la piel comparten características importantes y albergan una gran cantidad de microorganismos esenciales para las funciones metabólicas e inmunitarias del organismo. Las alteraciones en la microbiota intestinal pueden influir significativamente en la salud de la piel.
El término «eje intestino-piel» destaca la existencia de una relación bidireccional regulada por componentes inmunológicos entre el intestino y la piel1-3,5.
Los factores relacionados con el estilo de vida, como la dieta y la higiene, pueden afectar a la microbiota y producir un desequilibrio que se asocia con diferentes enfermedades inflamatorias1,2,4.
Es una enfermedad inflamatoria de la piel estrechamente relacionada con los cambios en la composición y diversidad de la microbiota intestinal1,7. La alteración de la composición de la microbiota no puede dar lugar a la dermatitis atópica por sí sola, pero la falta de diversidad contribuye a la patogénesis de la enfermedad2,3,7.
La modulación del sistema inmune se produce principalmente a través de la microbiota intestinal2,6-8. La microbiota intestinal produce cambios metabólicos e inmunológicos beneficiosos o perjudiciales1,2.
El desequilibrio de la microbiota intestinal puede afectar directamente a la homeostasis de la piel2,5,9,10. La variación de una especie puede producir inflamación y dar lugar a enfermedades dermatológicas, como la rosácea, la dermatitis atópica o la psoriasis2,5,10.
La disminución de la producción de ácidos grasos de cadena corta, como butirato y propionato, y de trimetilamina por la microbiota intestinal se ha relacionado con un efecto inflamatorio5.
Al mismo tiempo, la dieta desempeña un papel fundamental en la prevención y mantenimiento de las enfermedades dermatológicas.
DERMATÓLOGA MIR ANALIZA PROBIOTICOS PARA EL ACNÉ, ROSÁCEA, DERMATITIS... | AMPOLLAS MERCADONA | PIEL
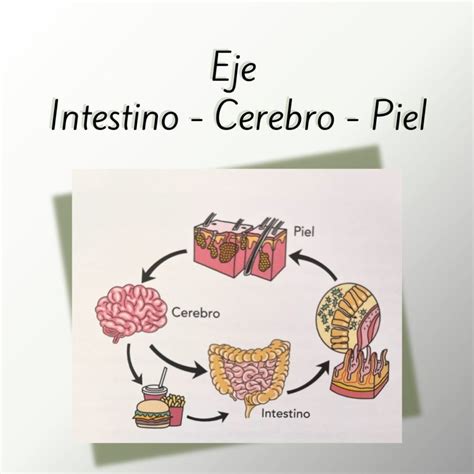
El eje intestino-piel. Fuente: Cell.com
Probióticos, Prebióticos y Antibióticos
Los probióticos orales y tópicos, los prebióticos y los antibióticos tienen un elevado potencial para modular la microbiota intestinal y producir efectos sistémicos que afecten a la piel4. Se ha demostrado que los probióticos y prebióticos, debido al aumento de la producción de TNF-α, mejoran el curso de la psoriasis, aunque aún no hay recomendaciones sobre su uso2.
También pueden ser eficaces en pacientes con dermatitis atópica (por ejemplo, la administración oral de Lactobacillum y Bifidobacterium)1,4.
Probióticos y Enfermedades Dermatológicas
Desde hace más de 2.000 años se habla en medicina de la importancia de la microbiota en el funcionamiento del cuerpo humano y, a su vez, su relación con el desarrollo de ciertas enfermedades, lo cual se resumía en aquel entonces con la frase «toda enfermedad comienza en el intestino».
En esta revisión se recopilará la evidencia disponible a partir de la cual se explica el papel que podrían tener los probióticos en el manejo de algunas entidades dermatológicas.
Acné
La primera vez que se mencionó que la terapia con microorganismos podría ser una opción para el manejo de pacientes con diferentes trastornos dermatológicos fue en 1912, en un estudio publicado en el Journal of Cutaneous Diseases, donde se aplicó el término «bacterioterapia tópica», el cual abarca diferentes productos bacterianos y formas de aplicación4.
Es claro que, en la fisiopatología del acné, la interacción de microorganismos es un punto determinante para el desarrollo de las lesiones, siendo Cutibacterium acnes (C. acnes) el principal implicado. Este se encuentra en áreas sebáceas e interactúa con otras bacterias que forman parte del microbioma, y su proliferación excesiva contribuye al desarrollo del acné.
Se ha comprobado que los pacientes con acné tienen una microbiota única en su piel, por lo que los probióticos pueden desempeñar un papel importante en la regulación de las alteraciones e interacciones presentes en estos pacientes. Además, se ha planteado una relación entre la microbiota intestinal y el acné.
Estudios recientes han explorado el eje intestino-cerebro-piel, permitiendo plantear la hipótesis de que el estrés influye en la microbiota intestinal, generando inflamación de la piel y contribuyendo así a la fisiopatología del acné. Consistentemente, se sugiere que las modificaciones en la dieta y el uso de probióticos podrían cambiar la microbiota intestinal y mejorar el acné5.
Streptococcus thermophilus, una bacteria presente en los yogures, ha demostrado que su uso tópico aumenta la producción de ceramidas, y estas, a su vez, ejercen una actividad antimicrobiana contra C. acnes y una acción antiinflamatoria6.
Adicionalmente, se ha demostrado que existe una cepa de Enterococcus faecalis con actividad antimicrobiana contra C. acnes, que reduce significativamente el recuento de pústulas en comparación con placebo7. Streptococcus salivarius, un componente de la microbiota oral humana, también ha demostrado acción contra C. acnes, actuando como inmunomodulador al inhibir diferentes vías inflamatorias8.
La acción de los probióticos tópicos también se justifica, ya que pueden actuar como escudo al ejercer una inhibición competitiva en los sitios de unión, evitando así la colonización por otros patógenos potenciales.
Por otra parte, se propone el uso de probióticos orales, ya que se ha demostrado que hasta el 54% de los pacientes con acné presenta alteraciones significativas en la microbiota intestinal, con concentraciones de lactobacilos y bifidobacterias significativamente menores.
Un estudio demostró que la suplementación oral con Lactobacillus acidophilus y Lactobacillus bulgaricus como adyuvante al manejo con minociclina en pacientes con acné leve a moderado, llevó a un recuento total de lesiones significativamente más bajo después de 8 semanas en comparación con los grupos que solo recibieron suplementos de probióticos o solo tratamiento con minociclina9.
Asimismo, se obtuvo una mejora estadísticamente significativa en el recuento de lesiones inflamatorias, después del consumo diario de Lactobacillus durante 12 semanas, en comparación con el consumo de placebo10.
Dermatitis Atópica
En el caso de la dermatitis atópica, numerosos estudios plantean la posibilidad de usar probióticos como adyuvantes en el tratamiento. La alteración de la barrera cutánea y la disbiosis en la microbiota de la piel, sumadas a la mayor colonización por Staphylococcus aureus (S. aureus), son factores determinantes en la fisiopatología de la enfermedad.
Al igual que en el acné, en la dermatitis atópica se ha estudiado el uso tópico de Streptococcus thermophilus debido a su efecto sobre los niveles de ceramidas en el estrato córneo. Este uso lleva a un aumento significativo de las ceramidas, lo cual, a su vez, contribuye a la reparación de la barrera cutánea, generando una mejoría del eritema, la descamación y el prurito11.
Vitreoscilla filiformis, una bacteria no patógena, se estudió en la aplicación tópica en 75 pacientes con dermatitis atópica durante 30 días, generando una mejoría sintomática significativa, lo cual se atribuyó en parte a una reducción en S. aureus y, probablemente, a un efecto inmunomodulador12.
También se ha investigado el efecto de una cepa probiótica de Lactobacillus johnsonii, la cual demostró que luego de su aplicación durante 3 semanas hubo una reducción en la colonización por S. aureus. También se asoció con una mejoría clínica medida por clinimetría (SCORAD - herramienta Scoring Atopic Dermatitis)13.
El uso de Roseomonas mucosa como probiótico en dermatitis atópica se asoció con disminuciones significativas en la gravedad de la enfermedad, el requerimiento de esteroides tópicos y la carga de S. aureus sin efectos adversos ni complicaciones14.
Con base en lo anterior se puede decir que los probióticos tópicos en la dermatitis atópica han demostrado resultados positivos, abriendo un espacio para el uso de estos productos como adyuvante en el tratamiento de los pacientes.
En cuanto al uso de probióticos sistémicos, estos se han relacionado con la hipótesis de la higiene, que sugiere que la falta de exposición a los microbios en una etapa temprana de la vida puede afectar el desarrollo del sistema inmunitario, produciendo un desequilibrio entre la respuesta Th1 y Th2, además de una reducción en los linfocitos T reguladores.
En modelos animales, los probióticos han demostrado lograr un aumento en los linfocitos T reguladores, lo que a su vez contribuye al control de la enfermedad. Adicionalmente, se ha demostrado que los prebióticos y probióticos pueden disminuir significativamente la generación de productos de fermentación tóxicos y modular la respuesta inflamatoria15,16.
Los defectos de barrera en la dermatitis atópica también parecen afectar a la mucosa intestinal, lo que se refleja en la composición diferencial de la microbiota en estos pacientes, con una proporción reducida de bifidobacterias.
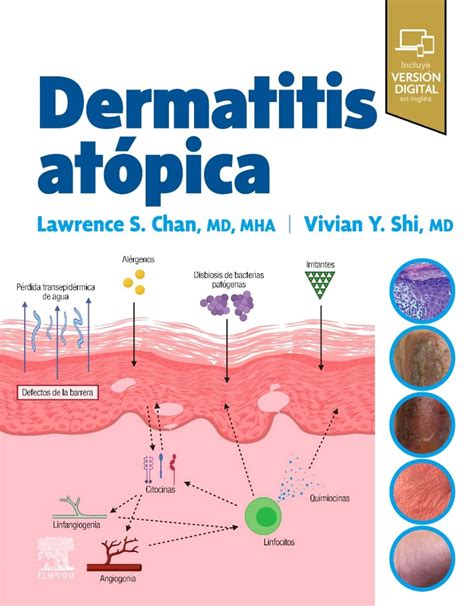
Relación entre la microbiota intestinal y la dermatitis atópica. Fuente: Prospera Biotech
Esta disfunción de barrera, tanto en la piel como en la mucosa intestinal, facilita la transferencia frecuente de antígenos exógenos, lo que conduce a la inducción de la inflamación y a la manifestación de síntomas secundarios17,18.
Un metaanálisis de 7 ensayos clínicos de tratamiento con probióticos en el embarazo demostró una reducción significativa del riesgo de desarrollo de dermatitis atópica (reducción del 5,7%; p = 0,022) con la administración de Lactobacillus, en un seguimiento de 2 a 7 años19.
Otros estudios han reportado reducciones del 20 al 24% de la incidencia de dermatitis atópica, con un buen perfil de seguridad, concluyendo que la adición de probióticos, especialmente cepas de Lactobacillus, comenzando durante las últimas 2 semanas de embarazo y continuando durante los primeros 3 meses de vida, son una buena opción para prevenir la dermatitis atópica3.
En cuanto al tratamiento, los resultados de diversos estudios no son tan convincentes, sin embargo, es importante tener en cuenta que los ensayos clínicos de tratamiento son más pequeños y heterogéneos, a diferencia de los mencionados anteriormente en relación con la prevención.
Se destaca el uso de Lactobacillus plantarum (L. plantarum), el cual demostró una reducción de 9,1 en la puntuación de SCORAD en un estudio con 83 pacientes con dermatitis atópica20.
En adultos, hay menos información sobre el papel de los probióticos como tratamiento de la dermatitis atópica; sin embargo, en pequeños estudios se ha informado que los lactobacilos son útiles en la mejoría sintomática21.
También se ha explorado el uso de prebióticos en la prevención de la dermatitis atópica. Un metaanálisis reportó una reducción significativa en la enfermedad al usar una combinación de galactooligosacáridos y fructooligosacáridos en fórmula suplementada en 1.218 lactantes22.
Tabla resumen del uso de probióticos y prebióticos en enfermedades dermatológicas
| Enfermedad | Tipo de tratamiento | Microorganismo/Componente | Efectos observados |
|---|---|---|---|
| Acné | Tópico | Streptococcus thermophilus | Aumento de la producción de ceramidas, actividad antimicrobiana contra C. acnes, acción antiinflamatoria |
| Acné | Tópico | Enterococcus faecalis | Reducción significativa del recuento de pústulas |
| Acné | Oral | Lactobacillus acidophilus y Lactobacillus bulgaricus | Recuento total de lesiones significativamente más bajo |
| Dermatitis Atópica | Tópico | Streptococcus thermophilus | Aumento significativo de las ceramidas, contribución a la reparación de la barrera cutánea, mejoría del eritema, la descamación y el prurito |
| Dermatitis Atópica | Tópico | Vitreoscilla filiformis | Mejoría sintomática significativa, reducción en S. aureus, efecto inmunomodulador |
| Dermatitis Atópica | Tópico | Lactobacillus johnsonii | Reducción en la colonización por S. aureus, mejoría clínica medida por clinimetría (SCORAD) |
| Dermatitis Atópica | Tópico | Roseomonas mucosa | Disminuciones significativas en la gravedad de la enfermedad, el requerimiento de esteroides tópicos y la carga de S. aureus |
| Dermatitis Atópica | Oral | Lactobacillus (en embarazo) | Reducción significativa del riesgo de desarrollo de dermatitis atópica en los bebés |
| Dermatitis Atópica | Oral | Lactobacillus plantarum | Reducción en la puntuación de SCORAD |
| Dermatitis Atópica | Oral | Galactooligosacáridos y fructooligosacáridos | Reducción significativa en la enfermedad al usar una combinación en fórmula suplementada en lactantes |
La existencia de una relación entre la microbiota intestinal y la piel destaca la importancia de valorar opciones terapéuticas centradas en la modulación de la microbiota intestinal en pacientes con enfermedades dermatológicas.
Encontraremos grandes aliados contra enfermedades de piel causadas por bacterias, en los probióticos y alimentos fermentados-fibra (prebióticos), ya que restablecen nuestra microbiota intestinal, manteniendo a los gérmenes a raya.
Conexión Intestino-Piel
Es importante el enfoque integrativo: contemplar todos los síntomas del paciente, más allá de la piel, porque muchas veces responden a un mismo desequilibrio que hay que corregir. Cuando sea así, corregir los trastornos intestinales puede mejorar algunas enfermedades cutáneas y ciertos estados anímicos que las acompañan.
tags: #eczema #et #flore #intestinale