El eccema es una condición cutánea que engloba un conjunto de enfermedades con diversas causas y mecanismos patogénicos, pero que comparten manifestaciones clínicas e histológicas similares. Se manifiesta principalmente con prurito y lesiones visibles polimorfas, como eritema, edema, vesiculización, exudación, costras, descamación o liquenificación. La lesión histológica más característica es la espongiosis, que es el edema entre las células de la epidermis.
Tanto "eccema" como "eczema" son términos aceptados, derivando "eczema" del griego "ékzema", que significa "ebullición hacia afuera", refiriéndose a la apariencia de la piel cubierta de vesículas en la fase aguda. A menudo, se utiliza "dermatitis" como sinónimo, aunque este último es un término más amplio que no siempre se relaciona con el eccema, excepto en casos como "dermatitis de contacto" y "dermatitis atópica".
Las lesiones histopatológicas varían según la fase evolutiva del eccema, siendo la espongiosis la más característica. Este edema intraepidérmico produce ensanchamiento intercelular y, en casos intensos, vesículas o ampollas intradérmicas. La rotura de estas vesículas lleva a la exudación y formación de costras, mientras que la evolución crónica resulta en hiperqueratosis, papilomatosis y acantosis, con engrosamiento de la epidermis y liquenificación.
El prurito es la principal manifestación clínica del eccema, variando en intensidad. Las lesiones pueden presentarse de diversas formas según la fase: aguda, subaguda o crónica.
Desde un punto de vista práctico, se pueden diferenciar tres fases o estadios: eccema agudo, subagudo o crónico, que en la clínica se corresponden con la forma de presentarse algunos de los eccemas más frecuentes.
Aunque todas las lesiones, en mayor o menor grado, pueden presentarse simultáneamente.
Tratamientos que mejoran la dermatitis atópica
Clasificación del Eccema
Existen diversas clasificaciones del eccema atendiendo a diferentes criterios. Tradicionalmente, se dividía en eccema exógeno y endógeno, según la causa fuera externa o interna. Sin embargo, dado que la mayoría de los eccemas tienen una etiología mixta, esta clasificación es poco útil. También se pueden clasificar cronológicamente en agudos, subagudos y crónicos, lo cual es útil para el tratamiento pero no diferencia las entidades nosológicas.
Actualmente, se tiende a clasificar los eccemas según su etiología y cuadro clínico individualizado.
El Grupo Español de Investigación de la Dermatitis de Contacto (GEIDC) considera que el eccema seborreico o dermatitis seborreica no suele cumplir los criterios que definen el eccema, por lo que no debe incluirse en este grupo de enfermedades.
Eccema de Contacto Irritativo (ECI)
El ECI es una reacción inflamatoria aguda, subaguda o crónica de la piel, causada por sustancias del entorno que actúan directamente sobre la piel por un mecanismo irritativo no inmunológico. Se manifiesta como una reacción eccematosa.
El ECI está provocado por la acción de un producto irritante que contacta directamente sobre la piel durante un tiempo y a una concentración suficiente. Esta acción es igual en todos los individuos y no es precisa una sensibilización previa, por tanto, no existe un tiempo de latencia, pudiéndose desarrollar la reacción inflamatoria la primera vez que la sustancia irritante contacta con la piel.
Cualquier persona puede desarrollarlo, aunque algunos individuos tienen una especial predisposición frente a los irritantes, por lo que producen ECI con menos tiempo de exposición y/o menores concentraciones del producto irritante.
Son responsables de este proceso los ácidos o álcalis fuertes y los disolventes utilizados con frecuencia en la industria y por el ama de casa. Actúan disolviendo y eliminando la barrera protectora de la superficie de la piel constituida por el manto ácido-graso. Otros agentes físicos como la fricción, los microtraumatismos, el calor o el frío pueden actuar también como irritantes, y otros como el agua, el polvo o la tierra pueden ser factores desencadenantes o coadyuvantes de la irritación.
Todas estas sustancias son responsables de eccemas profesionales con gran trascendencia en la vida laboral de los pacientes.
Los mecanismos por los que actúan son fundamentalmente dos: a) disolviendo y eliminando la barrera protectora de la superficie de la piel constituida por el manto ácido-graso, y b) produciendo una inflamación mediada por citocinas. Tras un estímulo irritativo los queratinocitos estimulan la secreción de citocinas proinflamatorias con la consiguiente activación de los linfocitos T.
Clínica del ECI
El ECI puede ser agudo o crónico, también llamado acumulativo. La lesión de la piel se limita estrictamente a la zona de contacto con la sustancia irritante. Si ésta es altamente irritante la lesión se manifiesta de forma aguda, en cambio, si el irritante es débil, lo que es mucho más frecuente, será necesario que se produzcan exposiciones repetidas y dará lugar a la forma crónica de la enfermedad.
La forma aguda se manifiesta por eritema, edema e incluso vesículas y ampollas. La reacción puede iniciarse inmediatamente después de producido el contacto con la sustancia o puede diferirse unas horas, en cuyo caso se denomina irritación aguda retardada. La diferencia entre un ECI y una quemadura es sólo una cuestión de grados. Si no hay complicaciones cura sin dejar secuelas. Puede producir picor, pero, más frecuentemente, los pacientes se quejan de escozor o pinchazos, o no tienen síntomas.
En la forma crónica, por el contrario, predomina el prurito, y se manifiesta por eritema, descamación y liquenificación con agrietamiento de la superficie cutánea que suele empeorar en invierno. La localización más frecuente es en las palmas de las manos, seguida de los antebrazos y otras áreas expuestas. Afecta por igual a ambos sexos y, aunque puede producirse a cualquier edad, es más frecuente en adultos por su estrecha relación con el ambiente laboral. El paradigma de este cuadro clínico es el eccema de las manos del ama de casa. Otros ejemplos son el eccema invernal del dorso de las manos, el eccema hiperqueratósico palmar de mecánicos y otros profesionales, etc.
Entre las profesiones con alto riego de padecer ECI están: labores domésticas, manipuladores de alimentos, personal sanitario, limpieza, floristería, metalúrgicos, construcción, pintura, peluquería y artes gráficas.
El diagnóstico del ECI se basa en la clínica. Una historia clínica detallada es fundamental. Se debe recoger información sobre antecedentes de otros episodios similares y de alergias en general, profesión, aficiones, cronología de las lesiones, medicamentos tópicos aplicados, vestuario habitual, uso de cosméticos, etc. La localización de las lesiones puede orientar en la búsqueda del producto causante.
Si se realiza prueba del parche resultará negativa, a no ser que exista simultáneamente un eccema de contacto de tipo alérgico.
Diagnóstico Diferencial del ECI
Habrá que hacerlo con aquellos procesos que cursan con placas en lugares expuestos de la piel, como el eccema de contacto alérgico, eccema atópico, fotodermatitis, urticaria de contacto, lesión térmica, psoriasis. Hay que tener presente que, en ocasiones, coexisten en el mismo paciente algunas de estas entidades.
Las lesiones del ECI son autolimitadas, de forma que si desaparece el contacto con el irritante, remiten en unas dos semanas y no vuelven a aparecer, pero si el contacto es repetitivo, lo cual es frecuente pues las sustancias irritantes son muchas y muy ubicuas, entonces las lesiones tienden a la cronicidad. En los casos de ECI laboral sólo en un tercio de los pacientes se logra una remisión completa, y algunos trabajadores, con un nivel subcrítico crónico de contacto con el irritante, desarrollan tolerancia o "se endurecen". Los pacientes con atopia tienen un peor pronóstico.
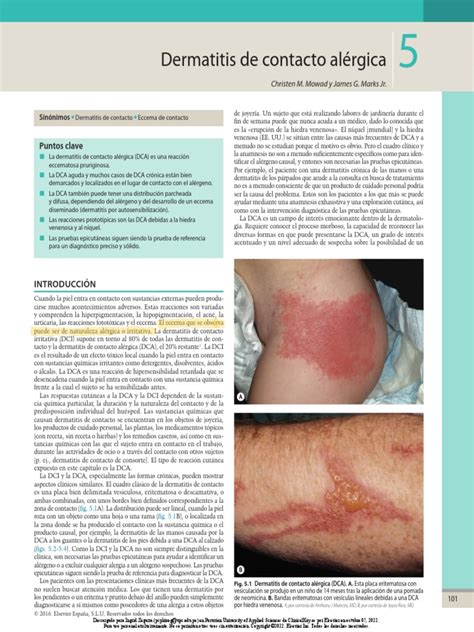
Eccema de Contacto Alérgico (ECA)
El eccema de contacto alérgico (ECA) es una reacción inflamatoria de la piel causada por un antígeno (alergeno) que desencadena una reacción de hipersensibilidad de tipo IV (mediada por células o retardada).
El mecanismo patogénico del ECA es una reacción de hipersensibilidad retardada clásica, mediada por células (reacción alérgica de tipo IV). El organismo necesita contactos previos con el alergeno o contactante para desarrollar la sensibilidad. Llama la atención que siendo los alergenos frecuentemente sustancias químicas no proteicas, de una composición simple, sean capaces de desencadenar una reacción alérgica. Esto se explica porque los contactantes funcionan como haptenos o semiantígenos que, al contactar con la piel, se combinan con componentes proteicos de la misma para formar así un antígeno completo que dispara una reacción alérgica tipo IV.
El antígeno ya constituido es captado por una célula dendrítica especializada de la epidermis, la célula de Langerhans, que lo procesa y después emigra desde la epidermis a los ganglios linfáticos de drenaje de la piel donde presenta el antígeno procesado a las células T, que a continuación proliferan. Las células T sensibilizadas abandonan el ganglio linfático y pasan a la circulación sanguínea. De esta forma toda la piel se hipersensibiliza al alergeno. Los linfocitos T efectores especialmente sensibilizados vuelven a la piel y, ante un nuevo contacto con el alergeno, producen o intervienen en la liberación, por otras células, de sustancias llamadas citocinas, que desencadenan los cambios inflamatorios típicos del eccema.
Aunque la sensibilización se inicia in situ en la zona de contacto de la piel con el alergeno, posteriormente se disemina por vía hematógena, de tal manera que la lesión puede reproducirse en cualquier punto de la superficie cutánea en la que se aplique el contactante. Esta sensibilización, una vez establecida, se mantendrá indefinidamente, sin embargo, en la práctica, algunas se pierden con el transcurso del tiempo o por inmunodeficiencias intercurrentes.
Aunque teóricamente cualquier individuo puede sensibilizarse, en la realidad esto sólo es así cuando se trata de contactantes muy potentes como el dinitroclorobenceno. Con los contactantes habituales solamente algunas personas desarrollan la sensibilidad, lo que hace pensar que existen factores predisponentes dependientes del individuo. Se han apuntado factores locales: piel rugosa o seca, con escamas, macerada por humedad excesiva, procesos que cursan con vesículas (herpes, impétigo, etc.), destrucción del manto ácido-graso protector por lavados agresivos, y factores generales mal conocidos: se sabe que algunas familias presentan sensibilidad al níquel, o que el edema cutáneo favorece la aparición de eccema. Existe una asociación estadísticamente significativa entre el eccema de contacto alérgico y la dermatitis atópica.
Los Contactantes
Son multitud las sustancias procedentes del exterior que pueden actuar como contactantes. Tienen un peso molecular bajo (< 1.000 D), lo que les facilita penetrar a través del estrato córneo de la piel. Describiremos los contactantes más comunes en nuestro medio:
- Níquel: Es el alergeno más frecuente. Se encuentra en objetos metálicos y, en mínimas cantidades, en detergentes domésticos. Afecta más a mujeres: en España un 30% de mujeres tienen intolerancia al níquel, bien intolerancia irritativa o, más frecuentemente, alergia auténtica, adquirida por el contacto de objetos metálicos con la piel (bisutería).
- Cobalto: Es el segundo en frecuencia y también afecta más a mujeres. Se encuentra en objetos metálicos en mínimas proporciones y en el cemento, por lo que afecta a trabajadores de la construcción.
- Cromo: Afecta más a hombres, sobre todo a trabajadores de la construcción, pues se encuentra en el cemento, y a trabajadores de la metalurgia. También está en los objetos de acero inoxidable (relojes), en piele...
Tratamientos y Cuidados para el Eccema
El manejo del eccema requiere un enfoque multifacético que incluye tanto medidas farmacológicas como no farmacológicas. A continuación, se detallan algunas de las estrategias más efectivas:
Medidas No Farmacológicas
- Educación del Paciente: Informar al paciente y a su familia sobre la naturaleza crónica y recurrente del eccema es crucial. Una buena relación médico-paciente y una información adecuada pueden mejorar el control de los brotes y la tolerancia a la enfermedad.
- Medidas Higiénicas:
- Baño Diario: Debe ser corto (5-10 minutos) con agua templada. Utilizar jabones suaves diseñados para pieles sensibles o atópicas.
- Secado: Realizarlo con palmaditas suaves en lugar de frotar para evitar la irritación.
- Emolientes: Aplicar cremas o lociones hidratantes inmediatamente después del baño para nutrir la piel y mantenerla hidratada.
- Cuidado de la Cara: Limpiar la cara con productos suaves y evitar aquellos que resequen en exceso. Utilizar aceites limpiadores al agua y leches revitalizantes.
- Consejos sobre la Ropa: Utilizar ropa suelta y transpirable, preferiblemente de hilo o algodón. Evitar tejidos sintéticos, lana y ropa ajustada.
- Evitar Irritantes: Reducir la exposición a polvo, productos químicos, animales con pelo o plumas, y temperaturas extremas. Utilizar humidificadores en ambientes secos.
- Consejos sobre Alimentos: Si bien no se recomienda una dieta específica, es importante identificar y evitar alimentos que puedan desencadenar brotes en algunos pacientes.
Tratamiento Farmacológico
- Antisépticos: Para prevenir la sobreinfección de las lesiones (ej., sulfato de cobre o zinc, permanganato potásico, clorhexidina).
- Antibióticos: Útiles en caso de sobreinfección bacteriana. Pueden combinarse con corticoides tópicos para potenciar su efecto.
- Corticoides Tópicos: Son el tratamiento habitual para los brotes agudos e intensos. No es perjudicial si se usan durante periodos de 2-3 semanas .
- Hidratación de la piel: La hidratación de la piel, constituye el método preventivo de los brotes más eficaz.
Estos productos combinan aceites vegetales (AOVE, Aceite de girasol) con ozono, creando moléculas activas (peróxidos) con múltiples beneficios para la piel. Hidratante y nutritivo: aporta ácidos grasos esenciales y antioxidantes que nutren y reconstruyen la barrera cutánea.
Según estudios recientes, el aceite ozonizado promueve la curación de la piel e incluso puede tratar tópicamente la dermatitis atópica. Por ejemplo, en un experimento con ratones con dermatitis atópica el aceite ozonizado redujo la inflamación y curó las lesiones en solo 7 días. Estos resultados avalan su uso como terapia complementaria para eccema.
Con el uso regular en brotes de eczema, los aceites ozonizados KeyOxygen ayudan a fortalecer la piel, reduciendo la frecuencia de los brotes y acelerando su recuperación. Muchos usuarios reportan menos rojeces y picor, así como piel más suave e hidratada tras semanas de aplicación.En resumen, la combinación de cuidados (hidratación diaria, evitar irritantes) y el uso de aceites ozonizados de calidad como KeyOxygen puede aliviar significativamente los eccemas de verano. El ozono aporta acción antibacteriana, antiinflamatoria y regeneradora que complementa el tratamiento de la dermatitis, ayudando a recuperar la piel dañada.
Lávate las manos en agua a temperatura ambiente con la pastilla de jabón artesana KeyOxygen Repair Soap Bar. Aplica el aceite ozonizado o la crema KeyOxygen tópicamente sobre la piel limpia, 1-2 veces al día. Consulta siempre con tu dermatólogo antes de iniciar cualquier tratamiento nuevo, especialmente si usas corticoides u otros medicamentos.
Es importante recordar que el tratamiento del eccema debe ser individualizado y supervisado por un médico para asegurar la eficacia y minimizar los posibles efectos secundarios.
Tabla 1: Lesiones histopatológicas según la fase evolutiva del eccema
| Fase | Características histopatológicas |
|---|---|
| Aguda | Edema intraepidérmico (espongiosis), vesículas intradérmicas, exudación, costras |
| Crónica | Hiperqueratosis, papilomatosis, acantosis, liquenificación |
tags: #eczema #traitement #de #fond