La psoriasis es una enfermedad inflamatoria crónica que puede afectar a la piel, las uñas y las articulaciones. Provoca enrojecimiento, descamación, dolor e hinchazón de la piel y se presenta en forma de brotes, con exacerbaciones y remisiones.
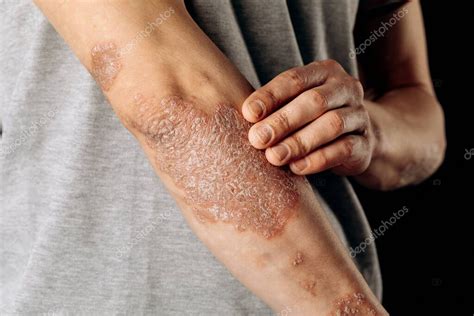
Psoriasis en el codo
Es una enfermedad muy heterogénea. La psoriasis comienza en el sistema inmunológico, concretamente en los linfocitos T. En los últimos años, se ha descubierto la incidencia de los procesos inflamatorios producidos por los linfocitos T.
Las investigaciones con familias de individuos con psoriasis revelan que existen regiones cromosómicas asociadas al desarrollo de esta enfermedad. Se ha podido apreciar que existen antecedentes familiares en el 40% de los pacientes con psoriasis, lo que prueba el carácter hereditario de esta patología. Sin embargo, en los estudios con gemelos idénticos se ha comprobado que solo en el 70% de los casos padecían la enfermedad ambos hermanos. Si la herencia fuese la única cosa, el porcentaje sería del 100%.
¿Cuáles son los síntomas de la psoriasis?
La psoriasis puede manifestarse de forma lenta o aparecer de forma repentina. Las manifestaciones más habituales son lesiones cutáneas en forma de placas cuyo tamaño puede variar y que se caracterizan por estar enrojecidas y recubiertas por escamas blanquecinas de forma y tamaño diferentes.
Se manifiesta en forma de lesiones rojizas, placas eritematosas y cubiertas de escamas nacaradas, principalmente en los codos, en las rodillas y en el cuero cabelludo, aunque puede afectar también a uñas y articulaciones. Algunos pacientes tienen pocas lesiones y son casi asintomáticos, pero otros muestran síntomas más visibles de la psoriasis, especialmente cuando sufren brotes.
La descamación puede ser confundida con caspa grave, pero las placas características de la psoriasis, que mezclan áreas escamosas con otras completamente normales, la distinguen de la caspa. La psoriasis también puede aparecer alrededor y debajo de las uñas, que aumentan de grosor y se deforman. Las cejas, las axilas, el ombligo y las ingles también pueden resultar afectados.
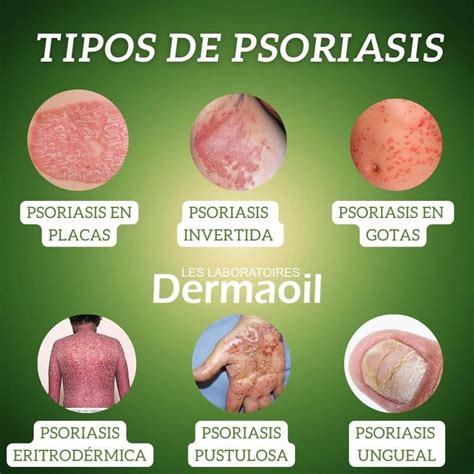
Tipos de psoriasis
Existen muchos tipos de psoriasis, aunque los especialistas prefieren hablar de distintas formas de presentación de la enfermedad:
- Psoriasis leve: Cubre un 2 por ciento o menos de la piel del cuerpo. Suelen ser placas aisladas localizadas en rodillas, codos, cuero cabelludo, manos y pies.
- Psoriasis moderada: Cubre entre el 2 y el 10 por ciento de la superficie corporal. Puede aparecer en brazos, piernas, tronco, cuero cabelludo y otras áreas. El tratamiento que reciben los pacientes es de uso tópico y fototerapia.
- Psoriasis grave: Cubre más del 10 por ciento de la piel del cuerpo.
- Psoriasis en placas: Conocida como ‘psoriasis vulgaris’. Esta es la forma más típica de la enfermedad (un 80 por ciento de los casos se corresponden con este tipo). Las escamas que forman la cúspide de la placa se componen de células muertas, que se desprenden de las placas.
- Psoriasis en guttata o gotular: Este tipo se manifiesta como pequeñas gotas rojizas en la piel que aparecen en el tronco y las extremidades y a veces en el cuero cabelludo. Sin embargo, estas lesiones no son tan gruesas como las de la psoriasis en placas.
- Psoriasis inversa (en pliegues): Aparece en axilas, ingles, bajo las mamas y en los pliegues de genitales y nalgas. Este suele manifestarse en pieles lisas y secas, en forma de enrojecimiento e inflamación, pero no de escamas.
- Psoriasis eritrodérmica: Es un tipo inflamatorio de psoriasis poco frecuente que suele afectar a la mayor parte del cuerpo. Se caracteriza por un enrojecimiento de la piel muy acusado y agresivo.
- Psoriasis pustular generalizada: También llamada psoriasis pustular de Von Zumbusch. Es muy poco común y se manifiesta con grandes áreas de la piel enrojecidas, que duelen y producen pústulas.
- Acropustulosis: En este tipo, las lesiones de la piel se localizan en las puntas de los dedos y a veces en los pies.
Por otro lado, la artritis psoriásica o inflamatoria, que afecta a entre un 5 y 25 % de los afectados de psoriasis, es una inflamación de las articulaciones que puede darse con o sin afectación de la piel, llegando a aparecer en ocasiones antes que en la piel.
Eosinófilos y su relación con la Psoriasis
Los eosinófilos son un tipo de glóbulos blancos que juegan un papel muy importante en el sistema inmunitario innato del organismo. Protegen el cuerpo contra enfermedades y combaten las infecciones bacterianas, víricas y parasitarias.
Los eosinófilos constituyen entre el 1% y el 6% del total de glóbulos blancos. Un recuento normal no superaría los 350 eosinófilos por mililitro de sangre.
La eosinofilia se define como un recuento de eosinófilos en sangre periférica > 500/mcL (> 0,5 × 109/L). Las causas y los trastornos asociados son innumerables, pero a menudo representan una reacción alérgica o una infección parasitaria. La eosinofilia puede ser reactiva (secundaria) o la manifestación primaria de un trastorno hematológico. El diagnóstico implica estudios complementarios selectivos dirigidos a las causas sospechadas clínicamente. El tratamiento está destinado a la causa.
La eosinofilia tiene características de una respuesta inmunitaria: un agente, por ejemplo la Trichinella spiralis, provoca una respuesta primaria con niveles relativamente bajos de eosinófilos, mientras que las exposiciones reiteradas determinan un aumento de la respuesta eosinófila o una respuesta secundaria. Varios compuestos liberados por mastocitos y basófilos inducen la producción de eosinófilos mediada por IgE.
La eosinofilia periférica se caracteriza como:
- Leve: 500 a 1500/mcL (0,5 a 1,5 × 109/L)
- Moderado: 1500 a 5000/mcL (1,5 a 5 × 109/L)
- Grave: > 5000/mcL (> 5 × 109/L)
La eosinofilia leve en sí misma no causa síntomas, pero las concentraciones ≥ 1500/microL (≥ 1,5 × 109/L) pueden producir lesiones orgánicas si persisten. El daño de órganos normalmente se produce debido a la inflamación del tejido y la reacción a las citocinas y quimiocinas liberadas por los eosinófilos, así como a las células inmunitarias que son reclutadas hacia los tejidos.
Algunas de las enfermedades y afecciones que pueden causar eosinofilia de la sangre o el tejido incluyen las siguientes:
- Leucemia mielógena aguda (LMA)
- Alergias
- Ascariosis (una infección por nematodos)
- Asma
- Dermatitis atópica (eccema)
- Cáncer
- Síndrome de Churg-Strauss
- Enfermedad de Crohn
- Alergias a los medicamentos
- Esofagitis eosinofílica
- Leucemia eosinofílica
- Rinitis alérgica
- Linfoma de Hodgkin (enfermedad de Hodgkin)
- Síndrome hipereosinofílico
- Filariasis linfática (una infección parasitaria)
- Cáncer de ovario
- Infección parasitaria
- Inmunodeficiencia primaria
- Triquinosis (una infección por nematodos)
- Colitis ulcerosa
Los parásitos y la alergia a los medicamentos son causas frecuentes de eosinofilia. La hipereosinofilia puede causar daños en los órganos. Esto se conoce como síndrome hipereosinofílico. Con frecuencia, se desconoce la causa de este síndrome.
Diagnóstico de la Psoriasis
Para el diagnóstico de la psoriasis basta con un examen visual de las lesiones y no se necesitan pruebas específicas.
¿Cuál es el mejor tratamiento de la psoriasis?
El tratamiento de la psoriasis depende de cada paciente y del tipo de la enfermedad que tenga. A pesar de que no existe cura para esta enfermedad, sí se puede mantener totalmente controlada y en algunos casos los síntomas (inflamación, enrojecimiento, descamación y picor) no tienen por qué volver a aparecer.
El tratamiento de inicio para la mayoría de los psoriásicos suelen ser cremas, lociones, limpiadores y pomadas aplicadas en las zonas afectadas. En general, el sol es beneficioso para este tipo de pacientes. Algunos pueden necesitar un refuerzo específico con luz ultravioleta artificial (rayos UVB) o una combinación de luz ultravioleta y medicación, denominada PUVA (psoraleno junto con la exposición a luz ultravioleta UVA) y también conocida como fotoquimioterapia.
Existe también el tratamiento de fototerapia (tratamiento con sol), bien a través de unas máquinas de máquinas de rayos de fototerapia, bien máquina rayos UV A o B. Cuando un paciente no conseguimos controlarle con tratamientos tópicos asociados o no a tratamiento a fototerapia, recurrimos a tratamientos sistémicos.

Tratamientos para la psoriasis
Algunas opciones de tratamiento incluyen:
- Tratamiento tópico: salicilica), ditranol (derivado de la crisarobina) o corticoides tópicos.
- Fototerapia: Algunos pueden necesitar un refuerzo específico con luz ultravioleta artificial (rayos UVB) o una combinación de luz ultravioleta y medicación, denominada PUVA (psoraleno junto con la exposición a luz ultravioleta UVA) y también conocida como fotoquimioterapia.
- Metotrexato: Resulta muy eficaz para el control de las formas moderadas-graves de la enfermedad, así como de la artritis psoriásica.
- Retinoides orales (isotretinoína): Son eficaces en algunos casos de psoriasis, pero trabajan mejor en combinación con otros medicamentos.
- Ciclosporina: Controla el sistema inmunológico. Se emplea sólo si el resto de opciones han fallado. Es eficaz y de rápido efecto, pero puede causar hipertensión y dañar la función renal.
- Dimetilfumarato: Es un fármaco que se comporta como antiinflamatorio.
- Apremilast: Es un inhibidor de la fosfodiesterasa 4 que actúa como antiinflamatorio.
- Terapias biológicas: Se trata de fármacos creados mediante tecnología de ARN recombinante que bloquean las sustancias inflamatorias (citoquinas) implicadas en la aparición de la enfermedad.
El tratamiento de la eosinofilia suele ir dirigido a curar la causa que provoca esta alteración. Aun así, el médico puede optar por recetar medicamentos corticosteroides para bajar los eosinófilos en sangre. Se pueden administrar por vía tópica, inhalación o inyección y son eficaces para paliar los síntomas de las alergias.
Si los órganos vitales se ven afectados por la eosinofilia, como en el caso del corazón y los pulmones, es posible que el médico opte por usar medicamentos más agresivos, incluyendo terapia anticoagulante o agentes quimioterapéuticos.
Se suspenden los fármacos que tienen una asociación conocida con la eosinofilia. Se deben tratar otras causas identificadas. El asma mediada por eosinófilos a veces se puede tratar con anticuerpos contra IL-5 (p. ej., mepolizumab, reslizumab) o con anticuerpos contra el receptor de IL-5 como benralizumab. Dupilumab, un inhibidor de IL-4/IL-13, puede usarse para tratar la neumonía eosinofílica crónica y la aspergilosis broncopulmonar alérgica.
Si no se detecta ninguna causa, se realiza un seguimiento del paciente en busca de complicaciones. Una prueba breve de corticosteroides en baja dosis puede reducir el recuento de eosinófilos si la eosinofilia es secundaria (p. ej., a alergia, enfermedades reumáticas sistémicas o infección parasitaria) en lugar de primaria. Está indicada una prueba de este tipo si la eosinofilia es persistente y progresiva en ausencia de una causa tratable. Debido a que la eosinofilia puede involucrar múltiples sistemas de órganos o puede ser una manifestación de un trastorno sistémico, pueden ser necesarios varios especialistas para definir el diagnóstico y el tratamiento.
Es muy importante recalcar que la psoriasis afecta de manera muy muy importante a la calidad de vida de los pacientes: a nivel laboral, a nivel social, a nivel íntimo, y esto es otro de los aspectos que tenemos que valorar en la consulta.
Un mito que muchas veces tenemos que desmentir que la psoriasis no es una enfermedad contagiosa.
Con respecto a la balneoterapia, es verdad que un paciente con psoriasis puede mejorar con tratamientos de los balnearios, puede mejorar con el sol, puede mejorar con la humedad y, por lo tanto, en la playa son pacientes que suelen mejorar por el efecto antiinflamatorio del Sol y también por la humedad y el relax que tenemos cuando todos estamos de vacaciones. Pero la balneoterapia en el mar muerto o los tratamientos con peces, por los que muchas veces nos preguntan, no curan la psoriasis.
Algún mito más del que podamos hablar, es el de que la psoriasis se mete en los huesos. La psoriasis no se mete en los huesos, la psoriasis es una enfermedad que puede afectar tanto a nivel cutáneo como a nivel articular, existe la psoriasis como enfermera cutánea y la artritis psoriásica, que es la afectación articular de esta enfermedad.
Y por último hablaros de la psoriasis ungueal, las uñas pueden verse afectadas en la psoriasis. Es característico unas manchas amarillentas que se definen como manchas en aceite, un piqueteado ungueal, la uña más gruesa de lo normal. No son hongos, es una afectación ungueal de la psoriasis.
🧴 PSORIASIS Causas Y Tratamiento - Oswaldo Restrepo RSC
tags: #eosinofilos #altos #psoriasis