Las verrugas genitales, también conocidas como condilomas acuminados, son lesiones benignas causadas por la infección del virus del papiloma humano (VPH). Actualmente, se considera una de las infecciones de transmisión sexual (ITS) más frecuentes.
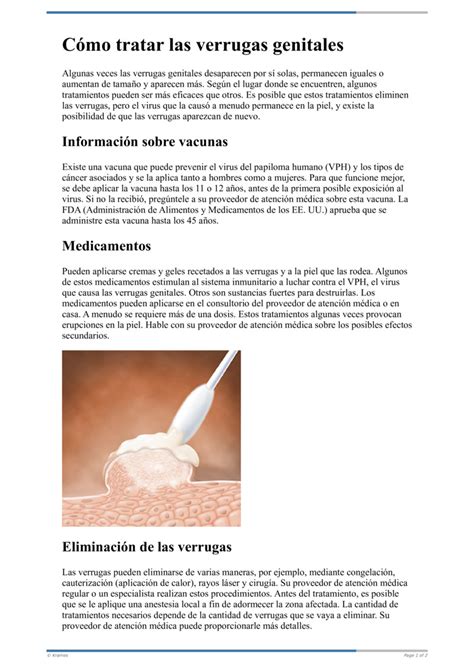
Verrugas genitales o condilomas acuminados.
Detectar que tienes verrugas en tu zona íntima puede que te asuste un poco. Pero, en realidad, es un problema más frecuente de lo que parece y que puede tratarse.
¿Qué son las verrugas genitales?
Las verrugas genitales son pequeñas protuberancias blanquecinas o de color carne con forma de coliflor que aparecen en la piel que rodea la zona íntima, genital y anal. La mayoría son benignas y de carácter temporal, aunque también pueden resultar altamente contagiosas si se han transmitido por vía sexual.
Los tipos de VPH causantes de estas lesiones se denominan de “bajo riesgo oncogénico”, es decir que no están relacionados con el cáncer. Sin embargo, hasta un tercio de las pacientes con condilomas tienen una co-infección por otros tipos de VPH de “alto riesgo oncogénico”.
Las verrugas genitales son un tipo de verrugas que están causadas por el virus del papiloma humano (VPH). En ocasiones, las infecciones causadas por este tipo de virus pueden pasar desapercibidas, puesto que el sistema inmunitario se encarga de que combatirlas y en muchos casos desaparecen con el tiempo.
Sin embargo, en algunos casos estos virus causan verrugas genitales, que también se conocen como condilomas, y en otras, las mínimas, se asocian al desarrollo de tumores. Según la Sociedad Española de Oncología Médica, la infección crónica por VPH está implicada en el 99% de los cánceres de cuello de útero (cérvix), entre el 26-50% de los orofaríngeos, el 50% del cáncer de pene, el 70% del cáncer de vagina, el 88% del cáncer anal y el 46% de los cánceres de vulva.
La forma de presentación de los condilomas es muy variable. Frecuentemente, se observan verrugas o lesiones sobreelevadas de distinto tamaño (desde pocos milímetros a varios centímetros) con la superficie rugosa, adoptando una forma que recuerda a una coliflor o a una cresta de gallo. El número de lesiones también es muy variable, desde pocos elementos (son raras las lesiones únicas) a múltiples lesiones.
Dichas lesiones habitualmente afectan a la vulva (labios mayores, menores, clítoris, introito), pero también pueden observarse en la zona perianal o anal, así como en la vagina y cuello del útero. Existen muchas lesiones en el área genital que pueden manifestarse de forma similar a los condilomas.
Causas y Transmisión
La infección por el VPH se transmite mediante el contacto directo con la piel o las mucosas. No todas las infecciones VPH presentan lesiones visibles (infección subclínica). La aparición de condilomas no se produce inmediatamente después del contacto con el VPH.
La principal vía de transmisión es el coito vaginal o anal. Otras vías menos frecuentes son el contacto digital-genital y oral-genital.
Una persona que tenga verrugas genitales tiene un 70% de posibilidades de infectar a su pareja si mantienen relaciones sexuales.
Como explica la Dra. Olga Salas, jefa de la Unidad de Patología del Tracto Genital Inferior de Dexeus Mujer, el VPH es un virus que se transmite muy fácilmente y se cree que más de un 80% de la población activa sexualmente se ha contagiado alguna vez. Sin embargo, la mayoría de las veces ni siquiera provoca síntomas, porque nuestro sistema inmunológico actúa para eliminar al virus y la infección pasa completamente desapercibida.
Desde el momento del contagio hasta la aparición de las verrugas pueden pasar entre 6 semanas y 6 meses. Puede contagiar cualquier persona portadora del virus, con o sin verrugas Hay portadores del virus que nunca desarrollaran las verrugas.
Síntomas de las verrugas genitales
Las verrugas genitales pueden presentarse con diferentes morfologías, generalmente son lesiones cutáneas pequeñas, planas, de color similar a la mucosa donde se localizan y que pueden presentarse en forma de racimo,( coliflor).
Las localizaciones más comunes en la mujer: Labios menores y vestíbulo.Las localizaciones más comunes en el hombre: glande, prepucio y surco balano prepucial.
Los condilomas son lesiones generalmente asintomáticas. Con relativa frecuencia el mayor impacto de esta enfermedad en las pacientes y en sus parejas radica en las implicaciones sexuales y los aspectos psicológicos derivados de su naturaleza (ansiedad, vergüenza, preocupación por la transmisión…etc).
Las verrugas genitales pueden no dar síntomas, o causar aumento de flujo vaginal, prurito genital o sangrado genital durante o después de mantener relaciones sexuales. Las verrugas genitales pueden desaparecer sin tratamiento.
Por lo general son asintomáticos, aunque también es importante prestar atención a otro tipo de señales que puedan surgir para identificarlas y controlarlas clínicamente, pues en ocasiones pueden estar relacionadas con el cáncer de cuello uterino.
Si las detectas, lo primero que debes hacer es acudir a tu ginecólogo/a para que pueda examinarlas y determinar el tratamiento. Además, es posible que además de las verrugas que ves, haya otras lesiones localizadas en la parte interna.
Diagnóstico
El diagnóstico de los condilomas se realiza habitualmente mediante la exploración física. En todas las pacientes con condilomas en genitales externos debe realizarse una evaluación completa de todo el tracto anogenital (vagina, cuello de útero, perineé y región anal).
El objetivo es descartar la existencia de condilomas en otras localizaciones del área genital así como de lesiones premalignas asociadas a la co-infección por otros virus de alto riesgo.
Prevención
El preservativo como método anticonceptivo de barrera es el más recomendable para prevenir la transmisión del VPH y los condilomas.
Sin ninguna duda, el mejor método de prevención de la infección es la administración de vacunas frente al VPH. Concretamente, las vacunas que contienen los tipos de VPH 6 y 11. Por este motivo, estas vacunas están incluidas en el calendario vacunal para su administración en niñas antes del debut sexual.
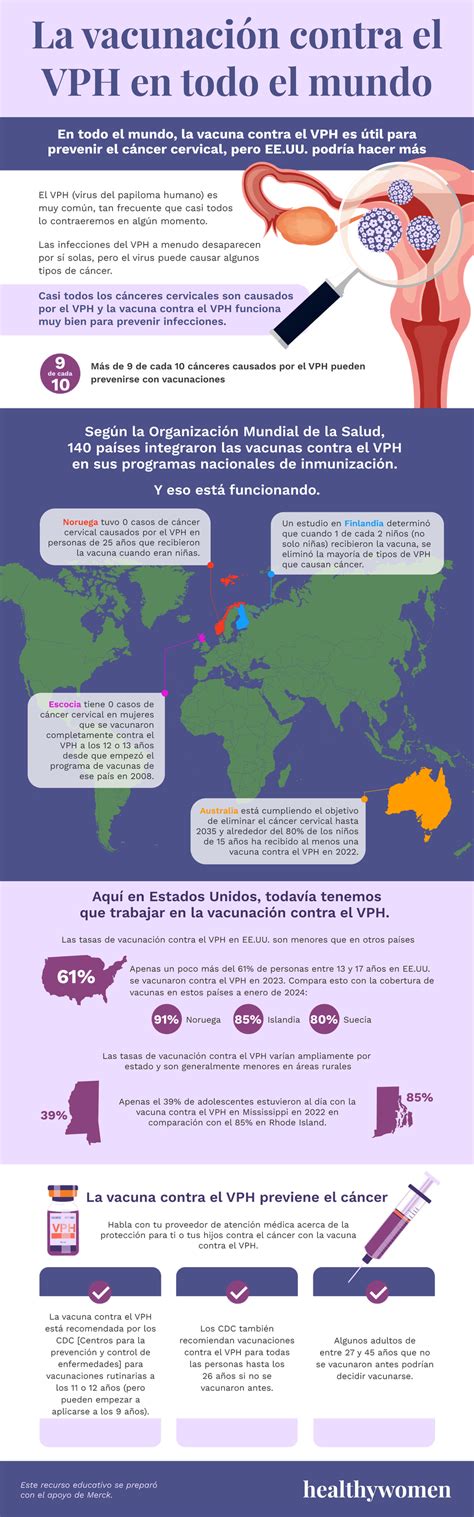
Cobertura de vacunación contra el VPH en los Estados Unidos.
En nuestro centro contamos con la vacuna nonavalente, que protege frente a casi el 90% de los serotipos -o tipos de cepas diferentes- del VPH que pueden favorecer el desarrollo del cáncer de cérvix y de las lesiones previas que pueden causarlo, así como de las verrugas. Se administran tres dosis (0-2-6 meses de intervalo).
En Cataluña, la vacuna contra el VPH se aplica de forma sistemática a todas las niñas de entre 11 y 12 años, antes de que inicien sus relaciones sexuales. Si tienes hijas, probablemente ya estarás informada.
Actualmente, y además de la vacuna, para reforzar la protección frente al VPH debemos evitar prácticas sexuales de riesgo y seguir el cribado del cáncer de cérvix; es decir realizarse la citología y en mayores de 30 años, el test del HPV. Estas pruebas permiten detectar alteraciones celulares que pueden ser indicativas de la presencia del VPH o de lesiones, y por lo tanto, hacer un diagnóstico precoz y solucionar el problema.
La mejor manera de prevenir la aparición de verrugas genitales es la vacunación contra el virus del papiloma humano (VPH) antes del inicio de la vida sexual. Esta protección sólo ha estado demostrada para aquellas personas que no se hayan contagiado. Sin esta vacunación, el único método con garantía total y absoluta de evitar la infección es la abstinencia sexual.
El uso del preservativo masculino y/o femenino es una medida excelente para prevenir un gran número de enfermedades e infecciones de transmisión sexual.
Tratamientos
Existen múltiples tratamientos para los condilomas acuminados.
Para eliminarlas, pueden aplicarse diversos tipos de tratamiento, como cremas de uso tópico, crioterapia, extirpación quirúrgica o láser.
Cómo Usar Productos para Eliminar VERRUGAS por VPH
Para quitar las verrugas genitales, se aplicará un tratamiento químico (con medicamentos tópicos que tendrán efectividad entre 3 y 12 semanas desde la primera aplicación), crioterapia, láser, quirúrgico o una combinación de varios. Se optará por un método u otro según el caso particular de cada paciente y el criterio del doctor.
En función de la evolución de la verruga genital y de las características de cada paciente, te ofrecerá la alternativa terapéutica más adecuada.
Autoaplicación de sustancias tópicas
La autoaplicación de sustancias tópicas sobre las propias verrugas supone una ventaja y comodidad importantes para las pacientes.
- Fármacos citotóxicos: Se aplican selectivamente sobre los condilomas a los que destruyen por contacto directo.
- Fármacos inmunomoduladores: Se aplican sobre las verrugas y áreas afectadas y actúan estimulando al sistema inmunitario para eliminar el VPH y las lesiones derivadas. Los principales son el imiquimod y las sinecatequinas.
El tratamiento médico consiste en la aplicación de una pomada que se aplica varias veces durante la semana.
Tratamientos Quirúrgicos y Destructivos
Estos tratamientos implican la extirpación o la destrucción de las lesiones con diferentes métodos. Pueden realizarse en la propia consulta o en el quirófano.
Este tipo de tratamientos suele indicarse en condilomas de gran tamaño, muy extensos o que afectan múltiples áreas del tracto genital. El tratamiento de los condilomas difiere en las mujeres gestantes.
Entre las opciones de tratamiento para las verrugas genitales están la aplicación de productos tópicos, entre los que destaca el imiquimod, la crioterapia o lo cirugía. El imiquimod es un inmunomodulador, que puede ser utilizado al 5% en crema y al 3,75%.
La crioterapia también es una opción eficaz para eliminar las verrugas genitales. Este tratamiento consiste en eliminar las verrugas genitales aplicando nitrógeno para quemar con nitrógeno líquido ( criógeno ) la lesión. La crioterapia no necesita anestesia, en general, puesto que el frio actúa como agente anestésico, pero en pacientes sensibles o determinadas zonas puede aplicarse previamente una crema anestésica (EMLA).
También se pueden eliminar las verrugas genitales con láser. haz de luz coherente que destruye en la lesión. especialistas que lleva a cabo la intervención.
Si las verrugas han adquirido un tamaño considerable, el tratamiento descrito anteriormente no funciona o la paciente está embarazada, se suele recurrir a la cirugía. Las opciones que se pueden elegir en este caso son diversas. Destacan la crioterapia o congelación con nitrógeno líquido, la electrocauterización para quemar la protuberancia, el corte quirúrgico y los tratamientos láser.
Efectos Secundarios
Todos los tratamientos pueden tener algún efecto secundario. Los agentes citotóxicos o inmunomoduladores con frecuencia provocan reacciones locales como dolor, inflamación y enrojecimiento de la zona y, a veces, incluso erosiones o úlceras.
Los tratamientos quirúrgicos y destructivos pueden causar molestias locales y/o secuelas en función de la extensión y localización de las lesiones. Estos efectos son mínimos en lesiones pequeñas especialmente si son tratadas con crioterapia o láser.
Por el contrario, en caso de lesiones muy extensas o tratamientos múltiples existe un mayor riesgo de provocar defectos físicos y/o secuelas estéticas.
Recurrencia y Seguimiento
La curación de los condilomas acuminados implica la desaparición de todas las lesiones. Incluso en estos casos, en el 20-30% de las pacientes, las lesiones reaparecen entre los 3-6 meses posteriores. La persistencia del VPH en la piel o mucosas de forma subclínica es con frecuencia la causa que explica la reaparición de nuevas lesiones tras el tratamiento.
Aunque se eliminen las verrugas genitales, éstas pueden volver a aparecer; es lo que se conoce como recidiva. Porque con el tratamiento se eliminan las lesiones cutáneas, no la infección vírica que las produce.
Tras el tratamiento y resolución de las lesiones se recomienda realizar visitas de control periódicas con el fin de diagnosticar la reaparición de las mismas.
Una vez finalizado el tratamiento y eliminadas las verrugas genitales, es importante seguir una serie de cuidados para evitar en la medida de los posible que estas vuelvan a salir.
Actuar con celeridad en el caso de que vuelvan a aparecer dichas lesiones.
Las pacientes sexualmente activas que resultan infectadas por el VPH suelen “eliminar” el virus por si solas.
Consideraciones Adicionales
El riesgo de transmisión del VPH durante el parto es extremadamente bajo.
No todos los bultos e irregularidades que aparecen en los genitales son verrugas. Si tú o tu pareja sexual presentáis bultos o verrugas en el área genital, lo más seguro para salir de dudas es recibir el diagnóstico de un especialista certificado.
Si te estás preguntando cuál es el especialista para verrugas genitales o a qué médico acudir si tengo verrugas genitales, te recomendamos que visites a un dermatólogo o ginecólogo.
Todas las verrugas genitales son síntomas de VPH. Sin embargo, a veces, los condilomas genitales pueden ser confundidos por otras verrugas genitales benignas. Es decir, por otras verrugas genitales que no son VPH u afecciones distintas (nevus dérmicos, fibromas blandos, molusco, hemorroides, fisuras anales, verrugas de agua (causadas por el virus de la viruela). Por lo tanto, si te estás preguntando “puedo tener verrugas genitales sin tener VPH”, la respuesta es sí.