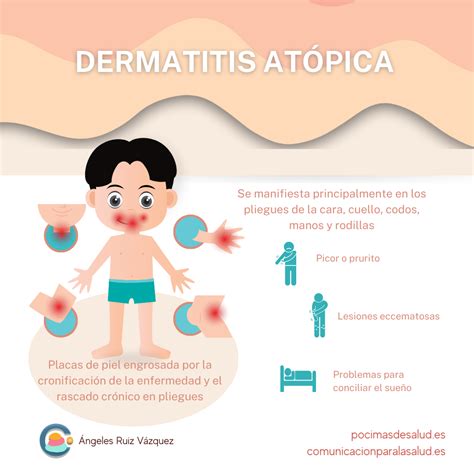
La dermatitis atópica (DA) es un proceso inflamatorio de la piel caracterizado por un intenso prurito (picor) y piel seca, que presenta una evolución crónica y que cursa en forma de brotes. Es la enfermedad crónica de la piel más común en la infancia, aunque puede iniciarse a cualquier edad.

Caracterizada por un intenso prurito, morfología y distribución típica de sus lesiones, se ha convertido en la atracción de dermatólogos pediatras, pediatras, alergólogos e inmunólogos. Su prevalencia está aumentando y dos hechos son relevantes en la actualidad: el gran impacto en la calidad de vida de los pequeños pacientes y sus familias y la demostración, que es la primera manifestación del síndrome atópico.
¿Qué es la Dermatitis Atópica?
La dermatitis atópica (DA) es un proceso inflamatorio cutáneo crónico, intensamente pruriginoso, de carácter recurrente. Usualmente aparece durante la infancia temprana y la niñez, pero puede persistir o comenzar en la vida adulta.
La DA se ha asociado a diferentes enfermedades (comorbilidades) tanto alérgicas como no alérgicas, aunque los mecanismos exactos de estas asociaciones no se conocen por completo. En resumen, los niños con DA pueden presentar varias comorbilidades.
Dermatitis atópica: Qué la causa, cuáles son los síntomas y qué tratamientos hay | Médico H
Comorbilidades Alérgicas
La DA se asocia con diferentes enfermedades alérgicas como la alergia alimentaria y el asma y rinitis alérgicas, dentro de lo que se conoce como “la marcha atópica”. Este término se refiere a este conjunto de enfermedades alérgicas que, por este orden, se suceden a medida que avanza la edad del paciente. Sin embargo, en algunos casos, esta secuencia no se cumple y las enfermedades alérgicas aparecen de manera independiente y en cualquier etapa de la vida.
Comorbilidades No Alérgicas
En cuanto a las comorbilidades no alérgicas, las más destacadas son las enfermedades psiquiátricas y neurológicas. Estos autores identifican una asociación entre la DA y la hiperactividad con déficit de atención (TDAH), desórdenes del sueño, alteraciones de la conducta o emocionales, así como con la convulsión febril y las cefaleas. Estas comorbilidades psiquiátricas pueden interrelacionarse, lo que podría jugar un papel importante en la asociación de estas enfermedades con la DA.
Epidemiología de la Dermatitis Atópica
La prevalencia de la DA varía de unas zonas geográficas a otras y, en general, es mayor cuanto más al norte se sitúa el área estudiada y cuanto más alto es su nivel de desarrollo industrial parece ir aumentando, por lo que no hay un entendimiento claro de los factores determinantes del incremento. En algunas poblaciones se han encontrado manifestaciones de DA en la edad infantil entre un 5-10%, sin diferencias significativas en relación con el sexo.
Las estadísticas revelan una prevalencia infantil global de entre el 10-20% y en los adultos del 1-3%. La dermatitis atópica infantil es un problema de salud pública en los países desarrollados, con cifras de prevalencia entre el 10 y el 20%. Dentro de un mismo país, las cifras son más altas en las zonas urbanas y en las poblaciones con mayor nivel de vida.
La incidencia de dermatitis atópica está aumentando en los últimos años, sobre todo en los países desarrollados, en los que están aumentando también todas las enfermedades atópicas. En ellos tenemos cifras de prevalencia por encima del 15%; mientras que, en países en vías de desarrollo, están por debajo del 5%.
Etiopatogenia de la Dermatitis Atópica
Aunque la causa final sigue siendo desconocida, se han identificado múltiples factores. La asociación familiar de la dermatitis atópica, el elevado nivel de concordancia entre gemelos univitelinos y la asociación con asma y rinitis alérgicas indican una importante implicación de las alteraciones genéticas en su patogenia.
Factores Genéticos
Entre un 70-80% de los pacientes tienen una historia familiar positiva de atopia. La influencia genética es compleja, siendo el componente materno el más importante. Un estudio reciente a gran escala de análisis de microarreglos de ADN ha demostrado que cuatro genes involucrados en la diferenciación epidérmica, ubicados en el cromosoma 1q21, muestran diferentes niveles de expresión en lesiones eczematosas de la piel en comparación con controles.
Se sabe que tiene una elevada incidencia familiar, aunque la concordancia no es total; en gemelos univitelinos la tasa de concordancia llega al 77, y al 15% en los dicigóticos.
Factores Inmunológicos
Los atópicos presentan una respuesta inmunitaria humoral y celular alterada, que facilita la reacción con antígenos ambientales. Las alteraciones evidenciadas más clásicamente son las siguientes: aumento de la IgE sérica, alteración de las subpoblaciones linfocitarias, alteración de las inmunoglobulinas y aumento de la expresión en la membrana de las células de Langerhans.
En los pacientes atópicos existe una predisposición a mantener respuestas Th2, con desarrollo de respuestas frente a antígenos inadecuados, como alérgenos ambientales, superantígenos bacterianos y autoantígenos epidérmicos. Presentan un defecto específico cutáneo de las respuestas inmunes (respuestas defectuosas de inmunidad celular retardada, defectos en la respuesta de linfocitos T citotóxicos, etc.) no asociado a inmunosupresión sistémica.
Factores Constitucionales
- Alteraciones de la reactividad vascular y farmacológica.
- Alteraciones de la fisiología de la piel.
- Disminución del umbral del prurito.
- Alteración en la eliminación de la sudoración.
- Alteración del manto lipídico de la piel.
- Personalidad atópica: son niños vivos, inteligentes, simpáticos, hiperactivos, con labilidad emocional y tendencia a la depresión.
Factores Exógenos o Desencadenantes
Como factores desencadenantes de la DA se han involucrado:
- Estrés, al inducir cambios inmunológicos.
- Alérgenos, tanto alimentarios (huevo, leche, trigo, soja, cacahuete), como aeroalérgenos (ácaros del polvo, malezas, epitelios de animales, hongos).
- Irritantes tipo limpiadores cutáneos, ropa de lana o fibras sintéticas, agua caliente, jabones, detergentes.
- Clima con temperaturas extremas, humedad o sequedad excesiva.
- Microorganismos, especialmente S. aureus, que es un colonizador habitual de la piel de los atópicos y exacerba la DA por medio de la secreción de toxinas llamadas superantígenos, que activan a las células T, preferentemente Th2, y a los macrófagos y, además, inducen corticorresistencia; el rascado facilita la acción de estas bacterias al debilitar la barrera cutánea.
Manifestaciones Clínicas de la Dermatitis Atópica
Clásicamente se distinguen la DA típica y las manifestaciones atípicas.
DA Típica
Se divide en tres etapas: la del lactante, la infantil y la del adolescente-adulto. Lo más frecuente es que debute en el lactante. Puede haber casos de debut tardío en la infancia e incluso en el adulto. Clínicamente, las fases de la enfermedad se diferencian por su localización y por el aspecto de las lesiones.
DA del Lactante
Suele debutar entre el tercer y el quinto mes de vida en el 75% de los casos. En cara a nivel de mejillas y mentón, se observan placas eritematoedematosas, vesiculosas, exudativas, simétricas, que característicamente respetan el triángulo nasolabial. Son frecuentes las costras melicéricas por sobreinfección. También se pueden afectar las superficies de extensión de las extremidades.
La enfermedad se va a cursar en brotes, de intensidad y duración variables, hasta la edad de 2 años, en la que cura o se perpetúa.
DA Infantil-Escolar
Las zonas afectadas son los pliegues flexurales, nuca, dorso de pies y manos. Las lesiones evolucionan del aspecto exudativo del lactante a un aspecto de liquenificación. Se observa eritema mal delimitado, pápulas lesiones por rascado y liquenificación.
DA del Adolescente y del Adulto
Se fija su inicio al final de la fase infantil a partir de los 10 años o en la pubertad. Sus áreas de predilección son: cara (frente, párpados, región perioral), cuello (especialmente nuca), parte alta del tórax y hombros, grandes pliegues flexurales y dorso de las manos. Las lesiones características son las placas de liquenificación. Pueden aparecer también eczema de manos, dishidrosis y prurigo nodular.
La mayor parte de los pacientes evolucionan hacia la resolución antes de los 20 años, siendo muy infrecuentes las manifestaciones de la enfermedad después de los 30 años.
Formas Atípicas
- Pitiriasis alba: constituida por una lesión macular blanquecina, levemente descamativa, de forma usualmente redondeada y que cursa sin molestias subjetivas. Predomina en cara y raíces de los miembros.
- Eczema dishidrótico: las lesiones se localizan en los laterales de los dedos y en el arco plantar de los pies.
- Dermatitis plantar juvenil: las lesiones suelen limitarse a la cara plantar de los dedos de los pies y al tercio distal de las plantas.
- Prurigo: aparecen de forma difusa pápulas y nódulos, que son excoriados por el rascado y evolucionan a cicatrices y costras.
- Queilitis: se manifiesta como sequedad, descamación, fisuras y grietas.
- Prurito anogenital: en los atópicos es frecuente el prurito anal, genital o anogenital de carácter crónico.
- Eczema areolar: en mujeres atópicas son frecuentes las lesiones eczematosas en pezón y areola, favorecidas por el roce con prendas sintéticas.
- Eczema del conducto auditivo externo.
- Eczema numular: cursa con lesiones redondeadas, eczematosas, del tamaño aproximado de una moneda y localizadas preferentemente en caras de extensión de las extremidades.
- Xerosis: es muy frecuente la presencia de una piel seca y con fina descamación.
- Queratosis folicular: son micropápulas queratósicas centradas por folículos que predominan en caras laterales de brazos y muslos.
Diagnóstico de la Dermatitis Atópica
El diagnóstico de la DA es eminentemente clínico, a través de los rasgos clínicos característicos de la enfermedad.
Las manifestaciones clínicas son la base del diagnóstico, ya que ni la histología ni ninguna otra prueba de laboratorio son determinantes. Debido a la gran diversidad de formas de presentación, varios grupos de trabajo han intentado constituir criterios uniformes para el diagnóstico. Los más aceptados entre los pediatras y alergólogos infantiles son los de Hanifin y Rajka de 1980.
Tratamiento de la Dermatitis Atópica
El manejo efectivo de la dermatitis atópica comprende la educación de los pacientes y sus familias, el alivio de los síntomas y signos, la prevención y disminución del grado y frecuencia de los brotes, modificando el curso de la enfermedad y en lo posible, deteniendo la marcha atópica. Más que pensar en una posible monoterapia, se debe combinar una amplia gama de recursos que incluyen la educación, identificar y evitar factores desencadenantes, un excelente cuidado de la piel y tratamiento (medidas farmacológicas y no farmacológicas) orientadas a aliviar el prurito y reducir la inflamación.
El tratamiento debe ser personalizado para cada paciente, tomando en cuenta, la edad del paciente, la extensión y localización en el momento de presentación y el curso general de la enfermedad (incluyendo persistencia, frecuencia de los brotes, etc.). Para maximizar el efecto del tratamiento y el cumplimiento de las recomendaciones, es importante que los médicos logren comprender la ansiedad de los padres sobre la enfermedad y cualquier efecto adverso de los tratamientos disponibles.
Medidas Generales
- Evitar el uso de suavizantes durante el lavado de la ropa de vestir, toallas y de cama.
- Se debe propender a utilizar cosméticos libres de fragancias, como también prevenir el uso de perfumes aplicados sobre la piel.
- La carga de ácaro del polvo en el hogar debe disminuirse.
- En aquellos pacientes sensibilizados a pólenes, se recomienda cerrar las ventanas durante los períodos de mayor circulación de estos.
- La exposición solar no tiene restricción, aunque debe usarse con cautela.
Cuidado de la Piel
- La piel debe limpiarse meticulosamente de manera gentil y suave con objeto de eliminar costras y producir arrastre mecánico de bacterias, sobre todo en casos de sobreinfección bacteriana. Son preferibles los sustitutos de jabón, como los syndet, aceites y soluciones acuosas de pH 5 a 6.
- Los emolientes son un pilar fundamental como cuidado básico de la piel.
Tratamiento Farmacológico
- Corticoesteroides tópicos (CET): Son de elección para el control de los brotes de eczema atópico, los que deben ser de una potencia suficiente acorde al área anatómica para disminuir rápidamente la exacerbación.
- Inhibidores de la calcineurina tópicos (ICT): Se recomiendan también en primera línea y se pueden utilizar tanto por su efecto ahorrador de corticoides como por la seguridad a largo plazo demostrada en los ensayos clínicos.
- Antibióticos: Se administrarán antibióticos tópicos y/o sistémicos en función de la gravedad y extensión.
- Antihistamínicos: Para reducir el picor, utilizaremos en niños mayores de 6 semanas hidroxicina (2 mg/kg/día fraccionados en dos dosis) por el efecto sedante, que añade a su acción antihistamínica.
Tabla de Criterios Diagnósticos de Hanifin y Rajka
| Criterios Mayores | Criterios Menores |
|---|---|
|
|
tags: #etapas #de #la #dermatitis #atopica