La psoriasis es una enfermedad inflamatoria multisistémica, que afecta a más de 125 millones de personas en todo el mundo. La evolución de la enfermedad es variable e impredecible, pero suele presentar un curso crónico con exacerbaciones y remisiones. La prevalencia mundial varía en función de la población, pero se estima del 0,5 % al 11,4 % en adultos y del 0 % al 1,4 % en niños.
En la mayoría de los países desarrollados, la prevalencia está entre el 1,5 % y el 5 %. La incidencia de la psoriasis varía según la región geográfica y es mayor en los países más distantes del ecuador. La psoriasis afecta a ambos sexos por igual y aparece a cualquier edad, aunque es menos frecuente en niños que en adultos.
El diagnóstico es clínico y no existe ninguna prueba específica para establecerlo. La psoriasis puede ser muy debilitante, afectando el bienestar físico y emocional de los pacientes. No solo la persona que vive con esta condición sufre la enfermedad, sino también su familia.

Signos y síntomas de la psoriasis
Causas y Factores de Riesgo de la Psoriasis
La causa de la psoriasis no se conoce completamente; sin embargo, se han descrito múltiples factores de riesgo. La psoriasis tiene una fuerte base genética poligénica. Aproximadamente, el 40 % de las personas con psoriasis o artritis psoriásica tienen antecedentes familiares de la enfermedad. Se han identificado más de 70 genes asociados a la psoriasis.
El principal determinante genético es el locus de susceptibilidad a la psoriasis 1 (PSORS1, también conocido como HLA-C), que contiene genes que codifican para el complejo mayor de histocompatibilidad (CMH). Se ha observado que la psoriasis tiende a presentarse en familias, lo que sugiere un componente genético en su desarrollo.
En personas predispuestas a padecer psoriasis (es decir, que cuentan con probabilidad genética e inmunológica) o ya diagnosticadas, existen diversos factores de riesgo que pueden poner en marcha o agravar los síntomas de la enfermedad:

Factores desencadenantes de la psoriasis
- Estrés: El estrés es un factor citado con frecuencia como desencadenante de la psoriasis; se asocia tanto a debuts como a reagudizaciones de la enfermedad. El estrés físico y emocional puede exacerbar los síntomas de la enfermedad e incluso desencadenar brotes en algunas personas.
- Tabaquismo: La prevalencia de psoriasis es mayor en las personas que fuman, así como en las que ya lo han dejado. Fumar puede aumentar el riesgo de desarrollar psoriasis. Además, las personas fumadoras suelen sufrir formas de psoriasis más graves y resistentes a los tratamientos.
- Ingesta de alcohol: El consumo de alcohol es mayor en las personas con psoriasis. Diversos estudios sugieren que el alcohol puede aumentar el riesgo de desarrollar psoriasis, así como agravar la enfermedad, especialmente si se hace un consumo excesivo.
- Infecciones: Tanto las infecciones bacterianas como las víricas pueden asociarse a un empeoramiento de la psoriasis. Las infecciones, especialmente las bacterianas como los estreptococos, pueden desencadenar síntomas de psoriasis, especialmente en el caso de la psoriasis guttata. Algunas infecciones, como la otitis, la bronquitis o determinadas infecciones respiratorias, pueden desencadenar los brotes de la psoriasis. Por otro lado, la faringitis estreptocócica es un desencadenante frecuente de la psoriasis en gotas o la psoriasis infantil.
- Daño de la barrera cutánea: El fenómeno de Koebner ―es decir, la provocación de lesiones psoriásicas por una alteración de la piel, como la provocada por arañazos, piercings, tatuajes, quemaduras solares o irritantes químicos― está presente en alrededor del 25 % de los pacientes con psoriasis, aunque no es patognomónico. Pequeños daños en la piel, como un arañazo, una quemadura solar o una picadura de insecto, entre otros, pueden desencadenar un brote psoriásico en la zona. Esto se conoce como fenómeno de Koebner. Cualquier alteración de la piel ―como arañazos, piercings o quemaduras solares― puede provocar que aparezcan lesiones de psoriasis.
- Fármacos: Muchos fármacos pueden desencadenar psoriasis o producir lesiones psoriasiformes. Los más frecuentemente implicados son los bloqueantes β, el litio y los antipalúdicos. Paradójicamente, los inhibidores del factor de necrosis tumoral, que se usan para tratar la psoriasis, pueden ocasionalmente provocar erupciones psoriasiformes. Algunos medicamentos, como el litio, los antipalúdicos o los medicamentos para la presión arterial alta pueden desencadenar o empeorar los brotes. La toma de determinados fármacos (como los betabloqueantes o el litio) puede propiciar la aparición de lesiones psoriásicas o su empeoramiento.
- Factores endocrinos: La hipocalcemia es un factor desencadenante de psoriasis pustulosa generalizada. El rol de la vitamina D no está claro.
- Embarazo: La psoriasis puede mejorar, empeorar o mantenerse estable durante el embarazo.
- Clima y exposición solar: Se cree que el clima y la exposición solar afectan a la prevalencia de la psoriasis. La psoriasis cutánea y la artritis psoriásica empeoran en invierno y mejoran en verano. El frío puede contribuir al desarrollo de brotes de psoriasis debido a la reducción en la cantidad de luz solar y a la humedad, así como al impacto del aire seco característico de las calefacciones en interior. La psoriasis en la piel y la artritis psoriásica empeoran en invierno y mejoran en verano.
- Obesidad: La prevalencia de la psoriasis es mayor en los pacientes con obesidad, incluidos los niños. También existe una correlación entre la gravedad de la psoriasis y la prevalencia de obesidad. No se conoce claramente la fisiopatología de esta asociación. Una hipótesis es que la repercusión psicosocial negativa de la psoriasis aumentaría el riesgo de obesidad, pero cada vez hay más pruebas de que es al revés: la obesidad es un factor de riesgo para la psoriasis. Se ha demostrado que la psoriasis es más frecuente y grave entre las personas con sobrepeso. Se cree que el motivo es doble: por un lado, la obesidad promueve la inflamación y, por tanto, el inicio de la psoriasis.
Es importante recordar que ninguno de estos factores de riesgo es suficiente para causar psoriasis por sí solo. Por ejemplo, hay muchas personas con estrés que no tienen psoriasis.
Tipos de Psoriasis
La psoriasis puede adoptar diversos aspectos clínicos, tanto respecto a la lesión elemental de la piel como a la localización. La presentación clínica depende del tipo de psoriasis: vulgar, guttata, invertida, pustulosa, eritrodérmica y ungueal.
Psoriasis Vulgar
También se conoce como psoriasis vulgaris o psoriasis vulgar. Es el tipo más frecuente de psoriasis (90 % de los casos). También se la conoce como psoriasis en placas. Se caracteriza por placas eritematosas bien delimitadas y cubiertas de una gruesa capa de escamas plateada, aunque el baño y los emolientes pueden invisibilizarla. Las placas pueden variar de menos de 1 cm a más de 10 cm de diámetro y suelen tener una presentación simétrica. Las rodillas, codos, cuero cabelludo y zona sacra son las zonas que con más frecuencia se afectan.

Psoriasis vulgar
Psoriasis Guttata
También se denomina psoriasis infantil, ya que menudo aparece por primera vez en niños o jóvenes sin antecedentes de psoriasis. No obstante, también puede aparecer en pacientes con psoriasis preexistente. Se caracteriza por la abrupta aparición de placas y pápulas psoriásicas, por lo general menores de 1 cm (de ahí el nombre «en gotas»). La psoriasis guttata puede desaparecer espontáneamente ―por lo general, en semanas o meses―, persistir o convertirse en psoriasis crónica en placas. Es más frecuente en los niños y adolescentes. En la mayoría de los casos aparece tras una infección de vías respiratorias altas, generalmente producida por Streptococcus pyogenes. Se caracteriza por la aparición brusca, de placas eritematosas y descamativas del tamaño de una gota (menor de 1 cm) por todo el cuerpo. La mayoría de veces es autolimitada.
Psoriasis Pustulosa
Este tipo de psoriasis se caracteriza por pústulas estériles sobre una base eritematosa. La psoriasis pustulosa puede ser grave, incluso mortal. Se caracteriza por la aparición de pústulas estériles (vesículas llenas de pus). Entre los factores desencadenantes destaca el embarazo, retirada brusca de corticoides, infecciones y fármacos (anti-TNF- α). Han sido descritas las siguientes formas clínicas: generalizada (von Zumbusch), localizada (anular y acrodermatitis continua of Hallopeau) y palmo-plantar.
Psoriasis Pustulosa Generalizada Aguda
También se denomina psoriasis pustulosa generalizada de Von Zumbusch. Se caracteriza por el inicio repentino, en un paciente con o sin psoriasis previa diagnosticada, de placas de color rojo intenso, edematosas y dolorosas, que pronto se tapizan de pequeñas pústulas agrupadas y cubiertas por una membrana fina. Pueden confluir y formar amplias capas superficiales de color blanco amarillento. El paciente presenta alteración del estado general, escalofríos y fiebre elevada. Las pústulas se desecan en unos días y dejan paso a un extenso eritema con descamación.
Este tipo de psoriasis puede aparecer en el embarazo; antes se denominaba impétigo herpetiforme. Suele ocurrir en el tercer trimestre, aunque también puede hacerlo antes, o en el posparto inmediato. Las lesiones aparecen en los pliegues y desde ahí se extienden. La repercusión general puede ser importante, con posibles complicaciones fetales.
Psoriasis Pustulosa Anular Generalizada
También se denomina psoriasis pustulosa generalizada subaguda. Se presenta como una erupción recurrente de placas eritematosas descamativas anulares con pústulas en la periferia. Las lesiones evolucionan centrífugamente a lo largo de horas o días. Dejan descamación residual.
Acrodermatitis de Hallopeau
También se llama psoriasis pustulosa acral o acrodermatitis pustulosa continua. Afecta exclusivamente a una o más falanges distales de las manos (más frecuente) o los pies, en la zona periungueal. La afectación crónica del lecho ungueal puede llevar a onicodistrofia y desaparición de las uñas. Puede, incluso, haber atrofia y osteólisis de la falange distal.
Psoriasis Pustulosa Palmoplantar
Existe controversia sobre si es realmente un tipo de psoriasis o una entidad diferente que se da con más frecuencia en personas con psoriasis. Se caracteriza por grupos de pústulas blancas o amarillo-marronáceas, eritema y descamación en las palmas y las plantas. Las pústulas son profundas y, al confluir, adoptan un aspecto de capa pustulosa más o menos extensa.
Psoriasis Eritrodérmica
La psoriasis eritrodérmica es la forma más grave de psoriasis y puede ser mortal, debido, sobre todo, a las infecciones y la pérdida de fluidos por la pérdida de la barrera cutánea. Es aquella en la que el eritema afecta a más del 90% de la superficie corporal. Se trata de una forma grave con riesgo de infecciones y alteraciones hidroelectrolíticas, por lo que requiere cuidados especiales. Puede instaurarse de forma aguda o crónica. Provoca un eritema generalizado y descamación de la piel en capas en todo o casi todo el cuerpo, lo cual causa un intenso picor y dolor.

Psoriasis eritrodérmica
Psoriasis Inversa
Esta forma de psoriasis se caracteriza por la aparición de placas eritematosas bien delimitadas, lisas y brillantes en los pliegues inguinal, perineal, genital, interglúteo, axilar o inframamario. Se denomina inversa porque es la presentación contraria a la típica de la psoriasis en placas, en las superficies extensoras. Debido al aumento de humedad en estas zonas, las lesiones a menudo carecen de escamas. Se confunden con frecuencia con intertrigos micóticos o bacterianos. La psoriasis invertida se denomina de esta forma por tener una afectación inversa a lo habitual en la psoriasis.
Psoriasis Ungueal
La psoriasis ungueal afecta a alrededor del 50 % de los pacientes con psoriasis en el momento del diagnóstico, con una incidencia de por vida del 80-90 %. Es más frecuente en pacientes con artritis psoriásica (hasta el 90 %). Entre el 10-80% de los pacientes con psoriasis tendrá afectación ungueal, pudiendo ser la única manifestación hasta en el 10% de los casos. La afectación de la matriz se manifiesta por pitting (depresiones puntiformes en la placa ungueal), leuconiquia (manchas blancas) y puntos rojos en la lúnula. La afectación del lecho ungueal se expresa como onicólisis, hipertrofia subungueal, engrosamiento de la lámina ungueal, hemorragias en astilla y “mancha de aceite” (manchas amarillentas en la porción distal). La presencia de psoriasis en las uñas conlleva mayor riesgo de padecer artritis psoriática.
Algunas manifestaciones de la psoriasis ungueal son:
- Piqueteado (pitting) ungueal o «uña en dedal»: Son depresiones punteadas cupuliformes que dan a la uña un aspecto de dedal.
- Onicólisis psoriásica: Estos signos pueden asociarse a hiperqueratosis subungueal, a veces muy gruesa. Cuando se afecta el lecho ungueal, puede apreciarse un cambio de color en la uña, que recuerda al del aceite de motor nuevo; estas manchas ovales se llaman «manchas de aceite».
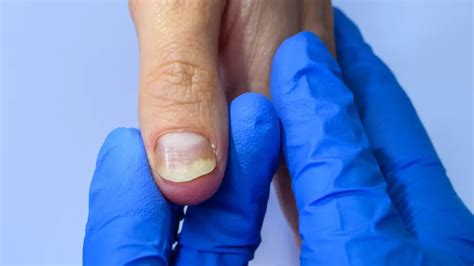
Psoriasis ungueal
Psoriasis del Cuero Cabelludo
En más del 80 % de los casos, la psoriasis del cuero cabelludo se asocia a una forma clásica de psoriasis, pero puede presentarse de manera aislada. Puede manifestarse en forma de caspa poco intensa, de placas eritematoescamosas bien delimitadas o de un verdadero casco costroso que afecta a la base del pelo. La alopecia es muy rara. Se trata de una dermatosis inflamatoria que puede aparecer afectando únicamente al cuero cabelludo o acompañar a las otras manifestaciones propias de la psoriasis. La psoriasis del cuero cabelludo causa un importante impacto negativo en la calidad de vida de los pacientes, hasta el punto de ocasionar trastornos emocionales debido a su localización en áreas visibles y los síntomas asociados.
Afectación de Mucosas
La lesión de las mucosas es infrecuente y se observa más en la psoriasis pustulosa. Suele presentarte en forma de placas eritematosas lisas, bien delimitadas.
Manifestaciones Sistémicas de la Psoriasis
La psoriasis es una enfermedad inflamatoria multisistémica cuyas manifestaciones clínicas no se limitan a la piel. La artritis psoriásica es una enfermedad inflamatoria articular que se asocia a la psoriasis. Las lesiones de la piel preceden a la artritis en el 85 % de los casos (en promedio, 10 años). Existe una débil relación entre la gravedad de la psoriasis cutánea y la afectación articular.
Las manifestaciones clínicas de la artritis psoriásica en el aparato locomotor no se limitan a la presencia de artritis, sino que también puede haber entesitis, dactilitis y afectación axial. La inflamación articular se manifiesta con dolor, hinchazón, calor y dificultad de movimiento. La dactilitis o «dedo en salchicha» es otro signo característico de la artritis psoriásica, aunque no patognomónico. Es la tumefacción difusa de todo el dedo. La afectación axial se relaciona con el marcador genético HLA B27. Casi el 50 % de los pacientes padecen afectación periférica y axial, mientras que esta es rara de manera aislada. Es más frecuente en hombres con estadios avanzados de la enfermedad.
Se ha visto que la artritis psoriásica tiene una evolución semejante a la de la artritis reumatoide, con destrucción y pérdida de la función articular.
Las enfermedades cardiovasculares son la causa principal de muerte de los pacientes con psoriasis. Por otro lado, muchos de los factores de riesgo cardiovascular ―como la diabetes mellitus, la hipertensión arterial, el síndrome metabólico y el consumo de tabaco― son más frecuentes en los pacientes con psoriasis.
El síndrome metabólico es la suma de varios trastornos que se asocian a un aumento del riesgo de diabetes mellitus de tipo 2 y de enfermedades cardiovasculares: dislipemia, hipertensión, resistencia a insulina o diabetes establecida, obesidad central y exacerbación de la inflamación y la trombosis.
La obesidad aumenta el riesgo de diabetes, enfermedad cardiovascular e, incluso, ciertos tipos de cáncer. En la mayoría de los estudios clínicos, se encuentra una asociación significativa entre psoriasis y obesidad, incluso entre psoriasis y sobrepeso. Por otra parte, es posible que la obesidad disminuya la eficacia de algunos tratamientos sistémicos.
La prevalencia de diabetes es mayor en los pacientes con psoriasis, y aumenta con la gravedad de esta (en pacientes con psoriasis grave, llega hasta un 41,9 %). La prevalencia de hipertensión en los pacientes con psoriasis oscila entre el 8,9 % y el 44,4 % (60 % en ancianos). La ciclosporina y el adalimumab pueden elevar la presión arterial.
Se considera que existe enfermedad del hígado graso no alcohólico (EHGNA) cuando hay un depósito de triglicéridos en más del 5 % de los hepatocitos, sin antecedentes de consumo abusivo de alcohol. Los pacientes con psoriasis tienen mayor riesgo de EHGNA: la prevalencia de EHGNA en estos pacientes es más del doble que en la población general.
Los pacientes con psoriasis tienen mayor riesgo de sufrir cáncer, sobre todo, linfoma y cáncer cutáneo diferente del melanoma, como el carcinoma basocelular y el carcinoma de células escamosas.
La psoriasis puede afectar a todas las facetas de la calidad de vida (trabajo, familia, relaciones sexuales, bienestar emocional, etc.). Los trastornos psicosociales no vienen determinados por la gravedad de la psoriasis. Algunos estudios han encontrado una prevalencia de depresión en los pacientes con psoriasis de hasta el 62 %, aunque con una amplia variabilidad.
La relación entre la psoriasis ―sobre todo la moderada y grave― y el COVID-19 tiene importancia porque estos pacientes pueden tener comorbilidades (hipertensión, diabetes, obesidad) que se asocian a mayor gravedad del COVID. Asimismo, se han reportado casos de brotes y de psoriasis pustulosa de nueva aparición tras la infección por SARS-CoV-2.
A pesar de esto, la vacunación sigue representando la medida más efectiva para prevenir las formas graves de COVID-19 en pacientes con psoriasis, por lo que se recomienda que los pacientes se vacunen.
Diagnóstico de la Psoriasis
En la mayoría de ocasiones, el diagnóstico es clínico y no requiere de ninguna prueba complementaria. En los casos donde existen dudas, se realiza una biopsia para el estudio histológico de la muestra. La histología típica de la psoriasis incluye: hiperqueratosis (aumento del espesor de la capa córnea), paraqueratosis (presencia de núcleos en los corneocítos), hipogranulosis, acantosis regular (engrosamiento del espesor de la epidermis), hiperplasia epidérmica, vasos dilatados en las papilas dérmicas y un infiltrado mononuclear a nivel de los vasos de la dermis papilar.
Cada forma clínica debe diferenciarse de otras entidades similares. La psoriasis vulgar debe ser diferenciada del eczema, liquen simple crónico y la parapsoriasis en placas. La psoriasis guttata con la pitiriasis rosada de Gibert, pitiriasis liquenoide crónica, parapsoriasis en placas y sífilis secundaria. La psoriasis invertida de la dermatitis de contacto y los intertrigos infecciosos. La psoriasis ungueal de la onicomicosis y las distrofias traumáticas. La psoriasis pustulosa, en su forma generalizada debe diferenciarse de la pustulosis exantemática aguda generalizada, y en la formas localizadas de infecciones fúngicas y bacterianas.
Tratamiento de la Psoriasis
La psoriasis es una enfermedad crónica, para la cual aún no existe un tratamiento curativo. Sin embargo, existen diversos tratamientos, capaces de mantener al paciente con psoriasis sin lesiones. La elección del tratamiento debe ser realizada teniendo en cuenta la gravedad de la psoriasis, comorbilidades, repercusión emocional y el balance beneficio/riesgo de los distintos tratamientos. Existen una serie de escalas que ayudan al dermatólogo a valorar la gravedad de la psoriasis: índice de intensidad y gravedad de la psoriasis (psoriasis area and severity index, PASI), área de superficie corporal afecta (body surface área, BSA) e índice de cualidad de vida en dermatología (dermatology life quality index, DLQI).
El PASI mide la extensión de las lesiones y sus características (eritema, induración y descamación) se puntúan del 0-4 con un valor final que va del 0-72. El BSA mide solo la superficie corporal afecta usando la regla de los 9. El DLQI mide la repercusión de la psoriasis en la vida del paciente a través de 10 preguntas que se puntúan del 0-3, con un valor final que va del 0-30. En general, una psoriasis leve tiene valores en las tres escalas menores de 10. Estos pacientes son subsidiarios de tratamientos tópicos: emolientes, corticoides, derivados de la vitamina D, derivados de la vitamina A e inhibidores de la calcineurina.
Cuando un paciente presenta valores de 10 o más en las escalas, se considera una psoriasis moderada-grave y requiere tratamientos sistémicos.
Algunos consejos adicionales para el cuidado de la piel con psoriasis:
- Mantén la piel hidratada: Aplica regularmente cremas hidratantes para la psoriasis en los codos para mantener la piel suave e hidratada.
- Utiliza ropa suave: Usa prendas de vestir hechas de telas suaves y transpirables para evitar la irritación adicional en los codos.
- Controla el estrés: El estrés puede desencadenar brotes de psoriasis o empeorar los síntomas existentes.
- Exposición al sol moderada: La exposición controlada al sol puede ayudar a mejorar los síntomas de la psoriasis en algunos casos.