El tiroides y el cansancio van de la mano. ¿Te sientes agotada todo el día sin razón aparente? ¿Notas que, a pesar de dormir bien, sigues sin energía? Estos síntomas podrían estar relacionados con problemas de la glándula tiroides. Pero, ¿cómo saber si realmente es la causa de tu cansancio?
La glándula tiroides es un órgano en forma de mariposa ubicado en la base del cuello. Su función principal es producir hormonas tiroideas, como la T4 (tiroxina) y la T3 (triyodotironina), que regulan el metabolismo del cuerpo. La tiroides desempeña un papel crucial en la producción de energía.
Si no libera suficientes hormonas tiroideas, el metabolismo se ralentiza y las células del cuerpo no reciben la energía que necesitan para funcionar. El cansancio puede deberse a muchas causas, como el estrés, la falta de sueño o una mala alimentación.
La forma más precisa de determinar si tu cansancio está relacionado con la tiroides es a través de un análisis de sangre. Si los resultados indican niveles elevados de TSH y bajos de T4 y T3, podría ser un signo de hipotiroidismo. En algunos casos, el daño tiroideo no es lo suficientemente importante como para alterar estas hormonas, por lo que el diagnóstico por análisis de sangre, puede hacer parecer que el tiroides no está afectado.
Un correcto diagnóstico y tratamiento pueden ayudarte a recuperar tu energía y mejorar tu calidad de vida.
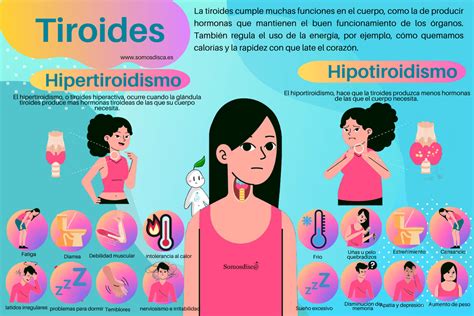
¿Puede un problema de tiroides causar cansancio aunque duerma muchas horas?
Sí, en muchos casos de Hipotiroidismo (tiroides poco activa), la fatiga es “persistente”, de modo que dormir mucho o hacer siestas puede no ser suficiente para aliviarla.
¿Sólo el hipotiroidismo provoca cansancio, o también puede pasar con una tiroides hiperactiva?
Tanto el hipotiroidismo como el Hipertiroidismo (tiroides hiperactiva) pueden causar cansancio.
El hipotiroidismo y el lipedema pueden estar relacionados debido a la influencia de las hormonas en el metabolismo y el tejido adiposo. Por esta razón, en la evaluación del lipedema es recomendable incluir un estudio de la función tiroidea. En Clínica Simarro, especialistas en el tratamiento del lipedema recomendamos una evaluación integral que contemple la realización de ecografías y ecodoppler de tiroides, para evaluar el funcionamiento de la tiroides.
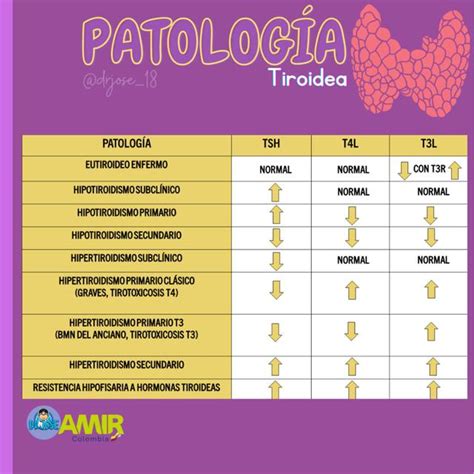
Disfunción Tiroidea Subclínica
El desarrollo de técnicas más sensibles y económicas para la determinación de la tirotropina hipofisaria (TSH) y de las hormonas tiroideas (T3, fT4) ha permitido su utilización en el ámbito de la Atención Primaria, incrementándose de forma notable a este nivel el diagnóstico de disfunción tiroidea subclínica (cifras alteradas de TSH con niveles normales de fT4).
Ante una alteración aislada de la TSH, es prioritario hacer una valoración objetiva sobre su etiología, ya que puede ser reversible (dosis inapropiada de levotiroxina, fármacos,…) o puede progresar invariablemente hacia una enfermedad tiroidea clínica. En cualquiera de los casos, la observación periódica del paciente con controles analíticos y el tratamiento, en su caso, podría evitar su repercusión sobre el aparato cardiovascular, función cognitiva, metabolismo óseo, etc.
El manejo de estos pacientes ha de ser siempre individualizado, valorando la relación riesgo-beneficio y derivando para estudio al especialista de endocrinología siempre que se sospeche una causa de origen tiroideo.
La fisiología del sistema tiroideo y el efecto de sus alteraciones han sido suficientemente descritos. Durante las últimas cinco décadas se han desarrollado técnicas precisas para la medida de las hormonas tiroideas y de la tirotropina sérica (TSH). El reducido coste económico actual de estos métodos y la relativa rapidez en la obtención de los resultados, ha permitido extender su utilización al ámbito de Atención Primaria.
Como consecuencia, el médico de familia diagnostica actualmente mayor número de casos, no sólo de enfermedad tiroidea establecida, sino también de disfunción subclínica. La disfunción tiroidea subclínica en sí, es un trastorno común que ocurre en individuos asintomáticos o con mínimos síntomas y se caracteriza por el hallazgo de cifras alteradas de TSH con niveles normales de T4 libre. En este trabajo vamos a describir la prevalencia, historia natural y las potenciales consecuencias fisiopatológicas de la disfunción tiroidea subclínica, así como su manejo en Atención Primaria (qué casos tratar y cuáles derivar al especialista).
El diagnóstico de hipo o hipertiroidismo subclínico espontáneo debe haber excluido antes otras causas no tiroideas que provoquen alteraciones bioquímicas análogas.
La glándula tiroidea sintetiza, almacena y secreta las hormonas tiroideas (T3 y T4). La función de ésta se controla mediante un mecanismo de feed-back muy sensible, a través del eje hipotálamo-hipófisis-tiroides. El péptido hipotalámico TRH (Thyrotropin Releasing Hormone), secretado al sistema porta- hipofisiario, llega a la adenohipófisis, donde se liga a los receptores específicos de las células tireotropas, estimulando la síntesis y secreción de la TSH (Thyreotropin Stimulating Hormone) o tireotropina, que a su vez va a estimular al tiroides para que sintetice y libere T4 y T3.
Estas hormonas ejercen un feed-back negativo sobre las células tireotropas hipofisiarias, regulando así la secreción de TSH. Mientras que el tiroides constituye la única fuente endógena de la tiroxina libre (fT4), tan sólo secreta el 20% de T3, generándose el resto en tejidos extraglandulares (principalmente hígado, músculo y riñón) a partir de T4 por un mecanismo de desyodación.
Este mecanismo es regulado en parte por factores independientes de la función tiroidea lo que hace que la medida de T3 no se pueda considerar un indicativo del funcionamiento tiroideo (Fig. 1). Aunque menos de un 0,1% de la T4 circulante lo es en forma libre (no ligada a proteínas transportadoras o fT4), es ésta la que llega a los tejidos y por eso, el estado metabólico se correlaciona más estrechamente con la concentración de hormona libre que con la concentración de la hormona total en plasma.
Cuando las hormonas tiroideas disminuyen en suero por una disfunción tiroidea, la TSH aumenta para mantener unos niveles normales de dichas hormonas; y al revés, cuando aumentan las hormonas tiroideas, la TSH disminuye. Pequeños cambios en las hormonas tiroideas en suero (menos de un 20%), pueden conducir a grandes variaciones en la concentración sérica de TSH.
Inicialmente se utilizaban, para la medición de la hormona estimulante del tiroides (TSH), métodos de radioinmunoanálisis que no eran capaces de ofrecer suficiente sensibilidad para la determinación de las concentraciones inferiores al intervalo de referencia. Recientemente, métodos más sensibles han superado esta limitación y en la actualidad se prefieren los llamados de tercera generación, capaces de detectar niveles de TSH de hasta 0,01-0,03 mU/ml. En definitiva, el conocimiento de la función tiroidea requiere la determinación de T4 libre y de TSH en suero (Fig. 2). Los rangos de los niveles normales de estas hormonas pueden presentar ligeras variaciones entre diferentes grupos de edad y entre distintos laboratorios.
Esquema diagnóstico de la patología tiroidea partiendo de la determinación de TSH.
Hipotiroidismo Subclínico
Se define como un trastorno que ocurre en individuos generalmente asintomáticos y que se caracteriza por el hallazgo de cifras elevadas de TSH con niveles normales de T4 libre y T3 séricas. La elevación de TSH generalmente es discreta y no suele exceder de 20 mU/l, cuando el límite superior del rango normal es de 5 mU/l o menos. Se han utilizado múltiples términos para definir este estado: mixedema preclínico, prehipotiroidismo, disminución de la reserva tiroidea, hipotiroidismo compensado, etc.
Prevalencia
La prevalencia estudiada sobre varias poblaciones, muestra resultados que varían entre el 3 y 15%. Estas variaciones se deben a factores como las distintas definiciones analíticas de hipotiroidismo subclínico (diferentes rangos de TSH y T4 libre normales), las diferencias de edad, la distribución poblacional y el contenido de yodo en la dieta entre las poblaciones estudiadas. Es más frecuente en mujeres que en hombres y la incidencia aumenta con la edad, diagnosticándose con mayor frecuencia entre la tercera y sexta década de la vida, aunque existen estudios que ofrecen una perspectiva diferente: excluyendo a pacientes con historia de enfermedad tiroidea previa en una clínica geriátrica, encontraron una mayor prevalencia en los varones.
Etiología
El hipotiroidismo subclínico es causado por las mismas alteraciones del hipotiroidismo clínico. La causa más frecuente en las poblaciones con aporte suficiente de yodo en la dieta, es la tiroiditis autoinmune de Hashimoto, responsable de aproximadamente un 50% de los casos. Esta relación se ha visto al encontrar unos títulos significativos de anticuerpos antitiroideos en muchos de estos pacientes y, en algunos casos, se ha asociado con otras enfermedades autoinmunes como la diabetes mellitus tipo 1 y el vitíligo.
También puede aparecer tras tratamiento de un hipertiroidismo con cirugía (tras una tiroidectomía parcial, hay una discreta y generalmente transitoria elevación de la TSH), yodo radiactivo (durante los seis meses posteriores) o fármacos antitiroideos. Después de una radioterapia externa cervical (en tumores de cabeza, cuello y mediastino), puede haber también afectación de la glándula tiroidea. Pacientes con hipotiroidismo establecido tratados con dosis subóptimas de L-tiroxina, pueden presentar un hipotiroidismo subclínico.
Asimismo, puede ser inducido por algunos fármacos, como el litio, aquéllos que contengan yodo (contrastes yodados, antisépticos, amiodarona, algunos agentes antitusígenos, etc.), fenilbutazonas, sulfonilureas, interferón alfa, tamoxifeno, inhibidores selectivos de la recaptación de serotonina, antidepresivos tricíclicos, metroclopramida y fenotiazinas. Se ha visto en mujeres durante el embarazo y después del parto, lo cual podría ocurrir en el contexto de una tiroiditis postparto. Según estudios de diversos autores, el tabaquismo puede exacerbar un hipotiroidismo subclínico.
Raras veces se produce un aumento de TSH en ausencia de enfermedad tiroidea. Ante tanta diversidad de posibles causas, es necesario realizar una minuciosa historia clínica. Por definición, los pacientes con hipotiroidismo subclínico son asintomáticos. Sin embargo, algunos pacientes pueden notar un incremento de energía y menor sequedad de piel tras recibir tratamiento con tiroxina. En cualquier caso, estas mínimas alteraciones en la TSH pueden afectar a largo plazo a la función orgánica.
Efectos Clínicos
En los pacientes con hipotiroidismo subclínico se ha observado una gran variedad de efectos adversos, los más importantes son la asociación con un estado de hiperlipemia, enfermedad cardiovascular y alteraciones en la función cognitiva.
Hiperlipidemia
Pese a que existen numerosos estudios que relacionan el hipotiroidismo con alteraciones en el perfil lipídico, sus resultados son, en ocasiones, contradictorios. Algunos estudios sugieren que no hay cambios en el colesterol total ni en sus fracciones HDL (lipoproteína de alta densidad) y LDL (lipoproteína de baja densidad), mientras que otros indican que hay un incremento de LDL y una disminución de HDL de forma significativa en pacientes con hipotiroidismo subclínico. También se han realizado estudios que han descrito los efectos del tratamiento con tiroxina sobre las concentraciones de lipoproteínas séricas en estos pacientes, encontrando una reducción de los niveles séricos de LDL, mientras que los cambios en la concentración de triglicéridos no eran significativos. Estos efectos contribuyen a que se promueva el screening y tratamiento del hipotiroidismo subclínico ya que la hipercolesterolemia es un factor de riesgo para la enfermedad cardiovascular arteriosclerótica. El hipotiroidismo es de dos a tres veces más común que lo esperado en sujetos con elevaciones del colesterol total, pero el colesterol total está sólo ligeramente aumentado en el hipotiroidismo subclínico.
Función Cardíaca
Se han encontrado, en pacientes con hipotiroidismo subclínico, anomalías en la función sistólica y diastólica del ventrículo izquierdo. Estas anomalías son más evidentes durante el ejercicio y en los pacientes con mayores elevaciones de las tasas de TSH sérica. Estudios previos han demostrado que pacientes con un intervalo sistólico aumentado, mejoraban tras tratamiento con levotiroxina. El intervalo sistólico se correlaciona directamente con la TSH sérica e inversamente con la T4 libre. Los pacientes con alteraciones más importantes en los intervalos sistólicos son los más susceptibles a responder al tratamiento con tiroxina. La fracción de eyección ventricular es parecida en los pacientes con hipotiroidismo subclínico antes y después del tratamiento, sin embargo, el incremento de la fracción de eyección es mayor en pacientes tratados con tiroxina.
Función Cognitiva
Aunque por definición no existen síntomas clínicos en el hipotiroidismo subclínico, estos pacientes refieren síntomas inespecíficos (síntomas somáticos, alteraciones en el ánimo, disfunción cognitiva, depresión, etc.) y una menor respuesta a los tratamientos habituales utilizados en psiquiatría. Es más, en los pacientes con depresión se ha encontrado tiroiditis autoinmune con mayor frecuencia que en la población sana de control. Varios estudios sugieren una mejoría en los tests de función cognitiva y de memoria después de ser tratados con levotiroxina, pero en ellos, el tamaño de la muestra era relativamente pequeño.
Sistema Reproductor y Embarazo
Un posible efecto adverso importante del hipotiroidismo subclínico es una alteración de la dinámica de la liberación de la prolactina, con consecuencias que aún no se conocen para la función gonadal y la fertilidad. A pesar de que el hipotiroidismo establecido se ha relacionado con alteraciones menstruales e infertilidad, el hipotiroidismo subclínico no ha tenido un impacto significativo sobre el sistema reproductor tanto en hombres como en mujeres. Se han detectado casos de preeclampsia en mujeres con hipotiroidismo subclínico pero la relación causal no ha sido establecida del todo. Las mujeres con anticuerpos antitiroideos positivos, tienen con más frecuencia historia de abortos recurrentes, pero la prevalencia no es mayor que en las sometidas a reproducción asistida. Este fenómeno parece ser debido a una tiroiditis autoinmune.
Otros Posibles Efectos
El hipotiroidismo subclínico se ha asociado también a una elevación reversible de la presión intraocular de unos 18 mmHg. Tanto pacientes eutiroideos como con hipotiroidismo subclínico con urticaria refractaria crónica y enfermedad tiroidea autoinmune han obtenido beneficios con el tratamiento sustitutivo con tiroxina. También se han encontrado anomalías en la conducción nerviosa y en la función muscular en algunos pacientes con una disminución de la actividad neuromuscular, la cual se incrementaba tras el tratamiento.
Diagnóstico Diferencial
Ante una elevación aislada de la TSH sérica, el primer paso a seguir es confirmar que la causa de esta elevación es una alteración en la glándula tiroidea, ya que existen otras circunstancias que pueden producir los mismos resultados.
HIPOTIROIDISMO SUBCLÍNICO ¿QUÉ es? ¿es GRAVE?, ¿cuáles son sus SÍNTOMAS? ¿CÓMO se TRATA?
Tabla 1: Causas de Hipotiroidismo Subclínico
| Causa | Descripción |
|---|---|
| Tiroiditis autoinmune de Hashimoto | La causa más común en áreas con suficiente yodo. |
| Tratamiento de hipertiroidismo | Cirugía, yodo radiactivo o fármacos antitiroideos. |
| Radioterapia externa cervical | Afectación de la glándula tiroidea. |
| Dosis subóptimas de L-tiroxina | En pacientes con hipotiroidismo establecido. |
| Fármacos | Litio, amiodarona, interferón alfa, entre otros. |
| Tiroiditis postparto | En mujeres durante el embarazo y después del parto. |
| Tabaquismo | Puede exacerbar el hipotiroidismo subclínico. |
tags: #hipotiroidismo #subclinico #y #urticaria