La psoriasis moderada a grave afecta aproximadamente a un tercio de los pacientes con esta condición. Para evaluar la gravedad de la psoriasis, se utilizan el índice PASI (índice de gravedad y área de la psoriasis) y la superficie corporal afectada (BSA).
Se considera que la psoriasis es moderada a grave cuando la BSA es superior al 5%, y grave cuando la BSA, el PASI o el DLQI (Dermatology Life Quality Index) superan el 10. Sin embargo, estos índices pueden ser limitados para valorar formas clínicas peculiares, como la psoriasis sin lesiones en placas, la que afecta áreas visibles (cara, manos) o las formas con limitación funcional importante (psoriasis palmoplantar o genital).
En el tratamiento de la psoriasis moderada a grave, el tratamiento tópico suele ser insuficiente, requiriendo tratamientos sistémicos. La foto(quimio)terapia y los tratamientos sistémicos clásicos eran las principales opciones terapéuticas hasta la reciente incorporación de los fármacos biológicos.
Actualmente, existe un amplio abanico de opciones terapéuticas, y es crucial seleccionar la más adecuada para cada paciente. Para mejorar la eficacia y minimizar los efectos secundarios, se han desarrollado estrategias como la combinación de fármacos con acciones sinérgicas o pautas de tratamiento rotatorio o secuencial.
Este artículo revisa las opciones terapéuticas disponibles para el manejo de la psoriasis moderada a grave, analizando las pautas de utilización de los fármacos, su eficacia potencial (en términos de alcanzar mejorías del PASI de un 75% [PASI-75] o de un 90% [PASI-90]) y sus perfiles de seguridad. Finalmente, se propone un algoritmo terapéutico como herramienta de ayuda para la decisión final del tratamiento.

Lesiones típicas de la psoriasis en la piel.
Foto(quimio)terapia
La foto(quimio)terapia comprende dos modalidades de tratamiento: la terapia PUVA y el UVB de banda estrecha. Presentan como ventajas su mejor perfil de seguridad, especialmente en pacientes en quienes los tratamientos sistémicos no puedan indicarse, así como los largos períodos de remisión que se consiguen.
Sin embargo, tiene los inconvenientes de depender de la disponibilidad del paciente y de la necesidad de una infraestructura en el servicio de dermatología.
PUVA (fotoquimioterapia)
La fotoquimioterapia o PUVA consiste en la combinación de una sustancia fotosensibilizadora, el psoraleno, junto a la exposición a una fuente de luz ultravioleta A. El psoraleno más utilizado es el 8-metoxipsoraleno, que se administra por vía oral, según el peso (0,6mg/kg, con un máximo de 60-70mg en una sola toma), 2h previas a la exposición ultravioleta.
La terapia PUVA es un tratamiento efectivo para todas las formas de psoriasis, aunque debe prescribirse con cautela en las formas pustulosas y eritrodérmicas, las cuales presentan un mayor riesgo de desarrollar fototoxia. Esta forma de fototerapia está contraindicada en niños, en embarazadas y durante la lactancia.
La terapia PUVA es un tratamiento eficaz, consiguiéndose el aclaramiento de la psoriasis en 85-89% de los casos, con una media de 26 sesiones. Es uno de los tratamientos que ofrece un período de remisión más largo, de 3-4 meses en más del 50% de los casos.
Existen dos principales régimenes de tratamiento, referidos como americano (2-3 veces a la semana) y europeo (4 veces/semana), siendo el primero el más utilizado en nuestro país. La dosis inicial de UVA viene determinada por el fototipo o la MED (la dosis eritematosa mínima, que no suele calcularse de forma rutinaria), y va aumentando progresivamente hasta conseguir el aclaramiento de las lesiones. En general, suelen obtenerse resultados óptimos en menos 30 sesiones (60-150J/cm2).
UVB de banda estrecha
La terapia con UVB de banda estrecha (311nm) consiste en la exposición a la radiación UVB sin necesidad de sustancia fotosensibilizadora. Dado que el UVB no penetra más allá de la epidermis, es una opción indicada para psoriasis de intensidad moderada, con lesiones que no sean muy infiltradas.
La eficacia del UVB es ligeramente inferior a la de la terapia PUVA: el 60-69% de los casos tratados consiguen la remisión completa, con una media de sesiones de 30. Las recaídas, una vez terminado el ciclo de tratamiento, suelen aparecer un poco antes (30-60% a los 3 meses).
La terapia UVB se suele pautar tres veces a la semana, aunque puede administrarse de 2-5 veces/semana. La dosis inicial depende también del fototipo o del MED y los aumentos son progresivos hasta un máximo aconsejado por fototipo/MED. El ciclo se mantiene hasta la remisión de la clínica o hasta que no se observa más mejoría.
Efectos secundarios de la fototerapia
Los efectos secundarios de la radiación UV incluyen, a corto plazo, xerosis, prurito y reacciones fototóxicas y fotoalérgicas. Estas últimas suelen aparecer a las 24h en el UVB y a las 48-72h en el PUVA y varían des de un leve eritema hasta la formación de ampollas.
A largo plazo, existe riesgo de pigmentación cutánea, fotoenvejecimiento (arrugas, léntigos) y un aumento de la incidencia de tumores cutáneos malignos (especialmente de carcinoma epidermoide, incluido en zona genital). El riesgo de carcinogénesis parece que es mayor con la terapia PUVA que con UVB. Por todo esto, la realización de una terapia de mantenimiento con foto(quimio)terapia es controvertida y se recomienda limitar el número total de sesiones (150-200 en la terapia PUVA).
En la terapia PUVA existen, además, otros riesgos asociados a la toma del psoraleno, tales como la intolerancia gastrointestinal (epigastralgia y nauseas, descrita en el 20% de los pacientes), la cefalea, y ocasionalmente, la hepatotoxicidad o el desarrollo de cataratas precoces. Excepcionalmente, se han descrito erupciones cutáneas (liquenoide, ampollosa, acneiforme, lupus-like), fotoonicólisis o pigmentación ungueal, hipertricosis o disosmia.
Pautas de utilización
Ante un paciente candidato a fototerapia, deberá realizarse una anamnesis cuidadosa, descartándose enfermedades o fármacos fotosensibilizantes. Se recomienda una analítica previa con anticuerpos antinucleares (ANA), incluyendo la función hepática cuando se plantee la terapia PUVA. Además, se valorará la realización de un estudio oftalmológico previo en los pacientes candidatos al PUVA que tengan factores de riesgo para el desarrollo de cataratas (diabetes mellitus, ancianos, tratamiento con corticoides).
La elección del tipo de tratamiento dependerá de factores tales como el tipo de psoriasis (UVB para psoriasis con lesiones menos infiltradas y formas menos graves), los antecedentes del paciente y sus comorbilidades (UVB para formas infantiles, embarazo-lactancia y patología hepática preexistente), entre otros.
Durante el tratamiento, deberá realizarse protección ocular y genital, así como de las áreas que suelen estar expuestas más frecuentemente a la radiación ultravioleta ambiental (cara, escote y dorso de manos), si no están afectadas de psoriasis. Además, en el caso de la terapia PUVA, la fotoprotección cutánea y ocular deberá mantenerse hasta 12h tras la ingesta del psoraleno. Si aparece eritema leve, se mantendrá la dosis previa, pero si el eritema es moderado o con sintomatología asociada (prurito, dolor) deberá suspenderse 1 o 2 sesiones hasta la resolución del mismo y se volverá a valorar al paciente.
En la terapia PUVA, especialmente en ciclos largos de tratamiento, se valorará la realización de un control analítico con perfil hepático, así como controles oftalmológicos periódicos.
En casos en que la fototerapia sea insuficiente, se puede valorar la combinación con acitretino (ver acitretino).
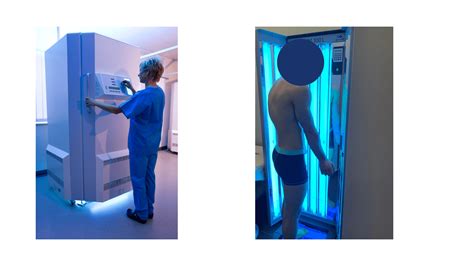
Sesión de fototerapia UVB para el tratamiento de la psoriasis.
Tratamientos sistémicos clásicos
Acitretino
El acitretino es un retinoide que actúa uniéndose al receptor retinoide, modulando la transcripción de ciertos genes implicados en la psoriasis. El acitretino está indicado en la psoriasis moderada-grave en placa (preferentemente estable), en la psoriasis pustulosa generalizada o localizada y en la eritrodermia psoriática. En casos en que el acitretino o la fototerapia sean insuficientes, la combinación de ambos (RePUVA o ReUVB) suele ser muy útil.
El acitretino es un fármaco moderadamente eficaz. Su actividad se inicia entre las 4 y las 8 semanas aunque su mayor eficacia suele observarse a los 3-6 meses. Las tasas de respuesta son muy variables, pero se ha descrito que entre el 25-56% de los pacientes tratados alcanzarían el PASI-75 en la semana 12. A largo plazo (6-12 meses), el 75-88% de los pacientes tratados mantienen el PASI-50.
Cuando se combina con la foto(quimio)terapia, las tasas de respuesta mejoran significativamente (PASI 90 en el 56,6% en la terapia ReUVB y 63,% en la RePUVA), y se reduce el número total de sesiones de fototerapia requeridas, así como la dosis total acumulada.
Los efectos secundarios del acitretino suelen ser dosis dependiente e incluyen manifestaciones muco-cutáneas, en forma de sequedad (xerosis, queilitis, xeroftalmia) y menos frecuentemente alopecia. El efecto secundario sistémico más frecuente es la hipertrigliceridemia, que puede llegar a afectar el 14% de los pacientes, siendo la hipercolesterolemia menos frecuente. Ocasionalmente, puede aparecer hepatotoxicidad. En caso de tratamientos a largo plazo puede desarrollarse una hiperostosis vertebral y la calcificación de ligamentos, por lo que se aconseja exámenes radiológicos. Excepcionalmente, se han descrito casos de pseudotumor cerebral.
El efecto adverso más grave es la teratogenicidad (en forma de anomalías o muerte fetal), que puede persistir hasta dos años tras suprimir el fármaco, llegando a 3 años en caso de consumo de bebidas alcohólicas. Por esta razón, no se recomienda prescribir el acitretino en mujeres de edad fértil.
Dentro de las interacciones farmacológicas, hay que destacar la fenitoína y los anticonceptivos a base de progestágenos en microdosis (el acitretino puede disminuir su efecto). Además, el acitretino puede potenciar el efecto hipoglicémico de la glibenclamida. Durante el tratamiento deberán evitarse suplementos de vitamina A.
El acitretino suele iniciarse a dosis de 0,3-0,5mg/kg/día (1 mes) y posteriormente se aumenta hasta 0,75-1mg/kg/día (según tolerancia). Cuando se combina con la foto(quimio)terapia se suele iniciar a dosis baja (10-25mg/día) unas 2 semanas previas a la primera sesión con PUVA o UVB y se mantiene durante todo el ciclo de foto(quimio)terapia. En caso que se inicie el acitretino durante el ciclo de fototerapia, se deberá bajar la dosis de radiación ultravioleta un 50%.
Para la monitorización del tratamiento con acitretino, se recomienda un análisis de sangre incluyendo perfil hepático y lipídico cada 2 semanas durante 2 meses tras el inicio del tratamiento o tras aumento de dosis y posteriormente cada 2-3 meses.
En conclusión, el acitretino es un fármaco útil en formas de psoriasis en placas no muy graves, así como en las formas pustulosas o eritrodérmicas. Cuando se requiera de mayores tasas de respuesta o más rápidas, habrá que considerar la combinación con la foto(quimio)terapia. Dado que es un fármaco bastante seguro a corto y largo plazo, y no es inmunosupresor, estará indicado para pacientes con antecedentes de neoplasia y en infecciones activas (por ejemplo, para infecciones del virus de la inmunodeficiencia humana o VIH).
Metotrexato
El metotrexato es un antimetabolito que inhibe la dihidrofolato reductasa, disminuyendo la síntesis de folatos necesarios para la producción de ácidos nucleicos. Su efecto antiproliferativo se produce tanto sobre las células epidérmicas como sobre las células linfoides. Está indicado en cualquier forma de psoriasis moderada-grave, incluyendo la artritis psoriática.
El inicio de acción del metotrexato suele observarse a las 4-8 semanas de tratamiento. En la semana 16, el 36-60% de los pacientes alcanza el PASI-75. La eficacia se suele mantener a largo plazo.
Dentro de los efectos secundarios del metotrexato, el más frecuente es la intolerancia gastrointestinal (en forma de náuseas o epigastralgia). Los efectos adversos más graves son la mielosupresión, que puede ya presentarse con las primeras dosis, y la hepatotoxicidad que puede aparecer a largo plazo, en forma de fibrosis hepática portal (y que se asocia a la presencia de otros factores de riesgo como en enolismo, las hepatitis víricas o autoinmunes, o la estatosis hepática no enólica). Excepcionalmente, puede desarrollarse enfermedad pulmonar intersticial obstructiva. Otros posibles efectos secundarios son la alopecia, erupciones cutáneas, amenorrea, conjuntivitis o neurotoxicidad. Con el metotrexato existe riesgo de teratogenicidad tanto para el hombre como para la mujer (hasta 4-6 meses tras la interrupción del tratamiento).
Ocasionalmente, se han descrito casos de malignidades asociadas al uso de metotrexato.
Hay que destacar la interacción del metotrexato con varios fármacos, incluyéndose los antiinflamatorios no esteroideos, el cotrimoxazol, la penicilina, o la fenitoína. El metotrexato se excreta por vía renal, por lo que deberá ajustarse la dosis en caso de insuficiencia renal o pacientes de edad avanzada.
El metotrexato suele administrarse en dosis de 7,5-25mg/semana en forma de comprimidos orales de 2,5mg (en una sola toma o bien repartiéndola en 3 tomas, separadas cada una de ellas por 12h), o subcutánea (jeringa precargada). Suele iniciarse a dosis bajas, aumentando progresivamente hasta el aclaramiento de las lesiones.
Para minimizar o prevenir los efectos secundarios se aconseja la toma de ácido fólico. Aunque existen varias pautas de administración, parece que las más aceptadas son la toma de 1-5mg al día (excepto el día de la toma de metotrexato), o bien 5mg a la semana (evitando también que coincida con el día del metotrexato). En caso de intoxicación (que se manifestaría por alguna citopenia hematológica, ulceración mucosa o más raramente, necrolisis cutánea), se pautará ácido folínico precozmente.
En la monitorización del metotrexato se recomienda un análisis de sangre con hemograma y función hepática (y renal) a las 2-3 semanas de la introducción del fármaco o tras cada aumento de dosis, mensualmente durante el primer trimestre y posteriormente cada 2-3 meses.
Inhibidores del TNF alfa: Adalimumab (Humira)
El principio activo de Idacio y de Kromeya es adalimumab, un inhibidor del factor de necrosis tumoral alfa (TNF alfa). Adalimumab se une específicamente al factor de necrosis tumoral (TNF) y neutraliza su función biológica al bloquear su interacción con los receptores p55 y p75 del TNF en la superficie celular. Idacio y Kromeya son medicamentos biosimilares con un alto grado de similitud con el producto de referencia HUMIRA (adalimumab) que fue autorizado en la UE el 8 de septiembre de 2003.
Puede ser administrado en monoterapia en caso de intolerancia al metotrexato o cuando el tratamiento continuado con metotrexato no sea posible (para consultar los datos de eficacia en monoterapia ver sección 5.1). Una técnica de inyección incorrecta puede aumentar el riesgo de ulceración cutánea o necrosis.
Artritis psoriásica: Adalimumab está indicado para reducir los signos y síntomas, inducir una respuesta clínica importante y mejorar la función física en pacientes adultos con artritis psoriásica activa. Puede ser administrado en monoterapia o en combinación con metotrexato.
¿Cómo actúan los tratamientos biológicos en el cuerpo? - #ExclusivoMSP
La artritis psoriásica es una enfermedad autoinmune que afecta a las articulaciones y se presenta en algunos pacientes con psoriasis en la piel y/o en las uñas. Aproximadamente un 30% de los pacientes con psoriasis desarrollan también artritis psoriásica. Esta enfermedad se caracteriza por episodios de inflamación articular y puede afectar a personas de cualquier edad y sexo, incluso a niños. La causa exacta no se conoce, pero se cree que es el resultado de una combinación de factores genéticos, inmunológicos y ambientales. Se ha observado que más del 40% de los pacientes con artritis psoriásica tienen familiares cercanos afectados por psoriasis.
Factores como infecciones, estrés, trastornos psicológicos graves o traumatismos pueden actuar como desencadenantes en personas susceptibles. Los síntomas incluyen dolor, calor, enrojecimiento, incapacidad para mover la articulación y, en algunos casos, deformidad. La afectación de las articulaciones interfalángicas distales (junto a las uñas) es característica, y la inflamación de los dedos, conocida como “dedo en salchicha” o dactilitis, es común.
El diagnóstico se basa en la historia clínica, la presencia de psoriasis o antecedentes familiares de psoriasis y características específicas de la artritis, como la afectación asimétrica de las articulaciones, dactilitis y afectación de las interfalángicas distales. Los análisis de sangre pueden mostrar elevación de la velocidad de sedimentación globular (VSG) y proteína C reactiva (PCR), pero el factor reumatoide suele ser negativo.
La artritis psoriásica tiene un curso crónico e impredecible. En algunos casos, puede progresar a una artropatía deformante y destructiva si no se trata adecuadamente.
Tratamientos para la artritis psoriásica:
- Tratamientos sintomáticos: Alivian el dolor y la inflamación a corto plazo. Incluyen analgésicos, antiinflamatorios no esteroides (AINEs) y, en algunos casos, corticoides.
- Tratamientos modificadores de la enfermedad (FAMEs): Actúan sobre los mecanismos inmunológicos subyacentes para frenar la progresión de la enfermedad.
- FAMEs tradicionales: Incluyen metotrexato, sulfasalazina y leflunomida.
- FAMEs biológicos: Son proteínas producidas por ingeniería genética que bloquean moléculas específicas involucradas en la inflamación.
- Inhibidor de PDE4: Apremilast: es un inhibidor selectivo de la fosfodiesterasa 4 (PDE4) que reduce la producción de citocinas proinflamatorias. Se administra por vía oral y ha demostrado eficacia en la psoriasis en placas y la artritis psoriásica. Su inicio de acción es más rápido que el de los FAMEs tradicionales. Los efectos secundarios más comunes incluyen diarrea, náuseas, cefalea y nasofaringitis.
- Inhibidores de JAK (iJAK): tofacitinib, upadacitinib: Son medicamentos orales que bloquean una vía de señalización intracelular (JAK-STAT) implicada en la inflamación. Están indicados en pacientes adultos con artritis psoriásica activa que no responden o no toleran otros tratamientos. Se pueden usar solos o en combinación con metotrexato. Como efectos secundarios posibles: infecciones respiratorias, alteraciones del perfil lipídico, elevación de enzimas hepáticas, y riesgo de trombosis.
Otros temas de seguridad de medicamentos
Se resumen a continuación los temas de seguridad de medicamentos de uso humano que han sido objeto de las comunicaciones de seguridad para profesionales sanitarios por su relevancia para la práctica clínica: notas informativas de la AEMPS y cartas de seguridad difundidas por los laboratorios farmacéuticos y autorizadas por la AEMPS.
- La gangrena de Fournier es una infección rara pero grave y potencialmente mortal para el paciente.
- Se han notificado casos de miopatía y rabdomiólisis en pacientes tratados con acetato de abiraterona.
- El tratamiento con abiraterona y prednisona/prednisolona en combinación con Ra-223 está contraindicado debido a un aumento del riesgo de fracturas y una tendencia a una mayor mortalidad entre los pacientes con cáncer de próstata asintomáticos o levemente sintomáticos tal y como se observó en ensayos clínicos.
- Se recomienda que el tratamiento posterior con Ra-223 no se inicie durante al menos 5 días después de la última administración de abiraterona en combinación con prednisona/prednisolona.
- Se han observado casos de anemia hemolítica tardía hasta un mes después del uso de artesunato por vía IV y un tratamiento combinado basado en artemisinina por vía oral, incluidos algunos casos con Eurartesim. Los factores de riesgo pueden incluir la corta edad (niños menores de 5 años) y el tratamiento previo con artesunato por vía IV.
- El tratamiento con atezolizumab se debe interrumpir en caso de nefritis de Grado 2, y se debe iniciar el tratamiento con corticosteroides sistémicos a una dosis de 1 a 2 mg/kg/día de prednisona o equivalente.
- Se ha observado una potencial interferencia en los test de laboratorio con los productos de administración oral que contienen ≥ 150 μg de biotina por dosis y productos parenterales con ≥ 60 μg por dosis.
- Se han notificado casos de miocardiopatía con descompensación cardíaca, en algunos casos reversibles tras la suspensión del tratamiento, la reducción de la dosis o un tratamiento corrector.
- Como con todas las proteínas terapéuticas, existe la posibilidad de una respuesta inmunitaria en los pacientes tratados con emicizumab.
- La administración concomitante de oxicodona con fármacos serotoninérgicos, tales como un inhibidor selectivo de la recaptación de serotonina (ISRS) o un inhibidor de la recaptación de serotonina y norepinefrina (IRSN), puede provocar toxicidad por serotonina.
- Los casos clínicos y una revisión sistemática de la bibliografía científica durante el período poscomercialización han puesto de manifiesto la posible afectación fetal en el contexto de la sobredosis materna de paracetamol.
- Se han notificado casos de aneurismas y/o disecciones de la aorta (incluyendo desenlace mortal).
- Se han observado interacciones fuertes con agentes antifúngicos como ketoconazol, fluconazol, itraconazol, voriconazol e isavuconazol, el antibiótico macrólido eritromicina, inhibidores de la proteasa del VIH (por ejemplo, ritonavir, nelfinavir, saquinavir) o inhibidores de la proteasa del VHC (por ejemplo, telaprevir, boceprevir y la combinación de ombitasvir y paritaprevir con ritonavir, utilizado con y sin dasabuvir), el potenciador farmacocinético cobicistat, y los inhibidores de la tirosina quinasa nilotinib e imatinib.
- Se debe tener precaución al cambiar un tratamiento combinado de ciclosporina (que interfiere con la recirculación enterohepática del ácido micofenólico) a tacrolimus (que carece de este efecto), ya que esto podría generar cambios en la exposición al ácido micofenólico.
- Se han notificado trastornos oculares, que en ocasiones progresaron a pérdida de la visión, en pacientes tratados con tacrolimus.
Los materiales informativos sobre seguridad forman parte de las actividades de minimización de riesgos de los medicamentos.
Este artículo proporciona información detallada sobre la artritis psoriásica, sus síntomas, diagnóstico, evolución y opciones de tratamiento, incluyendo fármacos específicos aprobados en España.
tags: #humira #psoriasis #efectos #secundarios