El impétigo es una infección superficial de la piel con costras o ampollas causadas por estreptococos, estafilococos, o ambos. El ectima es una forma ulcerativa del impétigo. El diagnóstico es clínico. El tratamiento se realiza con antibióticos tópicos y a veces por vía oral. (Véase también Generalidades sobre las infecciones bacterianas de la piel).
El impétigo es una infección cutánea bacteriana altamente contagiosa que afecta principalmente a niños menores de 10 años, aunque también puede presentarse en adultos. El impétigo representa una de las infecciones dermatológicas más comunes en la práctica pediátrica y comunitaria, especialmente en niños en edad preescolar y escolar.
El objetivo de este estudio es revisar los aspectos clínicos, epidemiológicos y terapéuticos más relevantes del impétigo, centrándose especialmente en las recomendaciones actualizadas para su manejo en atención primaria, el uso racional de antibióticos y las estrategias eficaces para prevenir recurrencias.
El impétigo es una infección cutánea superficial causada por bacterias que penetran en la piel a través de pequeñas lesiones, cortes o abrasiones. El impétigo es una infección cutánea superficial muy común, especialmente en niños, caracterizada por la aparición de lesiones ampollosas o costrosas, de rápida diseminación y alta contagiosidad. Sus principales agentes etiológicos son Staphylococcus aureus y Streptococcus pyogenes.
Esta afección cutánea, muy común entre niños pequeños, suele propagarse con rapidez en ambientes donde los menores interactúan estrechamente. Su origen bacteriano y facilidad de transmisión hacen que sea frecuente en espacios como aulas escolares o centros infantiles.
Un tratamiento inapropiado o tardío puede derivar en complicaciones, como celulitis, linfangitis o glomerulonefritis postestreptocócica, y contribuir al desarrollo de resistencias antimicrobianas. Además, la intervención desde la atención primaria permite implementar medidas preventivas eficaces, como la educación sanitaria familiar, la promoción de la higiene personal y la exclusión temporal de la escuela, cuando esté indicado.
El diagnóstico clínico suele ser evidente por la apariencia típica de las lesiones, es fundamental establecer un manejo adecuado para prevenir tanto la propagación como las recurrencias.
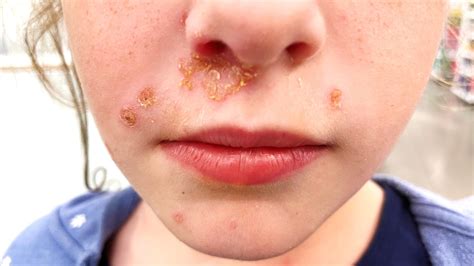
Impétigo en la cara de un infante
Causas y Tipos de Impétigo
No se han identificado lesiones predisponentes en la mayoría de los pacientes, aunque el impétigo puede aparecer luego de cualquier lesión en la piel. En su mayoría, los factores de riesgo generales parecen ser la humedad ambiental, la mala higiene o el estado de portador nasofaríngeo crónico de estafilococos o estreptococos.
El impétigo es causado principalmente por dos tipos de bacterias: Staphylococcus aureus (El causante de la forma más común) Y Streptococcus pyogenes. Estas bacterias pueden infectar la piel a través de pequeñas abrasiones, picaduras de insectos, heridas quirúrgicas o cualquier daño en la barrera cutánea. Aunque el impétigo puede afectar a personas de todas las edades, es más común en niños pequeños, especialmente aquellos entre los 2 y 5 años, pues suelen tocar su cuerpo constantemente.
El impétigo puede ser ampolloso o no ampolloso. El Staphylococcus aureus es la causa más importante de impétigo no ampolloso y la causa de todos los impétigos ampollosos. Las ampollas son causadas por una toxina exfoliativa producida por los estafilococos. Se ha aislado S. aureus meticilino resistente (SARM) en muchos casos recientes de impétigo.
Existen dos formas principales de impétigo:
- Impétigo no bulloso: Es la forma más frecuente. Se caracteriza por la aparición de pequeñas ampollas que se rompen rápidamente, dejando una costra dorada o miel. Estas lesiones suelen aparecer alrededor de la nariz, la boca y en las extremidades.
- Impétigo bulloso: Es una forma menos frecuente de la infección, caracterizada por la aparición de ampollas grandes llenas de líquido claro. Las ampollas tienden a romperse y dejan una piel roja e irritada. Este tipo es más común en recién nacidos y bebés.
Impétigo no ampolloso (también denominado costroso)
Representa aproximadamente el 70% de los casos, siendo la variante más frecuente tanto en población pediátrica como en adultos jóvenes. Se caracteriza por la aparición inicial de máculas eritematosas que progresan a pápulas y pústulas, las cuales se rompen fácilmente y dan lugar a costras amarillentas con aspecto melicérico, comúnmente descritas como “en pan de miel”. Estas lesiones suelen localizarse en áreas expuestas como cara, brazos y piernas, y cursan con prurito moderado.
Impétigo ampolloso
Menos prevalente, pero clínicamente distintivo, es causado exclusivamente por cepas de S. aureus productoras de toxinas exfoliativas (especialmente ETA y ETB). Esta toxina induce una separación intraepidérmica, generando la formación de ampollas flácidas de contenido claro o turbio, que se rompen fácilmente dejando erosiones superficiales delimitadas. Las lesiones suelen presentarse en el tronco, axilas y zonas intertriginosas, y son más comunes en lactantes y niños pequeños.
Signos, Síntomas y Diagnóstico
El impétigo no ampollar suele manifestarse con vesículas o pústulas dispuestas en racimos que se rompen y desarrollan una costra melicérica (exudado desde la base de la lesión) sobre las lesiones. Las lesiones más pequeñas pueden coalescer en placas costrosas más grandes.
El impétigo ampollar es similar, pero las vesículas suelen agrandarse rápidamente formando ampollas. Las ampollas se rompen y sus bases extensas quedan expuestas para luego cubrirse con una costra melicérica delgada.
El ectima es una forma de impétigo que se caracteriza por la presencia de úlceras pequeñas, purulentas, superficiales, como en sacabocados, con costras gruesas de color amarronado-negruzco y un halo eritematoso.
El impétigo y el ectima causan dolor y malestar leves. El prurito es frecuente; el rascado puede ayudar a diseminar la infección, con la inoculación del microorganismo en la piel adyacente y no adyacente.
El impétigo comienza con la aparición de pequeñas ampollas o pápulas que se rompen fácilmente, formando costras de color amarillo o dorado. Los síntomas típicos incluyen enrojecimiento, hinchazón, picazón y la formación de costras en la zona afectada. El impétigo no suele ser doloroso, pero puede causar malestar debido al picor intenso. Además de las lesiones en la piel, algunas personas pueden experimentar fiebre ligera o linfadenopatía (ganglios linfáticos inflamados) si la infección se disemina.
El diagnóstico de impétigo y ectima se basa en el aspecto clínico característico. El diagnóstico del impétigo es eminentemente clínico y se basa en la observación directa de las lesiones cutáneas características, junto con la historia médica y el contexto epidemiológico del paciente.
En casos atípicos o si no hay respuesta al tratamiento inicial, se puede realizar un cultivo bacteriano para identificar el patógeno específico responsable de la infección. No obstante, en determinadas circunstancias está indicada la realización de pruebas microbiológicas. Estas incluyen el cultivo de una muestra de la lesión y, en algunos casos, un antibiograma, y se reservan para pacientes con impétigo recurrente, lesiones extensas o de difícil control, ausencia de respuesta al tratamiento empírico, sospecha de infección por cepas resistentes como Staphylococcus aureus resistente a meticilina (SARM), o en contextos de brotes comunitarios o institucionales.
Ganglios linfáticos inflamados
Tratamiento del Impétigo
Debe lavarse con suavidad el área afectada con agua y jabón varias veces al día para eliminar las costras. En la mayoría de los casos, el impétigo puede ser tratado de manera efectiva con antibióticos tópicos, como la mupirocina, que se aplica directamente sobre las lesiones cutáneas.
El tratamiento para el impétigo localizado es el antibiótico tópico mupirocina en crema, 3 veces al día durante 7 días, retapamulina en ungüento 2 veces al día durante 5 días u ozenoxacina en crema al 1% aplicada cada 12 horas durante 5 días. La crema de ácido fusídico al 2% no está disponible en los Estados Unidos.
En la mayoría de los casos no complicados y con afectación localizada, el tratamiento tópico es la primera línea de elección. Se recomienda la aplicación de antibióticos tópicos como el ácido fusídico o la mupirocina durante un periodo de 5 días.
Si la infección es más extensa o no responde a los antibióticos tópicos, pueden ser necesarios antibióticos orales, como la dicloxacilina o la cefalexina, para eliminar las bacterias en el cuerpo. Pueden ser necesarios antibióticos orales (p. ej., dicloxacilina o cefalexina 250 a 500 mg 4 veces al día [12,5 mg/kg 4 veces al día para niños] durante 10 días) en pacientes inmunocomprometidos, que tienen lesiones de impétigo extensas o resistentes, o que tienen ectima.
En los casos en los que las lesiones son extensas, existe fiebre o afectación del estado general, está indicado el tratamiento sistémico. Los antibióticos orales recomendados incluyen amoxicilina-clavulánico, cefalexina o clindamicina durante 7 días.
Además del tratamiento antibiótico, es importante seguir ciertos cuidados en el hogar para prevenir la propagación de la infección:
- Lavar las manos con frecuencia y evitar tocar las áreas afectadas.
- Mantener las heridas cubiertas con un vendaje limpio para evitar el contacto directo con otras personas.
- Evitar el rascado de las lesiones para prevenir la diseminación de la infección.
Es fundamental que el paciente complete el ciclo completo de antibióticos, incluso si las lesiones parecen haber sanado, para asegurar que la infección se haya erradicado por completo.
Es importante evitar el uso reiterado o indiscriminado de antibióticos tópicos, especialmente en entornos con alta prevalencia de resistencia bacteriana, ya que esto puede contribuir al desarrollo de cepas resistentes y limitar la eficacia futura de estos fármacos.
Prevención del Impétigo
El impétigo se difunde rápidamente en entornos donde las personas están en contacto directo, como en colegios y guarderías, debido a su alta capacidad de transmisión. Las estrategias preventivas son fundamentales en el manejo del impétigo, especialmente para controlar su alta contagiosidad en entornos escolares y comunitarios.
Para prevenir el impétigo, se deben seguir algunas medidas higiénicas básicas:
- Mantener una buena higiene personal, lavando las manos y la piel con frecuencia.
- Evitar compartir objetos personales.
- Cubrir las heridas para evitar que el contacto con la piel afectada propague la infección.
- Desinfectar superficies de contacto como pomos de puertas y baños.
El lavado frecuente de manos con agua y jabón es la principal medida para limitar la diseminación del impétigo, tanto en el paciente como en sus convivientes. Asimismo, mantener las uñas cortas reduce el riesgo de autoinoculación y de propagación a otras zonas del cuerpo o a terceros. Se debe evitar compartir toallas, ropa, juguetes u otros utensilios de uso personal, ya que pueden actuar como vectores indirectos de transmisión.
Las personas con impétigo deben evitar el contacto físico con los demás, especialmente con los niños, hasta que hayan recibido al menos un día completo de tratamiento antibiótico, para de esta manera reducir el contagio y la infección. En el ámbito escolar, una medida preventiva clave es la exclusión temporal del niño afectado hasta pasadas al menos 24 horas desde el inicio del tratamiento antibiótico.
Complicaciones del Impétigo
En la mayoría de los casos, el impétigo responde bien al tratamiento y no causa complicaciones graves. Sin embargo, en algunas situaciones, pueden surgir problemas adicionales:
- Celulitis: Una infección bacteriana más severa en la piel que puede provocar inflamación, enrojecimiento y molestias. Una de las complicaciones más comunes es la celulitis, una infección más profunda de la dermis y del tejido subcutáneo que puede originarse a partir de una lesión de impétigo mal controlada. Se manifiesta con enrojecimiento, edema, calor y dolor local, y puede acompañarse de fiebre y malestar general.
- Glomerulonefritis postestreptocócica: En raros casos, una infección por Streptococcus pyogenes puede desencadenar una reacción inmunológica que afecte los riñones, aunque esto es poco frecuente. Otra posible complicación es la linfangitis, una inflamación de los vasos linfáticos que suele presentarse con enrojecimiento lineal y sensibilidad a lo largo del trayecto de los vasos afectados, acompañada también de fiebre.
- Cicatrices: Si las lesiones no se tratan adecuadamente o si el paciente se rasca excesivamente, puede haber formación de cicatrices en la piel.
Una complicación poco común, pero de gran relevancia es la glomerulonefritis postestreptocócica, que puede surgir tras una infección por Streptococcus pyogenes del grupo A. Se presenta típicamente una o dos semanas después del impétigo, y sus síntomas incluyen hematuria, edema, hipertensión y disminución de la función renal.
Plan de Atención de Enfermería (PAE)
El impétigo es una infección bacteriana de la piel que, aunque común en niños, puede afectar a personas de todas las edades. Su alta contagiosidad y la facilidad con la que se disemina en entornos comunitarios, como escuelas y guarderías, convierten esta patología en un desafío importante para la salud pública. El impétigo es una infección cutánea bacteriana, altamente contagiosa, que afecta con mayor frecuencia a niños en edad preescolar, aunque puede presentarse en cualquier grupo etario. Caracterizado por la aparición de ampollas y costras amarillas en la piel, esta patología no solo provoca molestias físicas, como picazón y dolor, sino que también genera un notable estigma social debido a su naturaleza visible y contagiosa.
Desde una perspectiva fisiopatológica, el impétigo se inicia típicamente tras una ruptura en la barrera cutánea, que puede ser resultado de traumatismos, picaduras de insectos o dermatitis. La infección se establece rápidamente en estos focos, generando una respuesta inflamatoria que potencialmente puede progresar hacia complicaciones más severas si no se aborda adecuadamente.
Es fundamental diferenciar el impétigo de otras condiciones cutáneas que pueden presentar síntomas similares, como la dermatitis o las infecciones por herpes, para garantizar un diagnóstico preciso y un tratamiento efectivo.
Factores Predisponentes
- Disminución en la inmunidad del paciente.
- Condiciones dérmicas preexistentes, como eccema o dermatitis atópica.
- Contacto con personas infectadas.
- Falta de higiene adecuada.
- Factores genéticos.
Signos y Síntomas
- Aparición de lesiones cutáneas iniciales en forma de ampollas pequeñas, llenas de líquido.
- Ampollas que se rompen fácilmente, liberando un líquido amarillento que se seca para formar una costra brillante y dorada.
- Enrojecimiento y edema que rodean las lesiones.
- En casos más severos, fiebre leve a moderada, acompañada de malestar general.
- Cansancio y falta de apetito.
- Impacto psicológico significativo en el paciente.
- Reacciones a los medicamentos, tales como irritación local o reacciones alérgicas.
Preocupaciones de Enfermería
- Riesgo De Infección: Infección bacteriana activa con riesgo de diseminación relacionado con el contacto cercano con personas infectadas y mala higiene.
- Integridad Cutánea Deteriorada: Deterioro de la integridad cutánea por lesiones y costras relacionado con la presencia de ampollas que se rompen fácilmente y permiten la entrada de bacterias.
- Riesgo De Infección: Riesgo de complicaciones sistémicas asociadas (fiebre y malestar general) relacionado con la respuesta inmune del cuerpo ante la infección cutánea y la falta de inmunidad.
- Respuesta Inmune Impaired: Alteración de la respuesta inmune por estado de inmunocompromiso relacionado con condiciones inmunológicas preexistentes que pueden incrementar la susceptibilidad a infecciones como el impétigo.
- Riesgo De Soledad: Riesgo de estigmatización social y ansiedad relacionada con la apariencia de las lesiones cutáneas y su contagiosidad.
- Autogestión De La Salud Ineficaz: Necesidad de educación sobre higiene y prevención de contagios relacionado con la falta de educación sobre prácticas higiénicas adecuadas en entornos escolares y comunitarios.
- Riesgo De Autogestión De La Salud Ineficaz: Monitoreo de reacciones adversas a tratamientos aplicados relacionado con el posible desarrollo de efectos secundarios a la medicación utilizada para el tratamiento del impétigo.
- No Adherencia Al Tratamiento: Dificultad para mantener la adherencia al tratamiento debido a síntomas relacionado con la evolución de las lesiones y el malestar general del paciente.
- Imagen Corporal Alterada: Deterioro del bienestar general y calidad de vida relacionada con la apariencia cutánea relacionado con el estigma social y la ansiedad provocada por las lesiones visibles.
Adaptaciones Específicas por Población
- Niños: Involucrar a los padres o tutores en el manejo, supervisar la administración de antibióticos tópicos.
- Adultos Mayores: Considerar la piel más frágil y seca, tener cuidado con las interacciones medicamentosas.
- Pacientes con Deterioro Cognitivo: Utilizar un enfoque simplificado en la comunicación, involucrar a familiares o cuidadores.
Educación para el Alta
- Proporcionar un horario claro y por escrito para todos los medicamentos.
- Enfatizar la importancia de seguir el régimen de medicación de manera estricta.
- Instruir sobre la limpieza suave de las áreas afectadas, utilizando agua tibia y jabón neutro.
Evaluación del PAE
- Monitoreo Continuo de la Evolución de las Lesiones Cutáneas: Inspecciones diarias, registrando cualquier variación en tamaño, color y presencia de costras.
- Evaluación de la Comprensión del Paciente sobre el Régimen de Autocuidado: A través de entrevistas y cuestionarios, se valorará la capacidad del paciente para describir correctamente el régimen de cuidados de la piel.
- Detección de Signos de Empeoramiento de la Infección: Establecer pautas claras para que el paciente y la familia reconozcan signos de alerta como fiebre, aumento del enrojecimiento o exudado purulento.
- Seguimiento del Estado General de la Piel y Prevención de Nuevas Lesiones: La evaluación de la piel del paciente se realizará semanalmente para identificar la aparición de nuevas lesiones y la mejora del aspecto de las existentes.
- Análisis del Conocimiento Adquirido en Sesiones Educativas: Después de cada sesión educativa, se aplicará un cuestionario para medir el aumento del conocimiento sobre métodos de prevención y cuidado del impétigo.
Herramientas Diagnósticas y Análisis de Laboratorio
- Cultivo de Piel: Identificar el microorganismo causante.
- Examen Microscópico (Tinción de Gram): Observar la presencia de bacterias en las muestras de lesiones cutáneas.
- Prueba de Sensibilidad a Antibióticos: Determinar la efectividad de distintos antimicrobianos.
- Hemograma Completo: Valorar el estado general del paciente y detectar signos de infección sistémica.
- Pruebas Serológicas: Detectar anticuerpos específicos en casos recurrentes.
Vigilancia de Complicaciones Potenciales
- Infecciones Secundarias: Vigilar el riesgo de infecciones secundarias por bacterias más agresivas.
- Celulitis: Monitorear la progresión a celulitis, una infección profunda en la piel.
- Complicaciones Renales: Estar atento a la glomerulonefritis, una complicación renal inflamatoria.
- Deshidratación: Vigilar el estado de hidratación del paciente.
- Alteraciones Psicológicas: Evaluar el impacto en la autoestima y la salud mental del paciente.
Impétigo, una infección bacteriana
tags: #impetigo #cuidados #de #enfermeria