El vitíligo, una enfermedad autoinmunitaria despigmentante crónica, se caracteriza por la pérdida selectiva de melanocitos. Es la enfermedad despigmentante más frecuente y su importancia radica en la alteración en la calidad de vida que puede causar.

Vitíligo en el codo.
¿Qué son los Inhibidores de JAK?
La vía de señalización de citocinas Janus cinasa/transductor de señal y activador de transcripción (JAK/STAT) es un área de interés emergente en dermatología, con evidencia creciente del papel clave en la patogénesis de las enfermedades inflamatorias cutáneas. Debido a que algunas citocinas proinflamatorias usan la vía JAK/STAT para la transducción de señales, esta se convierte en una diana terapéutica prometedora para el tratamiento de dichas enfermedades, al modular de forma selectiva el sistema inmune.
Los inhibidores de JAK (JAKi) son moléculas pequeñas que inhiben la actividad cinasa de las JAK y disminuyen de forma efectiva la transducción intracelular de la vía JAK/STAT (fig. 1B).
Las Janus cinasas (JAK) son una familia de tirosincinasas que actúan intracelularmente como transductores de señal, e incluye las moléculas JAK1, JAK2, JAK3 y TYK2. Las JAK actúan formando dímeros en la porción intracitoplasmática de los receptores de citocinas. Estos dímeros de JAK se pueden asociar a múltiples receptores y ser activados por diferentes citocinas y a su vez activar distintas proteínas STAT -STAT1, STAT2, STAT3, STAT4, STAT5a, STAT5b, STAT61- con lo que participarán en funciones biológicas concretas.
Al activarse, las proteínas STAT se asocian formando dímeros y son capaces de translocarse al núcleo de la célula. Allí pueden actuar como factores de transcripción -regulando al alza los genes responsables de la producción de citocinas proinflamatorias y factores de crecimiento- o regular el comportamiento de otras proteínas intracelulares.
En los últimos años, múltiples JAKi han demostrado su eficacia en enfermedades como la artritis reumatoide, la mielofibrosis o la policitemia vera. Los JAKi de primera generación -como ruxolitinib, baricitinib, delgocitinib y tofacitinib- son escasamente selectivos e inhiben diferentes JAK, mientras que los de segunda generación -como ritlecitinib, deucravacitinib, upadacitinib y abrocitinib- son más selectivos y bloquean predominantemente (en ocasiones de forma exclusiva) un solo miembro de la familia JAK, inhibiendo así la señalización de un rango más estrecho de citocinas.
Los JAKi podrían ampliar las opciones terapéuticas en distintas enfermedades inflamatorias cutáneas. Al disminuir el efecto de todas las citocinas que activan la vía JAK/STAT correspondiente podrían ser más eficaces que los biológicos clásicos que solo van dirigidos a una citocina. Otra de las ventajas de los JAKi es su pequeño tamaño, lo que hace que las moléculas penetren fácilmente la barrera epidérmica y se puedan usar en formulaciones tópicas.
La vía de señalización intracelular Janus kinase/signal transducer and activator of transcription (JAK/STAT) se activa por la unión de un ligando extracelular a diversos receptores transmembrana, lo que determina la fosforilación de moléculas intracelulares, iniciando así una cascada de señalización intracelular y la eventual regulación de la transcripción de numerosos genes.
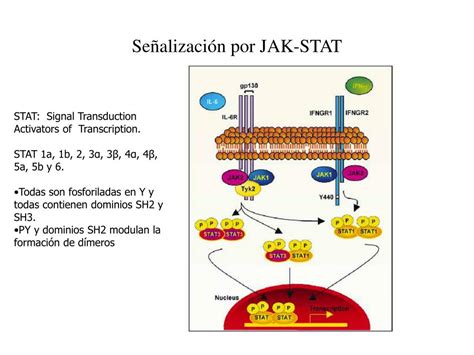
vía de señalización JAK/STAT
Inhibidores de JAK en Dermatología
Se ha demostrado una disregulación de la vía de señalización JAK/STAT en distintas enfermedades inflamatorias dermatológicas, con diferencias de expresión de JAK en biopsias de piel sana y enferma. En psoriasis, lupus eritematoso cutáneo, pioderma gangrenoso, dermatitis atópica (DA) y alopecia areata (AA) se ha demostrado sobreexpresión de moléculas JAK en la epidermis y/o la dermis.
La expresión de JAK3 está muy aumentada en la epidermis de dichas enfermedades excepto en el lupus, con posibles implicaciones terapéuticas en cuanto al empleo de inhibidores tópicos de JAK3. Por ejemplo, se ha empleado tofacitinib tópico para el tratamiento de la psoriasis, la AA y la DA, mientras que se ha ensayado delgocitinib tópico para el tratamiento de la DA. En cambio, en el lupus eritematoso cutáneo se ha demostrado un aumento de actividad JAK1 en la dermis y los inhibidores selectivos de JAK1 podrían ser de utilidad para su tratamiento. JAK1, JAK2, JAK3 se encuentran sobreexpresados en la dermis de pioderma gangrenoso y DA, lo que indica la posible utilidad terapéutica de los inhibidores pan-JAK, como por ejemplo tofacitinib.
A continuación, se describe de forma detallada el papel de la vía JAK-STAT en vitíligo y AA y los resultados obtenidos con los JAKi en diferentes estudios.
Vitíligo y la Vía JAK-STAT
Se ha observado que en la piel humana con vitíligo hay niveles elevados de interferón gamma (IFN-γ) y sus citocinas asociadas, CXCL9 y CXCL10. El IFN-γ activa, a través de JAK1/2, la transcripción de CXCL9 y CXCL10, necesarios para el reclutamiento de los linfocitos T citotóxicos, que son los efectores finales de la destrucción melanocítica (fig. 2). Inhibir las JAK podría ser una estrategia terapéutica efectiva para el tratamiento del vitíligo, reduciendo así la producción de CXCL9 y CXCL10.
En un reciente metaanálisis que incluyó a 45 pacientes con vitíligo tratados con JAKi, se observó repigmentación superior al 50% en el 57,8% de los pacientes, llegando al 70% en el caso del vitíligo facial y al 88,9% cuando se usaba fototerapia concomitante.
Sin embargo, se ha observado que al interrumpir el tratamiento con JAKi se producen recaídas, que podrían ser determinadas por la presencia de células autorreactivas de memoria residentes en la piel (Trm). Se cree que la IL-15 -cuya expresión se encuentra incrementada en la epidermis de vitíligo- desempeña un papel fundamental en el mantenimiento de los Trm CD8+, lo que sugiere que podría ser un tratamiento dirigido efectivo en los pacientes con vitíligo.
Durante el 51º Congreso de la Academia Española de Dermatología y Venereología (AEDV), celebrado en Madrid, se destacó el papel crucial de estos inhibidores frente al vitíligo. Estos fármacos, que interfieren en la vía de señalización JAK-STAT, son capaces de modular la respuesta inflamatoria del cuerpo, reduciendo así la inflamación que provoca el vitíligo y logrando mejoras duraderas.
Además, el impacto emocional y psicológico es importante, pues muchos de los pacientes con vitíligo sufren ansiedad, estrés y aislamiento social, de alguna manera relacionado con el trastorno. Hasta hace poco, los tratamientos principales para el vitíligo incluían la fototerapia con rayos UVB, corticosteroides tópicos e inhibidores de la calcineurina. Sin embargo, los inhibidores JAK-STAT podrían suponer una nueva opción terapéutica avanzada y efectiva, pues además de ayudar a disminuir la inflamación, también previenen las recaídas de la enfermedad.
En el congreso citado, también se trató el tema de la importancia de las células T reguladoras de memoria en el vitíligo. Estas células juegan un papel crucial en las recidivas y los brotes recurrentes al permanecer en las áreas afectadas. El objetivo es evitar la respuesta inflamatoria una vez solucionado el problema. En otras palabras, se busca que las células T reguladoras de memoria de la inmunidad adaptativa no se acumulen en las placas, impidiendo así que la enfermedad reaparezca repetidamente en la misma zona de la piel. Por lo tanto, el tratamiento ideal buscaría prevenir la formación de estas células para evitar futuras recaídas, subrayando la importancia de un tratamiento temprano.
Vitíligo: Causas, Diagnóstico y una Nueva Esperanza para su Tratamiento.
Tratamientos Específicos con Inhibidores de JAK
Tofacitinib Oral
Tofacitinib (Xeljanz®, Pfizer) es un inhibidor JAK1/3 cuya eficacia se ha observado en casos clínicos o series de casos con vitíligo. Con la dosis de 5mg al día se obtuvo repigmentación casi completa de cara y manos en una paciente con vitíligo progresivo a los 5 meses, sin efectos adversos, pero la mejoría no se mantuvo al suspender el tratamiento. En otra paciente con vitíligo no segmentario multifocal en la que se inició tofacitinib 5mg 2 veces al día durante 6 meses para el tratamiento de una DA concomitante, se consiguió una mejoría discreta del vitíligo (reducción del Vitiligo Area Scoring Index -VASI score- de 4,68 basal a 3,95 a los 5 meses). Presentó 2 episodios de infección de vías respiratorias altas y uno de diarrea que no requirieron la interrupción del tratamiento.
La repigmentación de pacientes con vitíligo en tratamiento con JAKi podría requerir fotoestimulación para inducir la migración de melanocitos a la epidermis. En una serie retrospectiva de 10 pacientes, el tratamiento con tofacitinib 5-10mg una o 2 veces al día, únicamente llevó a la repigmentación cuando se daba concomitantemente con la exposición a luz solar o UVB banda estrecha (nb-UVB). Otro estudio multicéntrico retrospectivo determinó que los pacientes tratados con nb-UVB junto con tofacitinib 10mg al día presentaron mejores tasas de repigmentación en comparación con la fototerapia sola (92 vs. 77%).
Se ha demostrado la supresión de la respuesta autoinmune tanto en las áreas expuestas a la luz (respondedoras) como en las no expuestas (no respondedoras). Esto sugiere un modelo en el que los JAKi suprimen la respuesta inflamatoria Th1 y la fototerapia activa la regeneración melanocitica. Esta combinación requeriría de una menor dosis de exposición lumínica.
Tofacitinib Tópico
En un estudio piloto, presentan 16 pacientes con vitíligo no segmentario tratados con tofacitinib 2% en crema con un tiempo medio de seguimiento de 153 días (rango 63-367), de los cuales 13 experimentaron repigmentación. Las respuestas fueron más marcadas en lesiones faciales y en fototipos Fitzpatrick IV-VI, mientras que el promedio de repigmentación en lesiones no faciales fue del 16%. Uno de los pacientes presentó acné como efecto adverso.
Parece que tofacitinib tópico también resultaría en mayor repigmentación con la exposición a la luz. En una serie de 11 pacientes con vitíligo facial tratados con tofacitinib 2% tópico en crema 2 veces al día junto con nb-UVB 3 veces a la semana entre 2 y 4 meses se observó una mejoría del 70% en el VASI facial. Los resultados indican una relación sinérgica aunque se necesitan estudios en vitíligo extrafacial.
Ruxolitinib Oral
Ruxolitinib (Jakavi®, Incyte/Novartis), un inhibidor JAK1/2, se utilizó para tratar a un varón con AA y vitíligo a dosis de 20mg 2 veces al día durante 20 semanas. Inició repigmentación facial a las 12 semanas, alcanzando un 51% de pigmentación facial a las 20 semanas (respecto al 0,8% basal).
Ruxolitinib Tópico
Joshipura et al. describieron tasas de repigmentación superiores en los pacientes tratados con ruxolitinib 1,5% en crema 2 veces al día en áreas fotoexpuestas en comparación con las áreas no fotoexpuestas. Los pacientes con vitíligo que usaron ruxolitinib 1,5% en crema 2 veces al día con nb-UVB opcional mostraron una mejoría estadísticamente significativa en el VASI score global a las 52 semanas, con una respuesta especialmente pronunciada en el vitíligo facial. La respuesta se mantuvo a los 6 meses de interrumpir el tratamiento.
Actualmente, existen ensayos clínicos en curso que evalúan la eficacia y seguridad de ruxolitinib tópico 1,5% en crema 2 veces al día para tratamiento del vitíligo (NCT04052425 y NCT04057573), y también se está evaluando la respuesta con diferentes dosis (NCT03099304).
Otros Inhibidores de JAK
Hay un ensayo en curso con un inhibidor JAK1/3 tópico (ATI-50002) en pacientes con vitíligo facial no segmentario (NCT03468855). También se están estudiando ritlecitinib (inhibidor JAK3) y brepocitinib (inhibidor JAK1 y TYK2) en pacientes con vitíligo no segmentario activo en combinación con fototerapia (NCT03715829).
Ruxolitinib Crema (Opzelura) en España
Ya está disponible en España ruxolitinib crema (Opzelura, desarrollado por la compañía Incyte), primer y único tratamiento para los pacientes de vitíligo en España. Además, este inhibidor de JAK es el primero tanto a nivel nacional como de la Unión Europea en esta indicación. La llegada de este tratamiento supone un punto de inflexión para los pacientes con vitíligo ya que, hasta el momento, no había disponible ningún tratamiento específico para esta patología.
La Dra. Yolanda Gilaberte, presidenta de la Academia Española de Dermatología Venereología (AEDV) y jefa de Servicio de Dermatología del Hospital Miguel Servet (Zaragoza) ha explicado durante la rueda de prensa de presentación de ruxolitinib crema que el vitíligo es una enfermedad autoinmune, crónica y progresiva que se caracteriza por la aparición de manchas blancas en la piel. “En esta enfermedad, son las propias defensas del organismo del paciente las que atacan a los melanocitos, los cuales desaparecen de ciertas zonas de la piel que pierden su color”, indica la Dra. Gilaberte.
El Dr. López Estebaranz ha incidido en que “ruxolitinib es el primer tratamiento que se aprueba para vitíligo no segmentario, probado en adultos y niños a partir de 12 años, que es dónde se han hecho los estudios”. Respecto al mecanismo de acción, el Dr. López Estebaranz ha desarrollado que “ruxolitinib es un inhibidor de las cascadas de señalización celular, en particular de la vía JAK-STAT, y se ha observado que en el vitíligo están implicados linfocitos T citotóxicos, los cuales presentan niveles elevados de interferón gamma y de las citoquinas CXCL9 y CXCL10.
Así, en los ensayos que han evaluado ruxolitinib en vitíligo no segmentario, se ha observado una alta tasa de eficacia, logrando repigmentar las manchas blancas en uno de cada tres pacientes que reciben el tratamiento durante seis meses, cifra que sube a uno de cada dos si se observan datos de tratamiento durante un año. De hecho, en los seguimientos más a largo plazo, de hasta dos años, se ha logrado repigmentar al 70% de los pacientes.
La posología de este tratamiento es la administración dos veces al día por vía tópica, la cual, aunque está todavía en estudio, podría bajar a las dos veces por semana una vez se hayan repigmentado las manchas para evitar su reaparición. Con esta evidencia y teniendo en cuenta que el fármaco se dirige a una necesidad clínica no cubierta, el informe de posicionamiento terapéutico de este fármaco (IPT) respalda la financiación de ruloxitinib crema en la indicación sin restricciones.
Seguridad de los Inhibidores de JAK
Los JAKi tienen un perfil de riesgo-beneficio aceptable, aunque los resultados en su mayoría proceden de estudios realizados en enfermedades inflamatorias como la artritis reumatoide. La mayoría de los efectos adversos descritos son leves a moderados; los más frecuentes son las infecciones de vías respiratorias altas, urinarias y gastrointestinales. En pacientes tratados con baricitinib se ha observado un aumento en el riesgo de reactivación del virus herpes zóster, que duplica el riesgo de los biológicos inhibidores del factor de necrosis tumoral. Tofacitinib se ha asociado con el desarrollo de herpes zóster en el 1-3% de los casos. Además se han descrito casos de reactivación de tuberculosis con tofacitinib y baricitinib.
Los resultados de un ensayo en artritis reumatoide comparando tofacitinib 5mg o 10mg 2 veces al día con etanercept -un inhibidor del factor de necrosis tumoral- identificaron un riesgo aumentado de trombosis en el grupo de 10mg 2 veces al día con respecto al grupo placebo, aunque se precisan estudios adicionales para confirmar este hallazgo. Diversos metaanálisis y revisiones sistemáticas no han encontrado un incremento en la incidencia de neoplasias para tofacitinib. Otros estudios describen una incidencia de neoplasias similar a la de los biológicos. Sin embargo, se han observado linfomas B agresivos en pacientes con neoplasias mieloproliferativas tratados con ruxolitinib.
La inhibición de JAK2 interfiere con la eritropoyesis, la mielopoyesis y la activación plaquetaria, por lo que confiere riesgo de anemia, neutropenia y trombocitopenia. Ruxolitinib, debido a su elevada potencia como inhibidor de JAK2, produce más mielosupresión que otros inhibidores de JAK. La inhibición de JAK1 se ha asociado a un incremento en los niveles de colesterol total, LDL, HDL, y triglicéridos, aunque se normalizan al cabo de 1-3 meses. También se puede observar incremento transitorio en los niveles de enzimas hepáticas, CPK y creatinina, reversibles tras la suspensión del fármaco. La pérdida de actividad de TYK2 puede incrementar el riesgo de infecciones cutáneas severas por herpesvirus, estafilococo y micobacterias.
El perfil de seguridad de los JAKi tópicos es mejor que el de los orales, como corresponde a su escasa absorción sistémica. Se han empleado en crema, en pomada y en base liposomal, presentando irritación cutánea y foliculitis en función del vehículo utilizado. En un estudio con ruxolitinib en crema, se ha descrito la aparición de eritema (72%), hiperpigmentación y acné transitorio.
Conclusión
Aunque todavía no se ha encontrado un tratamiento totalmente eficaz para el vitíligo existe un avance que podría mejorar el abordaje de este trastorno de la piel que en el 20% de los casos también conlleva comorbilidades asociadas. Recientes investigaciones en el tratamiento del vitíligo han descubierto que los inhibidores JAK-STAT podrían proporcionar nuevas esperanzas a los pacientes. Los inhibidores de JAK representan una prometedora vía terapéutica para el vitíligo, ofreciendo mejoras significativas en la repigmentación y la calidad de vida de los pacientes.

Avances en el tratamiento del vitíligo.
Este innovador inhibidor de las Janus Kinasas, o JAK, ha demostrado ser altamente eficaz en la repigmentación de las manchas de vitíligo. Los resultados de los estudios clínicos son muy prometedores, y lo más alentador es que este nuevo tratamiento carece en gran medida de efectos secundarios significativos. Además, ha demostrado su eficacia incluso en áreas tradicionalmente resistentes a otros tratamientos, como las manos y los pies.
En resumen, el vitíligo, una afección de la piel que ha afectado a millones de personas en todo el mundo, ahora cuenta con una nueva esperanza gracias a los avances en el tratamiento. Aunque ha sido una batalla desafiante, los avances en el tratamiento, como el nuevo inhibidor de JAK, brindan una esperanza real para aquellos que luchan contra esta enfermedad. En nuestra clínica, estamos comprometidos a ofrecer soluciones efectivas y a la vanguardia para mejorar la vida de nuestros pacientes con vitiligo.
tags: #inhibidores #de #jak #para #vitiligo