El tratamiento antineoplásico ha experimentado una evolución significativa gracias al auge de la inmunoterapia, transformando el paradigma del abordaje tumoral. En ciertos tipos de cáncer, la inmunoterapia se ha convertido en la primera opción de tratamiento, alterando drásticamente el pronóstico de muchos pacientes. Es crucial que los profesionales de la salud estén familiarizados con estas terapias y sus posibles efectos adversos.
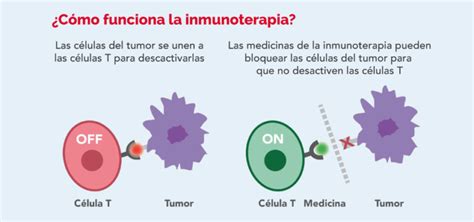
La inmunoterapia se basa en la capacidad intrínseca del sistema inmunitario para identificar y eliminar células anormales, incluyendo las cancerosas. Sin embargo, las células tumorales a menudo desarrollan mecanismos para evadir la vigilancia inmunitaria, "escondiéndose" o suprimiendo la respuesta inmune.

¿Qué es la Inmunoterapia?
La inmunoterapia es un tratamiento contra el cáncer que funciona con el sistema inmunológico del cuerpo para debilitar o matar las células cancerosas. A diferencia de los tratamientos tradicionales como la quimioterapia o la radioterapia, que atacan directamente a las células cancerosas, la inmunoterapia estimula las defensas naturales del cuerpo para que reconozcan y destruyan las células malignas de forma más precisa y, en algunos casos, con una respuesta más duradera.
En marzo de 2011 se autorizó la comercialización de ipilimumab, el primer fármaco inhibidor del punto de control inmune, iniciando una revolución en la terapia antineoplásica. Desde entonces, se han incorporado nuevos principios activos y se han aprobado numerosas indicaciones para el tratamiento del melanoma, cáncer de pulmón, cáncer renal, urotelial y linfoma de Hodgkin, entre otros, ya sea en monoterapia o en combinación con quimioterapia.
Tipos de Inmunoterapia
Existen diferentes tipos de inmunoterapia, cada uno con un mecanismo de acción específico:
- Inhibidores de puntos de control inmunitario: Estos fármacos actúan como "liberadores de frenos" del sistema inmunitario, bloqueando las proteínas que normalmente inhiben la actividad de las células inmunitarias, como las proteínas PD-1 o CTLA-4, permitiendo que estas células ataquen con mayor fuerza a las células cancerosas.
- Terapia celular adoptiva: Esta terapia implica la extracción de células inmunitarias del paciente, su modificación genética en el laboratorio para mejorar su capacidad de reconocer y destruir células cancerosas y reintroducirlas posteriormente al paciente.
- Vacunas contra el cáncer: Las vacunas preventivas buscan prevenir la infección por virus que pueden causar cáncer, mientras que las vacunas terapéuticas estimulan el sistema inmunitario para atacar las células cancerosas existentes.
- Anticuerpos monoclonales: Estos anticuerpos, producidos en laboratorio, se unen a proteínas específicas en la superficie de las células cancerosas, actuando como "etiquetas" que las marcan para su destrucción por el sistema inmunitario.
Inmunoterapia en el Tratamiento del Melanoma
El melanoma, un tipo de cáncer de piel agresivo, ha sido uno de los primeros cánceres en los que se demostró la eficacia de la inmunoterapia. Los inhibidores de puntos de control inmunitario, como los anti-CTLA-4 y anti-PD-1, han revolucionado el tratamiento del melanoma metastásico, logrando respuestas duraderas en un porcentaje significativo de pacientes. Gracias a la investigación, ensayos clínicos recientes han conseguido mejorar la supervivencia de los pacientes con melanoma un 60-70%, unas cifras impensables hace unos años, en los que la esperanza de vida de un paciente con melanoma metastásico era de apenas 10-12 meses.
Según Antoni Ribas, autor principal de un estudio y catedrático de Medicina de la Facultad de Medicina David Geffen de la UCLA, los resultados de combinar los fármacos de inmunoterapia ipilimumab y nivolumab cambian la práctica, ya que esta combinación no sólo mostró una mayor supervivencia libre de progresión, sino también una mayor tasa de respuesta global al tratamiento en comparación con los que recibieron la terapia estándar actual de ipilimumab solo.
Efectos Secundarios de la Inmunoterapia
Es necesario controlar de cerca los efectos secundarios de la inmunoterapia, ya que pueden ocurrir en cualquier momento durante el tratamiento e incluso después de finalizarlo, y pueden afectar a casi cualquier parte del cuerpo. A veces, se recetan medicamentos para ayudar a controlar estos efectos secundarios. Es importante que todos los proveedores de atención médica tengan la lista de medicamentos correcta y que sepan que el paciente está recibiendo inmunoterapia.
Los tratamientos de inmunoterapia pueden presentar unos efectos secundarios muy específicos derivados de la estimulación aumentada del sistema inmune. El sistema inmune activado puede llegar a confundir los tejidos y órganos propios como ajenos y desarrollar una inflamación de esos órganos.
Los efectos secundarios más comunes de la inmunoterapia incluyen:
- Problemas pulmonares: (neumonitis: inflamación del pulmón) Tos nueva o que empeora, dificultad para respirar, dificultad para respirar o dolor en el pecho.
- Problemas hepáticos: (Hepatitis: inflamación del hígado) Color amarillento de la piel o los ojos, la orina se ve oscura o marrón, dolor en el abdomen (vientre), sangrado o moretones con más facilidad de lo normal, o náuseas y vómitos que no desaparecen.
- Diarrea/Problemas intestinales: (Colitis-inflamación del intestino) Dolor abdominal, diarrea, calambres, moco o sangre en las heces, heces oscuras o parecidas al alquitrán, fiebre.
- Problemas renales: (Inflamación (hinchazón) o insuficiencia renal) Disminución de la producción de orina, sangre en la orina, hinchazón en los tobillos, pérdida de apetito (hambre).
- Reacciones de la piel: Erupción cutánea, con o sin picazón (prurito), llagas en la boca, ampollas o descamación de la piel.
- Problemas cerebrales y/o nerviosos: Dolor de cabeza, párpados caídos, visión doble, dificultad para tragar, debilidad en brazos, piernas o cara, o entumecimiento u hormigueo en las manos o los pies.
- Problemas de páncreas: (Pancreatitis- inflamación del páncreas) Hinchazón, indigestión, heces grasas, pérdida de apetito, sudoración, dolor abdominal y pérdida de peso.
- Problemas oculares: Cambios en la visión, visión borrosa o doble y dolor o enrojecimiento ocular.
- Cambios hormonales: Dolores de cabeza, náuseas, vómitos, estreñimiento, frecuencia cardíaca rápida, aumento de la sudoración, fatiga extrema, debilidad, cambios en la voz, cambios en la memoria y la concentración (enfoque), aumento del hambre o la sed, aumento de la orina, aumento de peso, caída del cabello, mareos, sensación de frío todo el tiempo y cambios de humor o de comportamiento (incluidos irritabilidad, olvidos y disminución del deseo sexual).
La mayoría de estos efectos secundarios, si se detectan a tiempo, son tratables. A veces, el proveedor puede agregar un corticosteroide, que brinda alivio a las partes inflamadas del cuerpo. Es importante no tomar ningún medicamento para tratar los efectos secundarios sin antes hablar con el proveedor. Si los efectos secundarios de la inmunoterapia se vuelven graves, es probable que el proveedor suspenda o cambie el plan de tratamiento.
Manejo de Toxicidades Específicas
La complejidad de los efectos adversos inmunorrelacionados requiere un abordaje multidisciplinar para poder instaurar, si es necesario, un tratamiento de dichas toxicidades a la mayor brevedad posible. Diagnosticar tardíamente estos efectos adversos podría empeorar el pronóstico e incluso ser potencialmente fatal.
Toxicidad Dermatológica
A nivel dermatológico destacan el rash maculopapular, el prurito y la dermatitis bullosa. Las dos primeras aparecen en el 4-22% de pacientes tratados con inmunoterapia. La toxicidad cutánea generalmente se maneja con tratamiento sintomático y no requiere tratamiento inmunosupresor excepto en algunos casos excepcionales.
Rash maculopapular: Habitualmente afecta al tronco superior y se puede acompañar de prurito. Se establecen 3 grados con sus propias recomendaciones:
- Leve (afecta <10% de superficie corporal): se trata con corticoides tópicos de potencia moderada, antihistamínicos orales y emolientes.
- Moderado (afectación del 10-30%): se trata con corticoides tópicos de potencia alta, prednisona 0,5-1mg/kg/día, antihistamínicos orales y emolientes.
- Grave (>30% de superficie corporal): manejo idéntico a la moderada añadiendo la necesidad de consulta urgente con el dermatólogo.
Toxicidad Gastrointestinal
Dentro de la toxicidad gastrointestinal destacan la diarrea (7-19%) y la colitis (1-3%), que puede manifestarse acompañada de dolor abdominal, presencia de sangre o mucosidad en las heces y fiebre en ocasiones. La diarrea ocurre porque los glóbulos blancos (linfocitos) afectan el intestino y requiere un tratamiento especial que puede ir desde solo tratamiento sintomático hasta necesidad de tratamiento inmunosupresor intravenoso.
La diarrea se clasifica como:
- Leve (<4 deposiciones diarias y ausencia de síntomas de colitis): se trata con loperamida e hidratación, junto con un seguimiento estricto del paciente.
- Moderada (4-6 deposiciones diarias o presencia de síntomas de colitis): se recomienda iniciar metilprednisolona intravenosa (i.v.) 1mg/kg/día e interrumpir el tratamiento.
- Grave (>6 deposiciones diarias y síntomas de colitis asociados): se utilizan las recomendaciones para la diarrea moderada y se valora el ingreso hospitalario para un adecuado tratamiento de soporte.
Toxicidad Endocrinológica
A nivel endocrinológico, la inmunoterapia puede dar lugar a alteraciones tiroideas y al desarrollo de diabetes mellitus tipo 1. Las toxicidades hepática y hormonal generalmente son asintomáticas y serán detectadas en los controles analíticos que se realizan durante el tratamiento y posteriormente.
Dentro de las alteraciones tiroideas podemos encontrarnos con cuadros de hipo- o hipertiroidismo, con unas incidencias del 3,9-13,2% y del 0,6-8%, respectivamente, según un reciente metaanálisis.
Toxicidad Pulmonar
A nivel pulmonar está descrita la aparición de cuadros de neumonitis, un efecto adverso poco frecuente (prevalencia del 5%, según las series) pero que puede tener consecuencias fatales. La toxicidad pulmonar se ha visto más frecuentemente en pacientes cáncer de pulmón, se manifiesta como tos y dificultad para respirar que generalmente son leves.
Toxicidad Musculoesquelética
La inmunoterapia también tiene efectos adversos a nivel musculoesquelético, como la artritis inflamatoria (caracterizada por dolor articular, rigidez e inflamación tras inactividad o síntomas matutinos que duran más de 30 minutos), la miositis y el síndrome polimialgia-like.
Toxicidad Neurológica
A nivel neurológico, aunque con una incidencia baja del 2,8%, el espectro de toxicidades es bastante amplio e incluye, entre otras: miastenia gravis, síndrome de Guillain-Barré, neuropatía periférica, neuropatía autonómica, meningitis aséptica, encefalitis y mielitis transversa.
En los últimos años además se han descrito algunas toxicidades poco habituales pero graves como afectaciones cardiacas y del sistema nervioso central que pueden ser potencialmente mortales.
Enfoque Innovador: Anticuerpos Inmunoestimuladores Intratumorales
Un estudio reciente presenta un nuevo formato de anticuerpo inmunoestimulador 'agonista de CD40' (denominado 2141-V11) diseñado para unirse de forma optimizada al receptor inhibidor del fragmento Fc del anticuerpo (denominado FcγRIIB) y administrado directamente dentro del tumor (intratumoral). Esta vía de administración reduce la toxicidad sistémica observada con anteriores formatos de anticuerpos agonistas de CD40 y potencia la activación local de células dendríticas y linfocitos T.
En un ensayo de fase 1 con 12 pacientes con tumores sólidos avanzados, 2141-V11 mostró un perfil de seguridad favorable y actividad antitumoral preliminar. Se observaron reducciones tumorales en el 50 % de los pacientes y dos respuestas completas (melanoma y cáncer de mama). La estrategia podría aplicarse a distintos tipos tumorales, especialmente aquellos accesibles para inyección local (piel, ganglios linfáticos, vejiga, mama).
Las principales limitaciones son el tamaño reducido de la muestra y la heterogeneidad de los tipos tumorales, lo que limita la robustez y generalización de las señales de eficacia. No se alcanzó la dosis máxima tolerada, por lo que la dosis óptima para fase 2 aún no está definida. Además, la necesidad de lesiones accesibles para inyección restringe su aplicabilidad a ciertos pacientes.
El Futuro de la Inmunoterapia
La inmunoterapia es un campo en constante evolución. La investigación continúa explorando nuevas formas de utilizar la inmunoterapia, combinándola con otros tratamientos y desarrollando nuevas estrategias para mejorar su eficacia y reducir sus efectos secundarios. Hoy en día, esta estrategia terapéutica no está restringida en pacientes con metástasis, sino que la inmunoterapia se ha demostrado eficaz como tratamiento complementario después de la cirugía en algunos tumores como cáncer de pulmón resecado, melanoma o cáncer renal operados. Con el fin de aumentar el porcentaje de pacientes que se puedan beneficiar de esta estrategia o para seleccionar los pacientes que mejor se pueden beneficiar de la inmunoterapia, se están investigando biomarcadores predictivos.
La inmunoterapia representa una revolución en la oncología, ofreciendo nuevas esperanzas a pacientes con cáncer. Si bien no es una cura para todos los tipos de cáncer, su capacidad para aprovechar el poder del sistema inmunitario abre un nuevo capítulo en la lucha contra esta enfermedad. Si tienes alguna pregunta sobre la inmunoterapia, no dudes en consultar con tu médico o especialista en oncología en HM Hospitales. Recuerda, este artículo tiene un fin divulgativo y no sustituye la consulta médica.
💡📽️ Inmunoterapia y cáncer. Preguntas y respuestas 🧬❓
tags: #inmunoterapia #para #melanoma #metastasico