El Dr. José Manuel Carrascosa Carrillo es Jefe de Servicio de Dermatología en el Hospital Universitari Germans Trias i Pujol y vicepresidente segundo de la Academia Española de Dermatología y Venereología (AEDV). Además, es el nuevo coordinador del Grupo de Psoriasis de la AEDV. Confiesa que quienes le recuerdan de niño, le dicen que siempre quiso ser médico.
Professor José-Manuel Carrascosa-Carrillo es el Jefe del Departamento de Dermatología, Hospital Universitario Germans Trias i Pujol, Universitat Autònoma de Barcelona, España, y ha sido Profesor Asociado en la Universitat Autònoma de Barcelona desde 2009. El profesor Carrascosa es responsable de la Psoriasis, Fototerapia/Fotobiología, Dermatitis de Contacto y Departamento de Eczema y la Unidad de Psoriasis en el Hospital Universitario Germans Trias i Pujol.
El Dr. Carrascosa destaca entre sus intereses, más allá de la medicina y la dermatología, el senderismo y los viajes.
Actividad y Áreas de Especialización
Professor Carrascosa-Carrillo ha escrito o es coautor de 214 artículos en revistas sobre dermatología u otras especialidades médicas. Fue Editor en Jefe de Actas Dermo-Sifiliográficas de 2010 a 2014 y actualmente es revisor de varias revistas revisadas por pares, incluyendo Journal of Investigative Dermatology, The Lancet, Journal of the European Academy of Dermatology and Venereology, British Journal of Dermatology, Journal of Crohn's and Colitis, Journal of Dermatological Science y Biodrugs.
Ha sido Presidente en más de 100 reuniones locales e internacionales y ha sido invitado a dar más de 250 conferencias (nacional/internacional) en conferencias, simposios y otros eventos. El profesor Carrascosa es el Presidente del Grupo Español de Psoriasis de la Academia Española de Dermatología y vicepresidente de la Academia Española de Dermatología y Venereología (AEDV). Además, ha sido miembro del consejo científico de la Skin Inflammation & Psoriasis International Network (SPIN) desde 2015 y formó parte del comité organizador de las reuniones SPIN de 2019 y 2022 en París.
La actividad del Grupo de Psoriasis (GPS) es muy notable. Están en marcha proyectos de recogida de datos de fármacos en vida real, uno de los grandes activos del GPS (Guselkumab, Certolizumab, Tildrakizumab, Risankizumab, biosimilares…). También nuevas recomendaciones, como las recomendaciones en psoriasis pediátrica, o actualizaciones con respecto al uso de nuevos fármacos.
El GPS debe ser el referente nacional en la AEDV al que, de forma natural, acudan los interlocutores implicados en temas de psoriasis. Con la industria, exploraremos caminos comunes y de colaboración en proyectos considerados estratégicos para el GPS con la máxima transparencia y honestidad.
El GPS es uno de los grupos más dinámicos de la AEDV. Conducir con éxito esta enorme energía es un gran reto en sí mismo. En investigación, la propuesta es la ser capaces de crear y tirar adelante proyectos multicéntricos propios, y la de ofrecer el soporte del grupo a iniciativas de sus miembros de interés global.
Será necesario mantener y profundizar nuevos caminos docentes, aprovechando el salto cualitativo tecnológico que nos hemos visto obligados a adoptar durante la pandemia. El GPS debe ser una entidad dentro de la AEDV con capacidad para dar asesoría estadística, metodológica, gestionar con eficiencia la gran cantidad de información que nos llega y aprovechar las oportunidades. Debemos continuar el camino iniciado por los coordinadores previos y profundizar en la comunicación con la sociedad, con las instituciones, con otras sociedades científicas y, por supuesto, los pacientes.
Qué es y cómo se cura el vitíligo
Vitíligo: Perspectivas y Tratamientos
El vitíligo es una enfermedad frecuente, que ocurrirá en desde el 0,5 hasta el 2% de la población. Es decir, 1 o 2 de cada 100 personas acabarán teniendo vitíligo. Se caracteriza por la pérdida de pigmentación de la piel, de cualquier territorio de la piel o del cabello.
La causa principal es un proceso autoinmune. Es decir, que los melanocitos, que son células que producen la pigmentación a partir de la melanina, son atacadas por el propio sistema inmunitario del individuo. Las lesiones pueden aparecer en cualquier momento de la vida, desde la infancia hasta la edad adulta o incluso en ancianos.
Está claramente identificado que el vitíligo, a pesar de no producir síntomas y tampoco alterar el pronóstico de vida, tiene un gran impacto psicológico en el paciente. A un paciente con vitíligo hoy le diría que, en efecto, se trata de una enfermedad crónica y, hoy por hoy, incurable. Pero también que no en todos los pacientes tienen el mismo recorrido, y son limitados muchas veces.
Y, lo más importante, que estamos en un momento crucial en la historia de la enfermedad. Por primera vez vamos a tener fármacos con buenas perspectivas para muchos pacientes y que podremos administrar en muchos casos de forma prolongada. Y probablemente sólo es el principio. Empezamos a entender mejor la enfermedad. Y, como vamos viendo en dermatología, este es un hito que antecede la llegada de fármacos cada vez más eficaces.

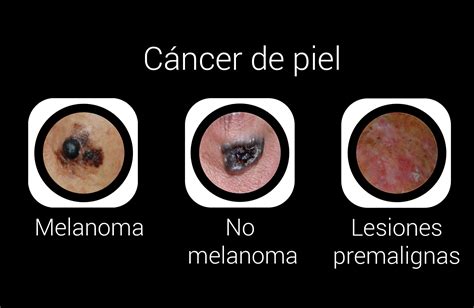
Cáncer de Piel y Listas de Espera
Dice el doctor José Manuel Carrascosa (Barcelona, 1967), que la incidencia del cáncer cutáneo no deja de crecer y que desde hace tiempo existe preocupación por la situación de las listas de espera oncológicas. Este especialista habla de una pirámide poblacional con cada vez un porcentaje mayor de pacientes mayores, con historial en ocasiones de varios carcinomas cutáneos (un tumor maligno de tipo no melanoma) a menudo extensos, que necesitan cirugía compleja. Los servicios de dermatología se han ido preparando y formando para ello, explica. Pero les preocupan las demoras, insiste.
Con diferencias notables entre comunidades: las áreas más pobladas concentran más recursos y capacidad quirúrgica, mientras que en zonas con menor densidad poblacional, la accesibilidad al dermatólogo es limitada. A menudo la normativa relega a los pacientes con cáncer cutáneo muy por detrás de otros pacientes oncológicos y, muchas veces, ni siquiera pasan a ser considerados como tales. Por si fuera poco, existe una gran variabilidad entre comunidades. O, incluso, a veces, en el mismo territorio, entre hospitales. Esta inequidad genera retrasos significativos, especialmente en zonas menos pobladas o con recursos limitados.
Según un estudio coordinado por la AEDV en 2024, basado en respuestas de 64 jefes de servicio, menos de la mitad de los centros incluyen toda su cirugía dermatológica en la lista quirúrgica estructural del hospital. Esto es fundamental: lo que no está en esa lista no se exige mantener dentro de los estándares que el sistema (estatal y autonómico) demanda a los hospitales. Por lo tanto, no es una prioridad. La gestión de estas listas, en muchos casos, depende directamente del dermatólogo o del propio servicio.
El 64% de los hospitales excluyen, por ejemplo el carcinoma basocelular -un cáncer cutáneo de crecimiento lento- del plazo de garantía quirúrgica de 30 días, pese a que en muchos casos su pronóstico puede variar según tamaño, localización o subtipo histológico. Es cierto que no todos los carcinomas basocelulares requieren ser intervenidos en 30 días… pero es que en muchos casos ni se considera cáncer desde un punto de vista de registro.
Propuestas de la AEDV para Acortar las Listas de Espera
La AEDV propone incluir toda la cirugía dermatológica oncológica, independientemente del circuito quirúrgico, en las listas estructurales del hospital. Lo que no se mide y registra… no existe. Por desgracia para los pacientes afectados. También establecer criterios nacionales homogéneos de priorización quirúrgica basados en riesgo oncológico real, incluyendo parámetros como localización, tamaño o subtipo tumoral; fortalecer la cirugía mayor ambulatoria como vía preferente (no requiere ingreso y a menudo tampoco soporte como reanimación o anestesia); favorecer la redistribución de servicios y derivaciones ágiles desde áreas con menos recursos a centros con mayor capacidad y utilizar herramientas como la teledermatología para la priorización. Todo ello permitiría optimizar recursos, reducir inequidades y garantizar un acceso más justo.
Con datos del Ministerio de Sanidad, el tiempo medio para acudir a un dermatólogo en el hospital es de 131 días. Algunos motivos de consulta como el cáncer y precáncer cutáneo, relacionado con la exposición solar y el incremento de la edad media de la población, son cada vez más frecuentes. Otras enfermedades cutáneas muy prevalentes -como la psoriasis, la dermatitis atópica, el vitíligo, la hidradenitis…- se diagnostican cada vez antes y mejor por la atención primaria y son remitidas al dermatólogo.
Las expectativas de la población son altas, se encuentran con una dermatología pública de extraordinario nivel y calidad. Sin embargo, los servicios son relativamente pequeños en los hospitales y esto condiciona largas listas. No podemos visitarlo todo, lo trascendente y las consultas más banales. La respuesta de muchos gerentes es forzar las listas diarias de los médicos, con cargas de trabajo insufribles, produciendo insatisfacción a profesionales y también a los propios pacientes. Muchas veces el resultado es que los dermatólogos abandonan el hospital público.
Acceso a Terapias Innovadoras
Hoy en día tenemos acceso a terapias en patologías antes casi intratables como la psoriasis, la dermatitis atópica grave, la hidradenitis y, también, en ámbitos como el melanoma o el cáncer avanzado, o los linfomas cutáneos. Pero sigue habiendo desigualdades regionales y trabas administrativas en el acceso precoz, que deberían corregirse mediante una mayor armonización entre comunidades autónomas. Debemos ser conscientes de que los recursos son finitos.
Los últimos años han significado un salto cualitativo en la difusión y el conocimiento de la enfermedad. No sólo entre los dermatólogos y los facultativos en general, sino también entre la población general. Pero, todavía queda mucho por hacer. En este punto, es fundamental la colaboración con las asociaciones de pacientes.
El dinamismo en psoriasis es tal que incluso a los que más nos dedicamos a esta enfermedad nos cuesta seguir las novedades. El gran motor ha sido el salto cualitativo en patogénesis y su repercusión traslacional en terapéutica. Hemos llegado a techos de respuesta terapéutica casi inimaginables una década atrás.
Siempre quedan retos: el mantenimiento de la respuesta, asegurar la seguridad y, muy importante: conseguir que los nuevos avances en terapéutica pueden llegar a la mayoría de los pacientes. Hacer realidad la “personalización” del manejo y el tratamiento. Conocer qué pacientes evolucionarán hacia formas más graves, quiénes desarrollarán artropatía, comorbilidades o qué pacientes responderán mejor y con mayor seguridad a distintos tratamientos.
Complejidad y Superespecialización
Uno de los retos principales es la capacidad de gestionar la complejidad y la superespecialización. De hecho, muchos dermatólogos no seríamos capaces de hacer lo que hacen otros compañeros del mismo hospital. El reto es el de seguir manteniendo el espíritu del dermatólogo clásico. El clínico que primero es médico y conoce a fondo la piel.
tags: #jose #manuel #carrascosa #dermatologo