El acné es una enfermedad de la piel influenciada por diversos factores, donde los tratamientos tradicionales a menudo pasan por alto la importancia de la dieta y otros aspectos relevantes.

NPunto es una revista científica con revisión que constituye un instrumento útil y necesario para los profesionales de la salud en todos los ámbitos implicados en la atención.
En este artículo, analizaremos la relación entre la dieta y el acné, destacando el papel de la alimentación consciente en el manejo del acné adulto.
Lactancia Materna y Fertilidad
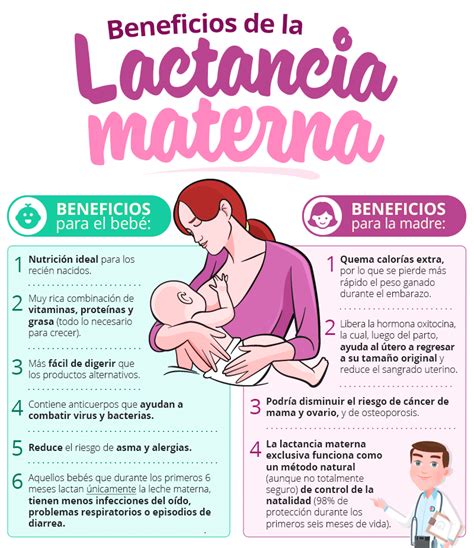
Hoy en día la lactancia materna es incentivada en muchas situaciones en las que anteriormente se desaconsejaba por falta de datos y estudios.
La infertilidad aumenta con la edad materna, pasando de un 15% en mujeres de 20-25 años a un 50% en las de 35-40 años. En la práctica clínica, madres que hayan conseguido un embarazo a través de técnicas de inseminación, fecundación in vitro, ICSI, donación de óvulos o esperma sin patologías añadidas no deberían presentar mayores dificultades o problemas específicos.
Muchas madres que amamantan se quedan embarazadas. La lactancia, cuando inician los ciclos ovulatorios, no reduce la probabilidad de embarazos espontáneos.
Los fármacos para la estimulación ovárica, para la inducción de la ovulación, los estrógenos, la progesterona y los anestésicos utilizados para la sedación durante la punción ovárica son compatibles con la lactancia.
Consideraciones Específicas
Hipoproducción
En algunos casos se observa hipoproducción que puede estar relacionada con un insuficiente desarrollo mamario por la ausencia de ciclos ovulatorios regulares.
Enfermedades Tiroideas
La enfermedad de Graves-Basedow es la principal causa de hipertiroidismo. Algunas mujeres eutiroideas desarrollan tiroiditis postparto independientemente de si amamantan o no. El déficit de hormonas tiroideas no tratado puede afectar a la síntesis de la leche y a la normal acción de la oxitocina. Hay pocos estudios en madre hipertiroideas.
Diabetes Mellitus
Durante el embarazo las mujeres con DM tipo I tienen valores inferiores de hormona lactógena placentaria y de prolactina. Muchas madres con DM tipo II o diabetes gestacional no experimentan dificultades en la lactancia. Amamantar reduce los valores de glucemia en las madres.
Hipertensión Crónica
La hipertensión crónica es preexistente si existía antes del embarazo o se presenta en las primeras 20 semanas de gestación.
Enfermedades Infecciosas y Lactancia Materna
La mayoría de las enfermedades infecciosas no contraindican la lactancia materna. Por el contrario, el paso de anticuerpos IgA a través del calostro y de la leche protege al bebé pasivamente de las infecciones contra las cuales la madre es inmune.
Infecciones Bacterianas
Las infecciones bacterianas de diferentes órganos o aparatos o de sistemas, pueden afectar a las madres en el momento del parto y durante la lactancia. Se tratan con antibióticos. Las infecciones bacterianas no se transmiten a través de la leche materna.
Las normas higiénicas como evitar el contacto de las manos o de las zonas afectadas con las mucosas o las soluciones de continuidad de la piel del bebé, evitan la transmisión de las infecciones.
Madres con sífilis pueden amamantar siempre que no tengan una úlcera en el pecho con que pueda entrar en contacto el bebé. En caso contrario tendrán que sacarse leche evitando tocar la úlcera. Si al extraer tocan la lesión se recomienda desechar la leche.
Muchas mujeres son portadoras de EGB y reciben profilaxis antibiótica durante el parto. Es causa frecuente de mastitis. No se transmite a través de la leche materna. La toxina bacteriana se inactiva en el estómago del lactante.
No hay evidencia de la transmisión de infecciones por Listeria, Chlamydia o Botulismo a través de la leche materna.
Infecciones Virales
Múltiples infecciones virales maternas pueden ser peligrosas para los bebés. Padecer una enfermedad viral no afecta la producción de leche. Los bebés lactantes tienen que respetar las cuarentenas como cualquier contacto de personas COVID positiva.
Se recomienda la vacunación frente COVID-19 a todas las personas adultas independientemente de si amamantan. La infección por VIH es una de las pocas contraindicaciones absolutas a la lactancia materna. Madres con hepatitis B pueden amamantar. Madres con HSV con lesiones activas tienen que cubrirlas. Si las lesiones son presentes en el pecho no se aconseja amamantar hasta su desaparición. No se puede administrar leche extraída del pecho con lesiones. No se transmite a través de la leche. Las madres con HCV pueden amamantar. Se transmite por vía orofecal. No se contraindica la lactancia en caso de enfermedad.
Covid-19 y lactancia materna, lo que debes saber | Reina Madre
Candidiasis
La candidiasis es una infección frecuente en las embarazadas y las puérperas. En muchos casos es un comensal asintomático de piel y mucosas. La candidiasis mamaria puede cursar con un dolor fuerte, profundo con pinchazos durante las tomas y entre ellas, a pesar de un buen enganche y de la ausencia de signos de mastitis bacteriana. No se contraindica la lactancia. La transmisión de la infección no constituye un riesgo para los bebés.
Paludismo
El paludismo no contraindica la lactancia porque el plasmodio no se tramite a través de la leche materna. La profilaxis y el tratamiento de la malaria son compatibles con la lactancia. No afecta a la lactancia.
Patología Digestiva
La patología digestiva incluye enfermedades de esófago, estómago, intestino, vías biliares e hígado. El tratamiento, además de una dieta adecuada que reduzca los síntomas, se basa en famotidina, ranitidina (ahora disponible solo iv), o inhibidores de bomba de protones como omeprazol y pantoprazol. Todos esos medicamentos son seguros durante la lactancia.
Las gastroenteritis suelen presentarse con náusea, vómito, fiebre y diarrea. No se transmiten a través de la leche. La lactancia constituye un momento de estrés físico y emocional. Es una enfermedad autoinmune caracterizada por un daño en el intestino por la ingesta de gluten.
Asma
Consiste en hiperreactividad bronquial y broncoespasmo por la exposición a alérgenos u otros factores desencadenantes.
Enfermedades Autoinmunes
Las enfermedades autoinmunes son caracterizadas por la presencia de anticuerpos y de una reacción inflamatoria que el mismo sistema inmune desencadena contra sus propios órganos o tejidos. El LES es una enfermedad autoinmune que puede afectar diferentes órganos y aparatos: corazón, riñones, articulaciones, piel, pulmones. La AR ataca sobre todo a las articulaciones.
Es una enfermedad causada por la presencia de anticuerpos antirreceptor de acetilcolina. Ningún estudio ha demostrado un empeoramiento de la enfermedad debido a la lactancia.
Se caracteriza por la presencia de auto anticuerpos contra las plaquetas. Se trata con corticosteroides y esplenectomía, compatibles ambos con la lactancia.
Enfermedades Cardiovasculares
Los factores de riesgo propios del género femenino son el SOP, haber padecido preeclampsia, AR, LES y DG. Algunas madres lactantes presentan arritmias congénitas. Es una inflamación del músculo cardiaco. Su prevalencia es baja. Se puede asociar a enfermedades autoinmunes. El tratamiento con analgésicos, antiinflamatorios no esteroideos, corticoides e inmunoglobulinas es compatible con la lactancia.
Trastornos Neurológicos
Es una enfermedad autoinmune neurodegenerativa más frecuente en mujeres que en hombres (3/1). Los dolores de cabeza recurrentes son el trastorno neurológico más prevalente en la población mundial. El 50% de las personas sufren de ello.
La migraña o jaqueca es una tipo de cefalea primaria caracterizada por dolor de cabeza unilateral, osmofobia (rechazo por los olores), fotofobia y empeoramiento del dolor con la luz y con el ruido. Se asocia a náuseas y vómitos. La irradiación de la hipófisis podría reducir la producción de prolactina.
Discapacidad y Lactancia
Es muy importante que los familiares o personal contratado ayuden en las tareas domésticas mientras las madres con discapacidad amamantan y se hacen cargo de los bebés.
Puede ser difícil sujetar a los bebés. Lesiones traumáticas de la médula pueden afectar a diferentes niveles.
Las madres hipovidentes pueden amamantar. Para conocer las necesidades del bebé suelen desarrollar mucho los otros sentidos.
Salud Mental en el Postparto
El periodo posparto es un momento crítico para la salud mental. Es un problema médico y social. Una de cada 5 mujeres padece algún trastorno mental en el puerperio, pero solo un 25% de ellas acuden a un profesional que les haga un diagnóstico correcto.
Depresión Postparto
Si los síntomas son graves y duraderos se puede llegar a diagnosticar una depresión posparto.
Psicosis Puerperal
Tiene una incidencia del 0,1-0,2 %; y es muy peligrosa para la madre y el bebé. Puede ser necesario hospitalizar a las madres.
Trastornos de Ansiedad
Personas con trastornos de ansiedad pueden experimentar su empeoramiento en el puerperio.
Trastornos de la Alimentación
Pacientes que hayan padecido o padezcan trastornos de la alimentación pueden amamantar.
Violencia Sexual
La violencia sexual tiene una incidencia del 25% en las madres. Pueden haber sido acosadas en la infancia por parte de familiares o compañeros.
Acné Vulgar: Introducción y Fisiopatología
El acné vulgar es uno de los trastornos dermatológicos más frecuentes en las consultas. Presenta una elevada prevalencia y afecta a todas las razas, aunque con menor intensidad a asiáticos y negros.
Millones de personas en todo el mundo la padecen. En la distribución por edades, los estamentos más afectados, tanto en intensidad como en número de individuos, comprenden entre los 14 y los 17 años, es decir, entre el 70 y el 87% de los adolescentes.
Afecta en mayor proporción al género masculino, probablemente por la influencia que ejercen las hormonas sexuales masculinas en la queratinización folicular y en la composición del sebo glandular. En las mujeres, la tendencia a la cronicidad es más elevada y hasta en el 30% de ellas puede persistir durante todo el período fértil.
El tratamiento efectivo y precoz del acné puede evitar y prevenir secuelas, tanto emocionales como cutáneas.
Fisiopatología del Acné
Es una enfermedad inflamatoria crónica del folículo pilosebáceo. No existen datos en la literatura médica que sugieran diferentes fisiopatologías del acné en los diferentes subgrupos (adolescentes, adultos, hombres, mujeres) a excepción del relacionado con alteraciones hormonales en la mujeres.
Globalmente, se acepta que la aparición de esta enfermedad radica en 4 pilares fundamentales. Existen otros factores relacionados con su aparición como: hormonas, factores genéticos, causas externas de oclusión folicular, etc. Últimos estudios apuntan al factor nuclear FoxO1 como el regulador del balance entre factores promotores y preventivos del acné, el cual está disminuido cuando prevalecen los factores promotores.
- Hiperproducción sebácea: la secreción grasa facial se considera una de las principales causas en el desarrollo del acné. La sustancia excretada por las glándulas sebáceas humanas está compuesta por triglicéridos, fracción mayoritaria y presuntamentente implicada en el desarrollo del acné, ceramidas, escualenos y una pequeña proporción de colesterol y éster de colesterol.
- Hiperqueratinización folicular (HF): se ha demostrado el aumento en la proliferación de los queratinocitos, pero los mecanismos por los que se produce se desconocen. La formación de comedones, lesiones fundamentales en este trastorno, es el resultado de la hiperproliferación de queratinocitos y del aumento de su adhesión celular, lo cual facilita su retención formando un tapón córneo en el ostium folicular y favoreciendo la acumulación de grasa.
- Colonización por Propionibacterium acnes: la presencia de esta bacteria induce y mantiene un estado inflamatorio perifolicular que contribuye a la patogenia del acné, lo que aún no está claro son las rutas inflamatorias que utiliza. Puesto que P. acnes actúa tanto en la fase inicial del acné como en la tardía, se considera una de las dianas terapéuticas más importantes.
- Inflamación dérmica periglandular: se ha demostrado que los cambios inmunes y la respuesta inflamatoria son procesos que ocurren previamente a la HF. La respuesta inflamatoria que se produce tiene un patrón similar a la hipersensibilidad retardada o tipo IV e implica a linfocitos y citocinas en una compleja cascada inflamatoria tanto autocrina como paracrina.
Algunos de los factores implicados en la cronicidad del acné son: hiperproducción de andrógenos, colonización del folículo pilosebáceo por P. acnes, antecedentes familiares, algunos subtipos de acné como el acné conglobata, el queloidal o la foliculitis decalvans.
Otros factores implicados en la patogenia del acné:
- Acné asociado a alteraciones endocrinas: se han implicado múltiples hormonas en el desarrollo del acné a través de la regulación de la glándula sebácea y su funcionamiento como andrógenos, estrógenos, hormona del crecimiento, insulina, factor de crecimiento insular-1 (IGF-1), corticotropina (CRF), hormona adrenocorticotropa (ACTH), melanocortina y glucocorticoides. Por tanto, enfermedades como el síndrome del ovario poliquístico (SOP), síndrome de Cushing, hiperplasia suprarrenal congénita, tumores secretores de andrógenos o acromegalia son algunos ejemplos de enfermedades sistémicas que cursan con acné. El acné grave y persistente en mujeres obliga a descartar alteraciones endocrinas.
- Acné asociado a fármacos: numerosos fármacos se han relacionado con la aparición de acné o erupciones acneiformes o bien con el empeoramiento del mismo. En los últimos años, algunos quimioterápicos se han relacionado con este proceso. Clínicamente, a diferencia del acné vulgar, estas erupciones se caracterizan por ser monomorfas, fundamentalmente a expensas de pápulas y pústulas dispuestas en cara y tronco. Clásicamente, la lesión principal del acné, es decir, el comedón, está ausente.
- Acné y dieta: las últimas investigaciones apuntan a que el elevado índice glucémico en las dietas, factor que tiene un papel fundamental en la patogenia de enfermedades cardiovasculares, obesidad o diabetes, empeora el acné. El elevado consumo de carbohidratos con un elevado índice glucémico favorece un estado de hiperinsulinismo que ejerce influencia en la regulación de la queratinización folicular, el desarrollo glandular y la secreción sebácea. Este estado de hiperinsulinemia estimula factores proinflamatorios como el factor de crecimiento insulínico (IGF-1) y activa el factor nuclear Fox-O1, ambos implicados en la cascada inflamatoria del acné.
Manifestaciones Clínicas del Acné
Clasificamos el acné en la edad pediátrica en: neonatal, infantil, prepuberal y puberal, en función de la edad de inicio del proceso.
La presentación clínica del acné vulgar es muy variada. Clásicamente se divide según la morfología y gravedad de las lesiones.
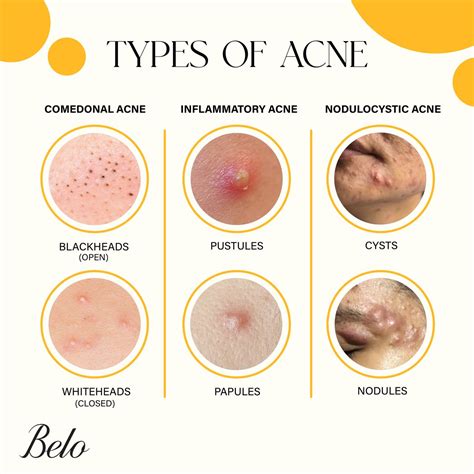
El comedón es la lesión precursora y definitoria del acné. Este puede dar lugar a lesiones inflamatorias y no inflamatorias simultáneamente, dando la característica polimorfa a esta entidad, que se presenta como un espectro continuo tanto en las manifestaciones clínicas como en el consecuente tratamiento.
- Lesiones no inflamatorias o comedones abiertos: son lesiones retencionales, en las que se aprecia dilatación del ostium folicular y retención de un material negruzco en su interior compuesto por queratina y ácidos grasos.
- Lesiones inflamatorias: comedones cerrados o macrocomedones, pústulas, pápulas, nódulos, quistes y fístulas. Tienen mayor tendencia a producir lesiones residuales. La mayoría de estas lesiones se concentran en el mentón y regiones malares. Las lesiones nódulo-quísticas (10%) representan el extremo más grave de esta entidad, son más resistentes al tratamiento y presentan mayor tendencia a producir desfiguración, cicatrización y desajustes psicológicos.
En marzo de 1990, la American Academy of Dermatology publicó una guía de consenso para la clasificación de la gravedad del acné, en 4 grados:
- Acné leve: presencia de comedones y escasas pápulas y/o pústulas.
- Acné moderado: presencia de comedones y múltiples pápulas y/o pústulas.
- Acné grave: múltiples pápulas y/o pústulas combinadas con nódulos.
- Acné muy grave: múltiples nódulos y quistes. Representa el extremo más grave y de mayor intensidad de la inflamación de esta enfermedad. Incluye el acné conglobata, el acné fulminans y el síndrome de tríada de oclusión folicular.
En los grupos de acné grave (3 y 4) incluimos aquellos casos leves o moderados que produzcan alteraciones en las relaciones sociales, laborales o afectivas de los pacientes o bien que tengan una pobre respuesta terapéutica. Así mismo, en este apartado incluimos la presencia o recurrencia de lesiones nodulares inflamatorias persistentes, aquellas que producen lesiones cicatriciales, lesiones fistulosas o productoras de drenaje purulento.

Acné en la Raza Negra
Debido al creciente número de pacientes de raza negra en nuestras consultas, hemos considerado oportuno hacer una breve reseña de las peculiaridades de este tipo de piel y de las manifestaciones clínicas del acné en estos pacientes para su adecuado tratamiento.
Los 2 principales motivos de consulta y que causan mayor estrés en estos pacientes son: las discromías, fundamentalmente la hiperpigmentación postinflamatoria (HPI) o hipopigmentación iatrogénica, y las lesiones cicatriciales, con tendencia a la formación de lesiones queloideas.
El tratamiento de estas secuelas y no del propio acné es lo que impulsa a muchos de estos pacientes a acudir a la consulta. La HPI es la característica clínica más distintiva en estos pacientes. Es más frecuente y más intensa en relación directamente proporcional al fototipo del paciente, es decir, más manifiesta cuanto más oscura es la piel. Este fenómeno se produce incluso en lesiones con escaso componente inflamatorio.
El correcto abordaje del acné en estos pacientes incluye un diagnóstico e instauración precoz del tratamiento para evitar secuelas, así como un balance entre la agresividad del tratamiento y el beneficio obtenido del mismo.
Los retinoides tópicos son la primera línea de tratamiento en las pieles negras, unidos a la aplicación de antibióticos tópicos como la eritromicina o la clindamicina para reducir los niveles de colonización por P. acnes. Se recomienda la utilización conjunta frente a la monoterapia.
Productos tópicos como la hidroquinona o el ácido acelaico pueden introducirse en la multiterapia del acné para evitar o mejorar la HPI. Así mismo, los peelings químicos superficiales, con ácido glicólico o ácido salicílico son efectivos y seguros en el tratamiento de las pieles oscuras.
Contrario a lo que pueda parecer, se recomienda el uso de fotoprotectores con un factor de protección solar (FPS) elevado (30-50+), no comedogénicos, para prevenir la HPI.
Diagnóstico Diferencial del Acné
El diagnóstico diferencial del acné vulgar incluye todas aquellas entidades clinicopatológicas cuyas manifestaciones clínicas presenten pápulas, pústulas, foliculitis, quistes o cicatrices.
El acné neonatal debe diferenciarse de todas aquellas entidades neonatales que cursan con pustulosis y/o elevación de andrógenos.
En las mujeres que presenten acné y otros signos de hiperandrogenismo deben descartarse alteraciones endocrinológicas.
Tratamiento del Acné
Los objetivos terapéuticos de esta entidad son: resolución de las lesiones existentes, prevención y corrección de las secuelas y evitar la aparición de nuevas lesiones.
El tratamiento del acné raramente está contraindicado. La instauración precoz del mismo está indicada en lesiones inflamatorias, siendo más agresivo el tratamiento cuanto más graves sean las lesiones.
Así mismo, el tratamiento precoz agresivo también está indicado en pacientes con historia familiar de acné grave, incluso si el acné que presenta el paciente es leve o moderado o bien si existe riesgo de morbilidad psicológica.
El tipo de tratamiento debe elegirse en función de la gravedad del acné, siendo la edad un factor no determinante, salvo en el uso de tetraciclinas, cuya dispensación está contraindicada en menores de 8 años y el uso de la isotretinoína que no está recomendado en menores de 12 años.
Los factores que debemos considerar ante la elección del tratamiento son los siguientes: extensión del área/s afectada/s (facial, espalda, etc.), gravedad del acné (leve, moderado, severo), tipo de lesiones (inflamatorias y/o no inflamatorias), presencia de secuelas (discromías, cicatrices, etc.), antecedentes familiares de acné grave.
Puesto que el acné es una enfermedad multifactorial, con variada expresividad clínica, el tratamiento consecuentemente está basado en la multiterapia, siendo por tanto la terapia combinada el tratamiento de elección en el abordaje de esta enfermedad.
En las numerosas guías clínicas y consensos publicados respecto al tratamiento del acné queda reflejado que el abordaje del tratamiento debe ser escalonado. Ha de iniciarse el tratamiento tópico siempre que sea posible, instaurarse tratamiento sistémico cuando sea necesario, limitando el uso de antibióticos orales o tópicos, siempre que podamos.
Es conveniente simultanear tratamiento tópico y oral siempre que sea tolerable por el paciente. No se recomienda utilizar tratamiento antibiótico tópico y oral concomitante estando contraindicado su uso si son de familias de antibióticos diferentes.
Tratamiento Tópico
El tratamiento tópico incluye productos de higiene, peróxido de benzoílo (PBO), retinoides tópicos (adapaleno, tazaroteno, isotretinoína), antibióticos (eritromicina, clindamicina, dapsona) y la combinación de ellos. Todos estos productos tienen indicación específica en pacientes mayores de 12 años, sin embargo, se utilizan del mismo modo en pacientes de menor edad (8-11 años) cuando son necesarios.
Estos tratamientos son irritantes y producen sequedad cutánea. Para minimizar estos efectos se recomienda gradualización en el tiempo de permanencia del producto sobre la piel y la utilización de productos hidratantes libres de grasa.
- Higiene: el objetivo de la higiene es desengrasar la piel y prepararla para obtener mayor tolerancia y efectividad en la aplicación del tratamiento. Se recomienda el lavado facial dos veces al día, que ha demostrado ser superior en efectividad frente a una aplicación diaria. Sin embargo, se debe evitar el uso de productos muy irritantes o astringentes que deterioren la barrera cutánea, limiten la aplicación del tratamiento o puedan exacerbar las lesiones de acné.
- Peróxido de benzoílo: es un potente agente antimicrobiano que reduce la concentración de P. acnes.