El Virus del Papiloma Humano (VPH) es una de las infecciones de transmisión sexual (ITS) más comunes en el mundo. Se estima que más del 80% de las personas sexualmente activas estarán expuestas al VPH en algún momento de su vida.
Aunque en la mayoría de los casos la infección es asintomática y se resuelve por sí sola, algunos tipos de VPH pueden tener consecuencias graves, como el cáncer cervical, anal y de pene. Es crucial entender los riesgos asociados al VPH, así como las opciones de prevención y tratamiento disponibles.

¿Qué es el VPH?
El VPH es un grupo de más de 200 virus relacionados. Los virus del papiloma humano (HPV) son un grupo de virus DNA que forman parte de la familia de los papillomaviridae. Son virus que se transmiten por contacto sexual por su gran apetencia por la piel y mucosas genital, anal y oral.
En la mayoría de los casos, el VPH no causa síntomas y se resuelve por sí mismo en un periodo de 1 a 2 años. Sin embargo, algunos tipos de VPH pueden causar verrugas genitales o lesiones precancerosas.
Tipos de VPH
- VPH de bajo riesgo: No están relacionados con lesiones cancerosas. Los HPV tipo 6 y 11, son considerados virus del papiloma humano de bajo riesgo. Su poder de producir cáncer es muy bajo o inexistente.
- VPH de alto riesgo: Están vinculados a diversos tipos de cáncer. Los virus de alto riesgo son los tipos: 16, 18, 26, 31, 33, 35, 39, 45, 51, 52, 53, 56, 58, 59, 66, 68, 69 , 70 ,73 y 82. Los virus tipos 16, 18. Que causan casi el 80% de los casos de cáncer cervical ( cuello uterino). El 16 también cáncer de cabeza y cuello. Los virus tipos, 31, 33, 45, 52 y 58.
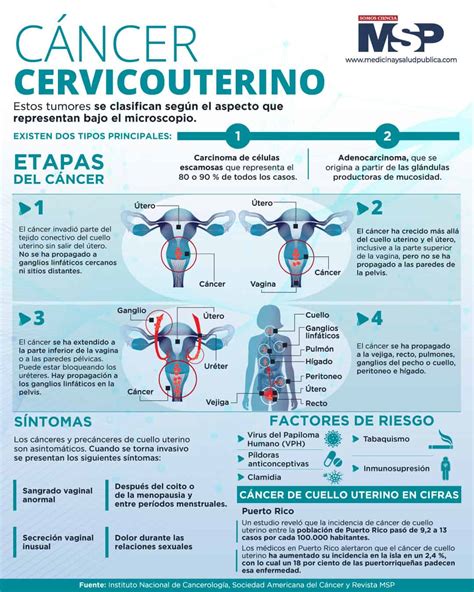
Transmisión del VPH
La transmisión del HPV se produce por contacto directo de mucosas de una persona que tiene la infección a otra que no. El VPH mucoso se transmite mayoritariamente mediante el contacto directo piel con piel durante el sexo vaginal, anal u oral.
Se estima que más de un 80% de las personas sexualmente activas contraerán la infección por VPH alguna vez en la vida. El Virus del Papiloma Humano (VPH) se transmite a través de las relaciones sexuales. Su incidencia es muy alta actualmente.
Factores de riesgo
- Comenzar la actividad sexual a edad temprana.
- No usar medidas de barrera como el preservativo. (Aunque la protección del preservativo es pequeña y con frecuencia no evita el contagio).
- Ausencia de circuncisión.
Es importante saber que la aparición de las verrugas no siempre es inmediata tras la infección. El periodo de incubación puede variar desde semanas hasta meses o incluso años, lo que dificulta determinar el momento exacto o la pareja de la que se contrajo la infección.
¿Cómo evitar el VPH? Te damos las claves
Síntomas del VPH
En muchos casos, el VPH no presenta síntomas visibles, lo que dificulta su detección. Sin embargo, algunos tipos de VPH pueden causar:
- Verrugas genitales: Pequeñas protuberancias o bultos de color carne, rosados o blanquecinos que aparecen en la piel o las mucosas de la zona genital y anal.
- Balanitis de repetición: Aparecen irritaciones en el prepucio y glande, con frecuencia tras relaciones sexuales. Aparecen y desaparecen.
- Papulosis Bowenoide: Lesiones en la piel que pueden ser precancerosas.
Es importante destacar que no todas las verrugas que aparecen en los genitales están producidas por el HPV. No siempre que se sufre una infección por estos dos virus aparecen los condilomas. En ocasiones, la infección por el virus del papiloma pasa desapercibida, lo que hace que se transmita con más facilidad.
Diagnóstico del VPH
Tanto hombres como mujeres pueden realizarse pruebas para determinar si son portadores del VPH. El VPH a menudo se diagnostica a través de un examen físico de las verrugas, si están presentes.
Pruebas diagnósticas
- Penescopia: Mediante la tinción con ácido acético. Se realiza en la misma consulta. Muchas veces ayuda a diagnosticar una infección por HPV que pasaba desapercibida. Cuando da positiva se puede valorar si hacer o no un PCR.
- PCR (reacción en cadena de polimerasa): El PCR se realiza pasando una torundita (palito con un algodón) por el pene y mandándolo a analizar a un laboratorio que practique técnicas de PCR. Se realiza en las misma consulta cuando es necesario. Es una prueba que sirve para saber que tipos de HPV tiene un paciente.
- Detección de biomarcadores de actividad oncogénica: Sirven para detectar el virus y las alteraciones del ciclo celular. Útiles en el diagnostico de lesiones de cuello uterino.
- Biopsia: No existe un tratamiento para erradicar el virus del papiloma humano y todos los esfuerzos se dirigen en la actualidad a la vacunación.
En el caso de los hombres, se puede realizar una PCR genital mediante una torunda sobre la mucosa genital para identificar la presencia del virus.
Tratamiento del VPH
En la mayoría de los casos, no es necesario un tratamiento específico para el VPH, ya que el sistema inmunológico puede eliminar el virus por sí solo. Sin embargo, para los casos de infecciones por VPH de alto riesgo que causan lesiones precancerosas, es esencial un seguimiento médico constante.
Para quitar las verrugas genitales, se aplicará un tratamiento químico (con medicamentos tópicos que tendrán efectividad entre 3 y 12 semanas desde la primera aplicación), crioterapia, láser, quirúrgico o una combinación de varios. Se optará por un método u otro según el caso particular de cada paciente y el criterio del doctor.
Opciones de tratamiento para condilomas acuminados
| Tipo de Tratamiento | Descripción | Ventajas | Consideraciones |
|---|---|---|---|
| Crioterapia | Aplicación de nitrógeno líquido para congelar y destruir las verrugas. | Procedimiento rápido en consulta, mínimamente invasivo. | Puede requerir varias sesiones. Molestias leves post-tratamiento. |
| Electrocoagulación | Uso de corriente eléctrica para quemar las verrugas. Se realiza bajo anestesia local. | Eficaz para verrugas más grandes o persistentes. | Requiere anestesia local. Posible formación de costras. |
| Láser CO2 | Utilización de un haz de luz láser para vaporizar las verrugas. | Preciso, útil para verrugas extensas o en zonas delicadas. | Suele requerir anestesia local. Mayor coste. |
| Escisión Quirúrgica | Extirpación de las verrugas mediante cirugía (corte con bisturí). | Eliminación inmediata de las verrugas. Permite análisis histológico. | Suele requerir anestesia local y puntos de sutura. Riesgo de cicatrices. |
| Tratamientos Tópicos (cremas) | Aplicación de cremas con medicamentos como Imiquimod o Podofilotoxina. | Autoadministración en casa. Menos invasivo. | Puede causar irritación local. Requiere paciencia y seguimiento médico. No apto para todas las localizaciones. |
Prevención del VPH
La prevención del VPH es clave para reducir los riesgos de cánceres relacionados con la infección.
Vacunación contra el VPH
La vacuna es altamente eficaz en la prevención de las infecciones por los tipos de VPH de alto riesgo, especialmente los VPH-16 y VPH-18, que son responsables de la mayoría de los casos de cáncer cervical. Los calendarios e indicaciones de vacunación varian de un país a otro y en España de una comunidad a otra.
En la actualidad hay una vacuna que lleva nueve tipos de estos virus. Los virus tipos 6, 11. Que comentábamos anteriormente son los responsables del 90% de los casos de las verrugas genitales. En principio nunca sabemos si una vacuna va a tener una efectividad del 100%.
Generalmente se acepta que para los jóvenes de 9 a 14 años, son necesarias tan solo dos dosis, separadas 6 meses una de otra. En cambio en las personas de 25 años a 45 años, la vacuna se debe administrar en tres dosis. En este caso la segunda dosis se pondrá a los dos meses y la última (la tercera) a los 4 meses de la segunda.
Efectos secundarios de las vacunas contra el VPH
- Las vacunas del virus del papiloma humano son seguras. Se han probado ya en millones de personas.
- Desmayos en jóvenes (como con cualquier vacuna).
- Dolor de cabeza.
- Náuseas.
- Alergia.
Otras medidas preventivas
- Uso consistente y correcto del preservativo.
- Prácticas sexuales seguras.
- Revisiones ginecológicas regulares.
