La cicatriz queloide es una condición frecuente que se presenta tras cualquier tipo de herida o inflamación en la piel de individuos predispuestos. Los fototipos oscuros se ven afectados hasta 15 veces más y la edad más común va desde los 10 a los 30 años. Pueden desarrollarse en cualquier parte del cuerpo, siendo los pabellones auriculares uno de los sitios más comunes.
Clínicamente, se manifiesta como una cicatriz elevada, eucrómica, eritematosa o violácea, acompañada de prurito, hipersensibilidad, limitación funcional o problemas psicológicos por el compromiso cosmético. Suelen recidivar después del tratamiento y no presentan resolución espontánea.
Los queloides se caracterizan por la producción excesiva de colágeno tipo 1, tipo 3 y fibronectina por los fibroblastos, resultando en una cicatriz que se extiende más allá de los bordes de la herida. En la piel normal, las fibras de colágeno se distribuyen de forma paralela a la superficie del epitelio, mientras que en las cicatrices queloides están orientadas al azar y desordenadas.
A nivel molecular, la fase de contracción normal de una cicatriz está mediada por factores de crecimiento como el factor de crecimiento transformante-β1 (TGF-β1), el factor de crecimiento derivado de plaquetas (PDGF) y el factor de crecimiento de fibroblastos básico (bFGF). Cuando existe una desregulación de estos factores, se desencadena una cicatrización aberrante mediada por el aumento en la producción del TGF-β1 que promueve la síntesis de colágeno y la disminución del factor de crecimiento de bFGF que es mitogénico e inhibe la síntesis de colágeno, dando lugar a la formación de cicatrices queloides.
El tratamiento de cicatrices queloides es un reto para el dermatólogo por su alta tasa de recidiva, pobre respuesta al tratamiento y efectos adversos de los mismos. Se ha reportado recidiva hasta 100% de queloides tratados con monoterapia y hasta 50% en tratamientos combinados. Existen varias alternativas para su tratamiento, sin embargo, no se ha demostrado efectividad de ninguna en todos los casos. La terapia combinada parece ser la más efectiva hasta el momento.
Estudios in vitro han demostrado que el láser CO2 actúa sobre los fibroblastos estimulando el factor de crecimiento de bFGF e inhibiendo el TGF- β1, lo cual conduce a la cicatrización normal de una herida y, por lo tanto, es de utilidad en el tratamiento de cicatrices queloides. Al comparar la herida quirúrgica creada por la radiación del láser CO2 se observa una clara diferencia con la herida quirúrgica producida por un bisturí. El láser provoca una vaporización con daño mínimo del tejido adyacente, forma un coágulo de proteínas desnaturalizadas y dolor mínimo para el paciente.
La principal desventaja de la escisión quirúrgica con láser CO2 es el tiempo de recuperación mayor que se requiere comparado con el tiempo necesario en la cirugía convencional. Estos datos sugieren que el tratamiento con láser CO2 en queloides podría generar menos efectos adversos que otras terapias.
La evidencia que existe hasta el momento sobre la extirpación de queloides en el pabellón auricular con láser CO2 es limitada y con resultados dispares para la prevención de recidivas en comparación con otros tratamientos, por lo que no contamos con datos que ratifiquen o descarten dicho tratamiento.
El objetivo de este artículo es determinar los efectos clínicos y efectos adversos inmediatos y a largo plazo del tratamiento escisional con láser CO2 en queloides de pabellón auricular, con el fin de aportar más información sobre este abordaje.
Láser Co2 en cicatriz de lipectomia o cesárea.
Materiales y Métodos
Se realizó un análisis retrospectivo de historias clínicas y registros fotográficos de 15 pacientes con queloides en el pabellón auricular tratados con láser CO2, durante un periodo de 3 años, de enero de 2020 a enero de 2023, en el Centro Dermatológico de Láser y Cirugía Visión y Piel. Los datos de los pacientes se obtuvieron en los registros informáticos del centro.
Los criterios de inclusión fueron: pacientes diagnosticados de cicatriz queloide en el pabellón auricular, mayores de 18 años y que no hubieran recibido tratamiento con láser de CO2 previamente. Fueron excluidos las pacientes embarazadas o en periodo de lactancia y quienes habían recibido tratamiento con otro tipo láser en el queloide.
Todos los pacientes fueron tratados con el láser de CO2 10.600 nm (DEKA modelo SmartXide Touch® Italia), con modo continuo a 10 W, para la exéresis del queloide. Se realizó una sola sesión de escisión quirúrgica con láser CO2 en 14 queloides y solo uno requirió de una segunda sesión debido a su mayor tamaño. Previamente se colocó anestesia local con 1 cc de lidocaína al 1%.
Inmediatamente después al láser de CO2 se aplicó crema a base de resveratrol, sulfato de cobre, centella asiática, ácido hialurónico y glicerina 3 veces al día hasta la caída de la costra. Se realizó un seguimiento fotográfico de control de cada caso a la semana, a las 2 semanas, al primer mes, a los 3 meses, a los 6 meses y al año.
Para la terapia combinada del queloide y a partir del primer mes, se realizaron infiltraciones en el área tratada con 5-fluorouracilo 500 mg/10 ml, triamcinolona 50 mg/5 ml y lidocaína al 1%, mismas que continuaron con una frecuencia mensual. En los casos con antecedente de tratamiento previo refractario, se realizaron infiltraciones con mitomicina C, 20 mg.
Para la evaluación clínica de los efectos adversos posláser, se analizaron las fotografías de cada paciente en el período de seguimiento descrito, observando la intensidad del eritema, edema, costra y discromía residuales. El grado de intensidad fue valorado por los autores con una escala propia asignando los siguientes valores: 0 = ausente; 1 = <30% de intensidad; 2 = 31-70% de intensidad; y 3 = >71% de intensidad. Los resultados fueron expresados en medias y tabulados para cada periodo de tiempo.
Se obtuvo el consentimiento informado por escrito de todos los pacientes.
Resultados
Seis de los 15 pacientes completaron el seguimiento al año tras el tratamiento con láser de CO2. El 80% (12) fueron mujeres y el 20% (3) fueron hombres. La media de edad fue de 26 años (SD ± 11,20). La mayoría de los pacientes correspondieron a fototipo de piel IV 66,66% (10). La media de años de evolución del queloide fue de 7,77 años (SD ± 3,55). El 40% (6) presentaron antecedente de tratamiento previo y 60% (9) no realizó ningún tratamiento. Los queloides se localizaron en el lóbulo y hélix causados por perforaciones por aretes, exceptuando uno localizado en la región retroauricular, secundario a otoplastía. Siete queloides recibieron infiltraciones con 5-fluorouracilo 500 mg/10 ml, triamcinolona 50 mg/5 ml y lidocaína al 1%, 8 con mitomicina C 20 mg.
En todos los casos se observaron eritema y edema de leve a moderado durante la primera semana, estos disminuyeron durante la segunda semana hasta finalmente resolverse al mes. La costra moderada se observó durante la primera y segunda semana, al mes la costra no estaba presente en ningún caso. En cuanto a la discromía fue leve durante la primera y segunda semana; en un caso persistió leve hasta los 6 meses y en otro caso hasta el año de seguimiento. No se encontró recidiva en ninguno de los casos.
Los resultados del análisis de intensidad se muestran en la siguiente tabla:
| Efecto Adverso | Semana 1 | Semana 2 | Mes 1 | Mes 3 | Mes 6 | Año 1 |
|---|---|---|---|---|---|---|
| Eritema | Leve a Moderado | Disminución | Resuelto | - | - | - |
| Edema | Leve a Moderado | Disminución | Resuelto | - | - | - |
| Costra | Moderada | Moderada | Ausente | - | - | - |
| Discromía | Leve | Leve | - | - | Leve (1 caso) | Leve (1 caso) |
Figura 1. Ejemplo de tratamiento con láser CO2 en queloide del lóbulo auricular.
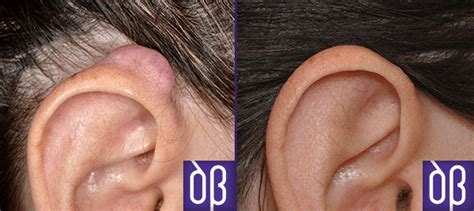
Figura 2. Resultado a largo plazo después del tratamiento.

Discusión
En esta serie de casos, los efectos adversos posteriores a la escisión quirúrgica con láser CO2 de queloides en el pabellón auricular fueron leves a moderados, sin casos graves. Se presentaron con mayor grado de intensidad durante las primeras semanas, resolviéndose al mes del tratamiento en la mayoría de los casos. La vaporización y coagulación limitada del tejido ocasionada por la radiación del láser de CO2 permite eliminar el tejido fibrótico del queloide sin dañar el tejido adyacente. Esto explicaría la baja intensidad de los efectos adversos posterior al láser que presentaron los pacientes.
En un estudio realizado en 50 pacientes se evaluaron los efectos clínicos posteriores a la terapia con láser CO2 en queloides, valorando la intensidad de los mismos efectos adversos que observamos en nuestro estudio. En todos los casos se observó una mayor intensidad de estos durante las 2 primeras semanas y una disminución o ausencia de efectos adversos para la sexta semana, al igual que en nuestra serie de casos. Al año del seguimiento no se comunicaron efectos adversos.
Clínicamente observamos que durante el seguimiento ningún paciente presento recidivas, sin embargo, solo 6 pacientes completaron el año de seguimiento en nuestro estudio; siendo una de las limitaciones de nuestra serie de casos, así como también el tamaño reducido de la muestra, ya que una muestra más amplia probablemente habría arrojado más datos sobre este tipo de tratamiento. Por otro lado, algunos casos tenían el antecedente de haber recibido tratamiento previo, por lo tanto, la mejoría observada en estas lesiones podría ser el efecto compuesto del tratamiento anterior. Por último la falta de seguimiento a largo plazo, ya que algunos pacientes se perdieron durante los controles, en consecuencia, alguna de las lesiones podría haber recidivado tras la finalización de este estudio.
Como se ha mencionado previamente, el láser CO2 tiene propiedades moleculares que intervienen en la regulación de los factores de crecimiento alterados en la cicatriz queloide, lo cual podría explicar que en los queloides tratados con este tipo de láser se retrase el tiempo para su recidiva o mejor aún, se evite.
Scrimalli et al. estudiaron 6 queloides en el pabellón auricular a los cuales se realizó escisión por cirugía convencional y posteriormente 6 sesiones de láser CO2 en el área previa del queloide. Todos los casos fueron seguidos durante un año sin presentar recidiva ni efectos adversos como púrpura, prurito o discromía. Así mismo se realizó un estudio en 50 pacientes con cicatrices hipertróficas y queloides distribuidos en 2 grupos; al primer grupo se le trató con láser CO2 e infiltraciones con triamcinolona al 1%, mientras que al segundo grupo se le trató únicamente con infiltraciones con triamcinolona al 1%. Los autores observaron un mayor porcentaje de mejoría en la discromía, hipertrofia y textura de las lesiones en los pacientes tratados con terapia combinada.
La evidencia actual sobre el tratamiento de queloides con láser CO2 es limitada y con resultados variables. Así lo demostraron Stern et al., quienes compararon la escisión de queloides de pabellón auricular con láser CO2 versus la escisión por cirugía convencional y encontraron que en ambos casos se produjo recidiva entre los 8 meses y 2 años de seguimiento.
Consideramos que la terapia combinada continúa siendo de elección en el tratamiento de queloides. En caso de utilizar sistemas ablativos como el láser CO2, se debe asociar a otro tipo de tratamiento que estabilice las lesiones.
Además del tratamiento con láser CO2, existen otras opciones terapéuticas para las cicatrices queloides, incluyendo:
- Inyección con medicamento: Se utiliza sobre todo en queloides más pequeños con la intención de la reducción de su grosor y mediante la inyección cortisona u otros esteroides.
- Congelación de la cicatriz queloide (crioterapia): Las queloides más pequeñas pueden reducirse o congelarse mediante el nitrógeno líquido.
- Radioterapia: Los rayos X de baja frecuencia aplicados después de la extirpación por cirugía pueden ayudar a la reducción de una queloide o minimizar el tejido cicatricial.
Es fundamental tener cuidado con las heridas, manteniéndolas húmedas y limpias, lavando el área afectada con agua y jabón y aplicando una fina capa de vaselina. La protección de la piel también es clave para evitar lesiones, siendo recomendable evitar perforaciones, tatuajes o cirugías electivas.