Las úlceras por presión (UPP) constituyen un importante problema de salud que afecta a todos los sistemas sanitarios desarrollados. En España tienen un considerable impacto epidemiológico, tanto por su prevalencia (que los datos del año 2005 estiman en 8,91% en hospitales y 9,11% en centros de Atención Primaria y en un 13% en residencias geriátricas), como por su mortalidad. Existe un amplio grado de consenso entre las asociaciones científicas que consideran que la prevención constituye el método más eficiente de abordar el problema de las UPP.
Habitualmente, se consideran cuatro grandes áreas en la aplicación de medidas de prevención:
- Valoración del riesgo de desarrollar una UPP.
- Cuidados de la piel.
- Reducción de la presión: con medidas generales, mediante el uso de superficies especiales de manejo de la presión, y locales, mediante apósito y otros materiales específicos.
- Educación.
La valoración del riesgo que tiene un paciente para desarrollar UPP es, por tanto, un aspecto clave en la prevención. Las guías de práctica clínica recomiendan realizar una valoración del riesgo en todas las personas en su primer contacto con el sistema sanitario, tanto en hospitales, en centros geriátricos o en pacientes atendidos en sus domicilios. El objetivo de la valoración del riesgo es la identificación de los individuos que necesitan medidas de prevención y la identificación de los factores específicos que los ponen en situación de riesgo.
Sin embargo, no existe un consenso claro entre los expertos y los profesionales sobre la mejor forma de realizar esta valoración del riesgo de UPP. Algunas de las guías de práctica clínica más antiguas consideran como fundamental el juicio clínico de las enfermeras y sitúan el uso de escalas de valoración como un complemento; mientras, otras investigaciones recientes concluyen que varias de las escalas validadas pueden ser una alternativa mejor que el juicio clínico, sobre todo cuando se trata de enfermeras no expertas.
Cómo Prevenir y Tratar las ÚLCERAS POR PRESIÓN: Guía COMPLETA para Cuidadores
Estado Actual del Conocimiento
Una escala de valoración del riesgo de desarrollar UPP (EVRUPP) sería, por tanto, un instrumento que establece una puntuación en función de una serie de parámetros considerados como factores de riesgo.
Objetivos de la Aplicación de una Escala de Valoración del Riesgo de UPP
- Identificar de forma precoz a los pacientes que pueden presentar UPP en base a la presencia de factores de riesgo.
- Proporcionar un criterio objetivo para la aplicación de medidas preventivas en función del nivel de riesgo.
- Clasificar a los pacientes en función del grado de riesgo, con fines de estudios epidemiológicos y/o de efectividad.
Además, una revisión reciente encuentra cinco ventajas adicionales al uso de escalas de valoración del riesgo:
- Asegura la asignación eficiente y efectiva de recursos preventivos limitados.
- Sirve de soporte de las decisiones clínicas.
- Permite el ajuste de casos, en función del riesgo en estudios epidemiológicos.
- Facilita el desarrollo de protocolos de valoración del riesgo.
- Sirve como prueba en casos de litigios.
La primera escala de valoración del riesgo de desarrollar una UPP descrita en la literatura fue expuesta en 1962 por Doreen Norton, junto con McLaren y Exton-Smith en el curso de una investigación sobre pacientes geriátricos. De la Escala de Norton se han derivado múltiples escalas (Gosnell, Ek, Nova, EMINA, etc.), aunque otras autoras han utilizado diferentes criterios para desarrollar sus escalas, como Waterlow, Cubbin-Jackson, etc. Especialmente importante en este aspecto han sido Barbara Braden que, junto con Nancy Bergmstrom, desarrolló su escala a través de un esquema conceptual en el que reseñaron, ordenaron y relacionaron los conocimientos existentes sobre las UPP, lo que les permitió definir las bases de una EVRUPP.
Esto ha permitido a diferentes autores describir los requisitos que debe reunir la escala ideal o, lo que es igual, los criterios exigibles a una EVRUPP y, por tanto, los mínimos necesarios para evaluar y validar una escala. Estos criterios serían:
- Alta sensibilidad: definida como la habilidad de un test o escala para identificar correctamente a los pacientes que tienen la enfermedad o condición entre todos los de riesgo.
- Alta especificidad: definida como la habilidad del test o escala para identificar correctamente a los pacientes que no tienen la enfermedad o condición entre los que no son de riesgo.
- Buen valor predictivo: tanto positivo, entendido como cuántos de los pacientes con úlcera han sido catalogados de riesgo entre el total que la desarrollan, como negativo, entendido como cuántos pacientes sin úlcera han sido catalogados sin riesgo entre el total de los que no la han desarrollado.
- Ser fácil de usar.
- Que presente criterios claros y definidos que eviten al máximo la variabilidad entre interobservadores.
- Aplicable en los diferentes contextos asistenciales.
La validación de un instrumento, en este caso una escala, permite demostrar que realmente está midiendo aquello para lo que se construyó. Por tanto, al haber definido una escala como un instrumento que permite identificar a los pacientes con riesgo de desarrollar UPP, es preciso validarlas, para poder determinar si realmente son eficaces o no para prevenir el desarrollo de estas lesiones. Como norma general, se considera que una escala está validada cuando tiene dos o más trabajos que demuestran su eficacia.
Además de los parámetros anteriormente indicados (sensibilidad, especificidad, valor predictivo positivo y negativo), algunos autores han descrito la necesidad de determinar otros factores para considerar realmente válida a una escala. Estos otros factores serían:
- Eficacia o porcentaje correcto: mide la proporción de verdaderos positivos y verdaderos negativos entre el total de pacientes, es decir, la suma de pacientes correctamente clasificados.
- Área bajo la curva ROC (AUC): la curva ROC (Receiver-Operator Curve) es un gráfico que se obtiene representando en ordenadas los valores de sensibilidad (sens) y en abcisas la inversa de la especificidad (1-espec) para todos los posibles puntos de corte de una escala. Se calcula el área que queda comprendida bajo la curva así formada, de forma que un valor de AUC de 1 indica una perfecta sensibilidad y especificidad de la escala, mientras que un valor de 0,5 indica que la escala carece de sensibilidad diagnóstica.
Además es importante que los autores de la validación aporten los indicadores de riesgo, fundamentalmente:
- Odds ratio o razón de ventajas: mide el cociente entre la posibilidad (ODD) de tener la enfermedad (UPP) entre los pacientes expuestos (con riesgo) y la posibilidad de tener la enfermedad entre los pacientes no expuestos (sin riesgo). Una odds ratio (OR) igual a 1 indica ausencia de efecto; mientras que OR > 1 indica un aumento del riesgo de UPP entre los pacientes expuestos, es decir, con riesgo según la EVRUPP considerada.
- Intervalo de confianza del 95%: proporciona un rango de valores de un indicador obtenido a partir de una muestra cuando se considera el conjunto de posible de muestras obtenibles de la población de partida. Es una medida de grado de incertidumbre de un indicador. Si el intervalo de confianza incluye el valor 1, la odds ratio no sería significativa, pues no habría garantías de que las diferencias no se deberían al azar.
Escalas Validadas
Hasta la fecha, han sido descritas en la literatura 22 EVRUPP y el número sigue creciendo, pues se continúan desarrollando y proponiendo nuevas escalas. Entre este conjunto de escalas, se pueden encontrar algunas para uso general en cualquier contexto asistencial y otras destinadas a pacientes o contextos específicos -cuidados críticos, pediatría, atención domiciliaria-. Sin embargo, la mayoría de ellas no han sido sometidas a un proceso de validación adecuado, por lo que no hay garantías sobre su validez. Estos dos factores -muchas escalas y falta de validación- contribuyen a la confusión que se ha creado con respecto a su uso en la práctica clínica, aunque varias revisiones sistemáticas han venido a arrojar luz sobre el tema en los últimos años.
A continuación realizamos un repaso de las escalas de valoración del riesgo validadas hasta la fecha.
Escala de Norton
Como ya se ha mencionado, es la primera EVRUPP descrita en la literatura, y fue desarrollada en 1962 por Norton, McLaren y Exton-Smith en el curso de una investigación sobre pacientes geriátricos. A partir de esa fecha la Escala de Norton ha alcanzado una importante difusión en todo el mundo. Esta escala considera cinco parámetros: estado mental, incontinencia, movilidad, actividad y estado físico y es una escala negativa, de forma que una menor puntuación indica mayor riesgo. En su formulación original, su puntuación de corte eran los 14, aunque posteriormente, en 1987, Norton propuso modificar el punto de corte situándolo en 16.
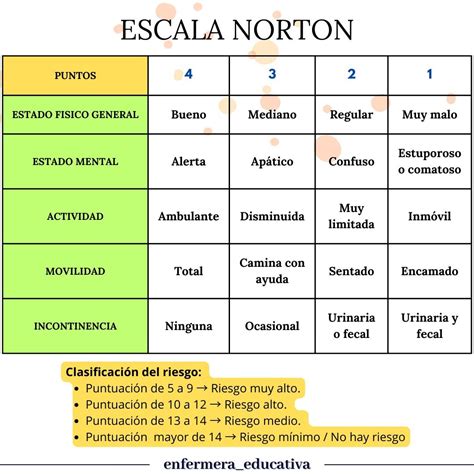
Ejemplo de la Escala de Norton
Escala de Waterlow
Esta escala fue desarrollada en Inglaterra, en 1985, a partir de un estudio de prevalencia de UPP, en el que se encontró que la Escala de Norton no clasificaba en el grupo de riesgo a muchos pacientes que finalmente presentaban úlceras. Tras revisar los factores que intervienen en la etiología y la patogénesis de las UPP, Waterlow presentó una escala con seis subescalas (relación talla/peso, continencia, aspecto de la piel, movilidad, edad/sexo, apetito) y cuatro categorías de otros factores de riesgo (malnutrición tisular, déficit neurológico, cirugía y medicación).
Escala de Braden
La Escala de Braden fue desarrollada en 1985 en EE.UU., en el contexto de un proyecto de investigación en centros sociosanitarios, como intento de dar respuesta a algunas de las limitaciones de la Escala de Norton. Barbara Braden y Nancy Bergstrom desarrollaron su escala a través de un esquema conceptual en el que reseñaron, ordenaron y relacionaron los conocimientos existentes sobre UPP, lo que les permitió definir las bases de una EVRUPP. La Escala de Braden consta de seis subescalas: percepción sensorial, exposición de la piel a la humedad, actividad física, movilidad, nutrición, roce y peligro de lesiones cutáneas, con una definición exacta de lo que se debe interpretar en cada uno de los apartados de estos subíndices. Los tres primeros subíndices miden factores relacionados con la exposición a la presión intensa y prolongada, mientras que los otros tres están en relación con la tolerancia de los tejidos a la misma.
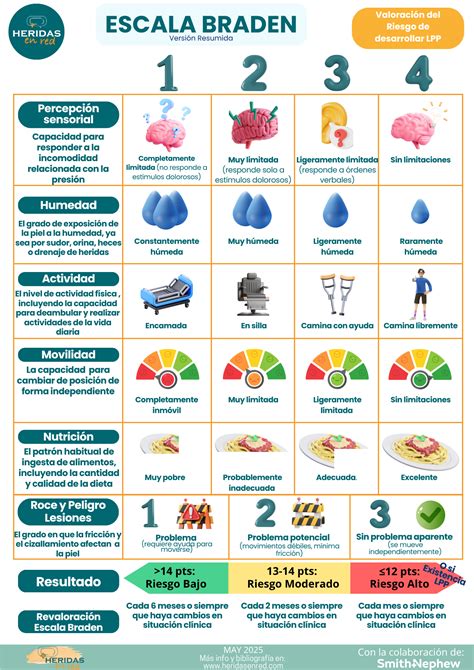
Ejemplo de la Escala de Braden
A continuación se detallan los criterios de valoración de la escala de Braden:
Percepción Sensorial
- 1- Completamente limitada.
- 2- Muy limitada. Reacciona sólo ante estímulos dolorosos.
- 3- Ligeramente limitada.
- 4- Sin limitaciones. Responde a órdenes verbales.
Humedad
- 1- Constantemente húmeda. sudoración, orina, etc.
- 2- A menudo húmeda. La piel está a menudo, pero no siempre, húmeda.
- 3- Ocasionalmente húmeda.
- 4- Raramente húmeda. La piel está generalmente seca.
Actividad
- 1- Encamado/a.
- 2- En silla. Paciente que no puede andar o con deambulación muy limitada.
- 3- Deambula ocasionalmente. para distancias muy cortas.
- 4- Deambula frecuentemente.
Movilidad
- 1- Completamente inmóvil.
- 2- Muy limitada.
- 3- Ligeramente limitada.
- 4- Sin limitaciones.
Nutrición
- 1- Muy pobre. Nunca ingiere una comida completa. cualquier alimento que se le ofrezca. proteico (carne o productos lácteos). Bebe pocos líquidos.
- 2- Probablemente inadecuada. solo la mitad de los alimentos que se le ofrecen. de carne o productos lácteos por día.
- 3- Adecuada. Toma más de la mitad de la mayoría de las comidas. servicios al día de proteínas (carne o productos lácteos).
- 4- Excelente. Ingiere la mayor parte de cada comida. Nunca rehúsa una comida. come un total de cuatro o más servicios de carne y/o productos lácteos. entre horas.
Fricción y Peligro de Lesiones
- 1- Problema. Requiere de moderada y máxima asistencia para ser movido. reposicionamientos con máxima ayuda.
- 2- Problema potencial. Se mueve muy débilmente o requiere de mínima asistencia. sujeción u otros objetos.
- 3- No existe problema aparente. suficiente fuerza muscular para levantarse completamente cuando se mueve.
Escala EMINA
Es una escala elaborada y validada por el grupo de enfermería del Instituto Catalán de la Salud para el seguimiento de las UPP. Contempla cinco factores de riesgo: estado mental, movilidad, incontinencia, nutrición y actividad, puntuados de 0 a 3 cada uno de ellos. Con la primera letra de cada factor se le ha dado nombre a la escala (EMINA). Al igual que la Escala de Braden tiene una buena definición operativa de términos, lo que hace que disminuya la variabilidad entre interobservadores. Las autoras definen su punto de corte en cuatro, aunque otras investigaciones sugieren que, para hospitales de media estancia, el punto de corte debería ser de cinco.
Escala de Cubbin-Jackson
Se trata de una EVRUPP desarrollada de forma específica para pacientes críticos. Consta de 10 parámetros en total que puntúan de uno a cuatro (edad, peso, estado de la piel, estado mental, movilidad, estado hemodinámica, respiración, nutrición, incontinencia e higiene). Se trata de una escala compleja, difícil de utilizar.