El melanoma es un tumor maligno que se origina en los melanocitos, células encargadas de producir melanina. A pesar de su elevada incidencia, la mortalidad se ha estabilizado en los últimos años gracias a las campañas de detección temprana, precocidad quirúrgica y a la mejoría de la supervivencia con los nuevos tratamientos en fase metastásica.
El melanoma puede diseminarse tanto por vía linfática como por vía sanguínea y suele asentar sobre piel normal. Cuando aparece sobre un nevo, los criterios mayores que nos deben hacer sospechar el diagnóstico de melanoma son el cambio de tamaño, la forma irregular de la lesión y la pigmentación desigual.

Melanoma cutáneo. Fase de crecimiento horizontal.
Hoy día, una gran parte de la población conoce que cuando un «lunar» sufre algún cambio se debe acudir al médico. Esto ha hecho que las consultas por nevos signifiquen actualmente alrededor de un 10% del total de las cerca de 30 consultas que un dermatólogo realiza en nuestros hospitales a diario.
Epidemiología del Melanoma
Desde principios de los años sesenta se ha detectado un incremento sostenido de la incidencia del melanoma, entre un 3 y un 7% anual en muchos países occidentales, y es el tumor que ha sufrido un mayor incremento en el pasado decenio, junto con el cáncer de mama y el de pulmón en la mujer.
Se calcula que durante el año 2000 se produjeron en el mundo desarrollado unos 100.000 casos nuevos, un 7-8% de todos los cánceres, aunque la cifra varía de un país a otro. Las mayores tasas se encuentran entre los pacientes de raza blanca de Australia y Nueva Zelanda, donde ha alcanzado proporciones epidémicas, ya que es el cuarto tumor en frecuencia en el varón (50 casos por 100.000 habitantes/año) y el tercero en la mujer (37/100.000 habitantes/año).
En algunos países, la incidencia y la tasa de mortalidad empiezan a disminuir o se han estabilizado, probablemente gracias a las campañas sanitarias de prevención del cáncer cutáneo, como la de Australia, que ha conseguido concienciar a la población para que reduzca la exposición solar, use ropas menos escotadas y se aplique fotoprotectores.
En Europa, el hecho de que los habitantes del norte tengan una mayor tasa de melanomas que los que viven en el sur puede explicarse por el papel fotoprotector de la melanina. En nuestro país, algunos cálculos teóricos sitúan la tasa entre 7 y 8 casos por 100.000 habitantes, según las áreas geográficas, lo que coloca al melanoma en el octavo lugar entre los cánceres más frecuentes.
Aunque la frecuencia del melanoma no es tan alta como la del cáncer de pulmón, de mama y de colon, una ventaja fundamental es que una simple inspección visual, barata, sencilla e indolora, realizada por una persona experimentada, es capaz de facilitar un diagnóstico precoz y mejorar el pronóstico. Los equipos de atención primaria tienen la responsabilidad de aumentar el conocimiento público del melanoma.

Melanoma cutáneo. Fase de crecimiento nodular.
Factores de Riesgo del Melanoma
El riesgo de aparición del melanoma está relacionado de forma directa con la exposición solar, pero también influyen factores personales como el tipo de piel, factores epidemiológicos, lesiones precursoras y aspectos genéticos. A pesar de que no está completamente demostrado, existen múltiples evidencias sobre el papel fundamental de la radiación ultravioleta (UV) en el desarrollo de al menos dos tercios del total de melanomas.
Se ha comprobado que existe una relación estadísticamente significativa entre melanoma y exposición solar intermitente (odds ratio [OR] = 1,71), sobre todo si se acompaña de quemadura solar (OR = 1,91), y que la incidencia y la mortalidad por melanoma son mayores en áreas cercanas al ecuador, donde la intensidad de la radiación UV es mayor.
El riesgo de desarrollar melanoma es superior en pacientes de piel blanca, de origen nórdico o celta, y es menor entre los indígenas de Asia, África y Sudamérica y en los pacientes morenos de la región mediterránea. El peligro es mayor cuando la radiación UV interacciona con un fenotipo determinado genéticamente, que se caracteriza por tener la piel clara, quemarse fácilmente (fototipos I y II) y ser portador de múltiples nevos, en especial si son atípicos.
La principal función de los fotoprotectores debería ser evitar el paso de la radiación UV nociva, aunque hoy día se emplean mayoritariamente para facilitar los baños de sol («ponerse moreno sin quemarse») y para alargar las horas de ocio en actividades deportivas al aire libre. Recientemente se ha demostrado su efectividad en la prevención de los carcinomas cutáneos y las lesiones precancerosas, pero todavía no existe suficiente evidencia sobre su papel protector en la prevención del melanoma.
Con los datos de que disponemos podemos afirmar que con las conductas de fotoprotección recomendadas por la Academia Española de Dermatología probablemente se consiga reducir la tasa de melanomas. Gallagher et al han demostrado que el uso regular de fotoprotectores en niños puede actuar como agente quimiopreventivo, ya que desarrollan un menor número de nevos.
Ahora bien, las campañas deberían incidir mucho más en la necesidad de reducir la exposición a la radiación ultravioleta más que al uso de fotoprotectores, ya que éstos proporcionan una falsa sensación de seguridad y permiten que nos expongamos durante más horas a la radiación UV al evitar la quemadura solar.
¿Qué se debe hacer con un paciente con nevos displásicos?
Cuando un nevo con una parte macular tiene el borde irregular o mal definido, una pigmentación desigual con varios tonos de marrón y con zonas eritematosas, una cierta asimetría y un tamaño mayor de 5 mm, se denomina displásico o atípico. Las diferencias con el melanoma son sutiles, pero en éste, estas características son más acentuadas y, además, es una lesión cambiante en pocos meses. Podemos comparar ambos tipos de lesiones en el atlas de nuestra página web (www.dermatoweb.com).
Al inicio se dijo que los nevos atípicos eran lesiones precursoras de melanoma y se llegó a recomendar su extirpación profiláctica. Dado que su grado de malignización es bajo, hoy día son consideradas marcadores de alto riesgo de melanoma.
Hablamos de síndrome del nevo displásico con melanoma familiar en las familias en las que se ha presentado un melanoma en uno o más familiares de primer o segundo grado y en las que varios de sus miembros son portadores de más de 50 nevos, algunos con características atípicas desde el punto de vista clínico e histopatológico.
El manejo de los pacientes con nevos displásicos requiere un seguimiento regular; se debe fotografiar toda la superficie corporal por sectores y biopsiar las lesiones sospechosas, con el fin de detectar melanoma precozmente. Además, se les debe enseñar los signos de alarma de una lesión pigmentada y recomendar de manera especial las medidas de fotoprotección. Los casos esporádicos se revisan una vez al año, pero en los pacientes con síndrome del nevo displásico con melanoma familiar, que desarrollarán melanoma con mucha probabilidad, el seguimiento debe realizarse de por vida.
En algunas circunstancias es preferible extirpar los nevos atípicos, como en el caso de que el paciente no acuda a los controles ni se haga los autoexámenes, o si el número de nevos displásicos es escaso o se localiza en áreas de difícil control (periné, cuero cabelludo, planta de los pies).
En lo que sí coincide la mayoría de los expertos es en que estos nevos no deben electrocoagularse ni ser tratados mediante láser, ya que en este caso no se podría realizar estudio anatomopatológico, ni debe realizarse su extirpación por afeitado porque quedan melanocitos en la dermis inferior que podrían malignizar.

Nevo atípico.
¿Qué hay que hacer con un paciente cuando sospechamos que tiene un melanoma?
Si el índice de sospecha es elevado se recomienda la extirpación de la lesión con un margen lateral de 3-5 mm y en profundidad hasta la grasa subcutánea, con el fin de que la pieza pueda ser examinada en su totalidad y medida por un patólogo experto. Si la sospecha no es muy alta o la lesión es muy grande, podemos realizar una biopsia incisional, que no modifica la supervivencia. Con ello se consigue la confirmación diagnóstica y se puede programar el tratamiento definitivo según el grosor de Breslow. Como hemos mencionado, una lesión sospechosa nunca debe ser electrocoagulada ni tratada con láser, ni tampoco extirpada mediante afeitado.
En la historia clínica debe quedar reflejada la localización de la lesión, su tamaño, si ha aumentado o cambiado de color o de forma en los últimos meses y si produce prurito o sangrado. Asimismo, se deben describir su forma, las características del borde y la existencia o no de ulceración y/o policromía.
Además, debe examinarse toda la piel del paciente para evaluar todas las lesiones pigmentadas y se debe anotar el tamaño, la localización y las características clínicas de las que muestren atipia. Como ya hemos mencionado, para el seguimiento son muy útiles las fotografías seriadas de toda la superficie de la piel, por áreas. También se debe realizar un examen físico meticuloso para descartar la presencia de adenomegalias y hepatomegalia.
¿Cuándo se debe derivar el paciente al dermatólogo?
Creemos que debe remitirse al dermatólogo a los pacientes que sean portadores de una lesión sospechosa de ser melanoma y los que tengan un riesgo aumentado de desarrollarlo (tabla 3). Entre los pacientes de riesgo se incluye a los que tienen antecedentes personales o familiares de melanoma, los portadores de un número elevado de nevos, en especial si son atípicos, y los portadores de un nevo melanocítico congénito gigante (mayor de 20 cm). Este grupo de pacientes de alto riesgo debe ser advertido sobre las características de riesgo de un nevo, los cambios sugestivos de melanoma, las medidas preventivas y cómo realizar una autorrevisión de la piel cada 3-4 meses. El médico de atención primaria puede efectuar las primeras recomendaciones al respecto.
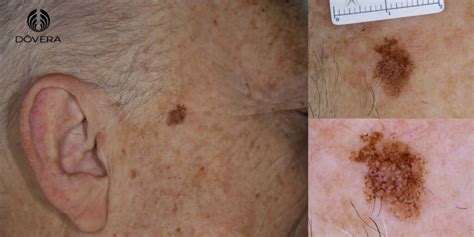
Melanoma sobre lentigo maligno.
Estadificación y Pronóstico del Melanoma
El pronóstico del melanoma depende principalmente de la existencia o no de metástasis ganglionares o a distancia en el momento del diagnóstico y, en caso de enfermedad confinada a la piel, de la profundidad que ha alcanzado. La microestadificación requiere una evaluación cuidadosa de toda la pieza por un patólogo experimentado. Se mide su profundidad en mm con un micrómetro ocular (clasificación de Breslow). El grosor de Breslow mide indirectamente la masa tumoral y predice con bastante precisión la conducta posterior del melanoma.
En el año 2001, la American Joint Commission on Cancer (AJCC) propuso un nuevo sistema de estadificación (tablas 4 y 5). Se debe realizar tras la escisión completa y el análisis histológico del melanoma primario, con la valoración clínica de metástasis regionales y a distancia.
En esta clasificación, los pacientes con melanoma localizado se incluyen en los estadios I o II, según su grosor y la presencia o no de ulceración histológica; los que tienen metástasis en los ganglios regionales, en tránsito o satelitosis en la vecindad, en el estadio III, mientras que los que tienen metástasis a distancia son clasificados en estadio IV.
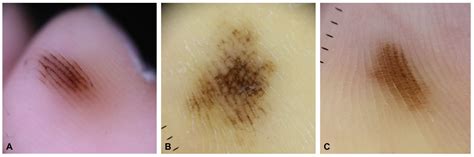
Melanoma lentiginoso acral.
Las lesiones finas, de menos de 1 mm, ulceradas o no, y las que miden entre 1 y 2 mm sin ulceración tienen un riesgo muy bajo de producir metástasis.
Primer curso de detección temprana de cáncer de piel. 1 Jornada Melanoma
Diagnóstico del Melanoma
Aunque se han reconocido múltiples factores pronósticos de melanoma hasta la fecha, el único predictivo de respuesta al tratamiento es la presencia de la mutación BRAF V600E en el ADN de las células tumorales, determinación mandatoria en todos los casos de melanoma metastásico.
Tratamiento del Melanoma
El tratamiento de un melanoma localizado debe ser siempre su extirpación quirúrgica con márgenes amplios y la linfadenectomía regional reglada en casos de afectación ganglionar clínica o biopsia selectiva de ganglio centinela con presencia de células tumorales en pacientes sin sospecha de afectación ganglionar previa.
El ganglio linfático centinela está bien establecido aunque su impacto en la supervivencia está menos definida. Los resultados de pacientes con melanoma y ganglio centinela están resumidas en la tabla.
El tratamiento del melanoma metastásico debe ser sistémico, basado en tres pilares fundamentales: inmunoterapia, inhibidores BRAF y quimioterapia.
En la última década, los inhibidores molécula-cinasa (p. vemurafenib, trametinib) y las inmunoterapias (p. aprobada) han mostrado altas tasas de respuesta clínica.
Actualmente se están investigando mutaciones diana en las células tumorales del melanoma y se están desarrollando terapias dirigidas contra ellas.
Tabla: Factores Pronósticos del Melanoma
| Factor Pronóstico | Descripción |
|---|---|
| Grosor de Breslow | Profundidad de invasión del melanoma en milímetros. |
| Ulceración | Presencia o ausencia de ulceración en el tumor primario. |
| Índice mitótico | Número de mitosis por milímetro cuadrado. |
| Invasión vascular | Presencia o ausencia de invasión de vasos sanguíneos o linfáticos. |
| Metástasis ganglionares | Presencia o ausencia de metástasis en los ganglios linfáticos regionales. |
| Metástasis a distancia | Presencia o ausencia de metástasis en órganos distantes. |
| Mutación BRAF V600E | Presencia o ausencia de la mutación BRAF V600E en las células tumorales. |
tags: #lesiones #precursoras #de #melanoma